Clear Sky Science · ru
Противовоспалительная терапия низкими дозами ИЛ‑2 при острых коронарных синдромах: рандомизированное исследование фазы 2
Почему важно утихомирить воспаление в артериях
Многие люди, пережившие инфаркт или сильную загрудинную боль, остаются в высокой группе риска повторного события, даже при приёме стандартных препаратов, таких как статины и антикоагулянты. Одной из главных причин является хроническое воспаление внутри артерий, из‑за которого стенки сосудов остаются раздражёнными и нестабильными. В этом исследовании поставили простой, но важный вопрос: можно ли безопасно подтолкнуть иммунную систему к снижению этого воспаления с помощью очень низких доз естественного сигнального белка интерлейкина‑2 (ИЛ‑2)? Если да — это откроет новый путь защиты сердца помимо традиционной терапии по снижению холестерина.
Новый способ направить иммунитет
Исследователи сосредоточились на особой группе лейкоцитов — регуляторных Т‑клетках, или Tregs. Эти клетки действуют как «миротворцы» иммунитета, помогая выключать чрезмерное воспаление и способствовать заживлению. Предшествующие работы показали, что у людей с острыми коронарными синдромами — инфарктами и смежными состояниями — количество и функция Tregs снижены. При высоких дозах ИЛ‑2 стимулируются агрессивные иммунные клетки и препарат применяется в онкологии, но при очень низких дозах он преимущественно усиливает Tregs. Команда разработала исследование IVORY, чтобы проверить, может ли низкая доза ИЛ‑2, введённая после сердечного события в дополнение к обычной терапии, безопасно увеличить Tregs и снизить воспаление в артериях.
Как проводили исследование
В исследование включали взрослых пациентов, недавно госпитализированных с острым коронарным синдромом и у которых сохранялись признаки системного воспаления, измеряемые по высокочувствительному C‑реактивному белку. Шестьдесят три пациента были рандомизированы в двойном слепом порядке для получения либо низкой дозы ИЛ‑2, либо плацебо в течение восьми недель на фоне стандартной терапии (статины, антитромбоцитарные препараты и др.). Всем проводили специализированные PET–CT‑сканы главной грудной артерии и сонных артерий до лечения и в конце восьминедельного курса. Эти сканы измеряют захват радиоактивного сахара стенкой сосуда и дают чувствительную оценку воспаления. Основным исходом была разница в степени воспаления артерий между группами ИЛ‑2 и плацебо в конце лечения.
Что изменилось внутри артерий
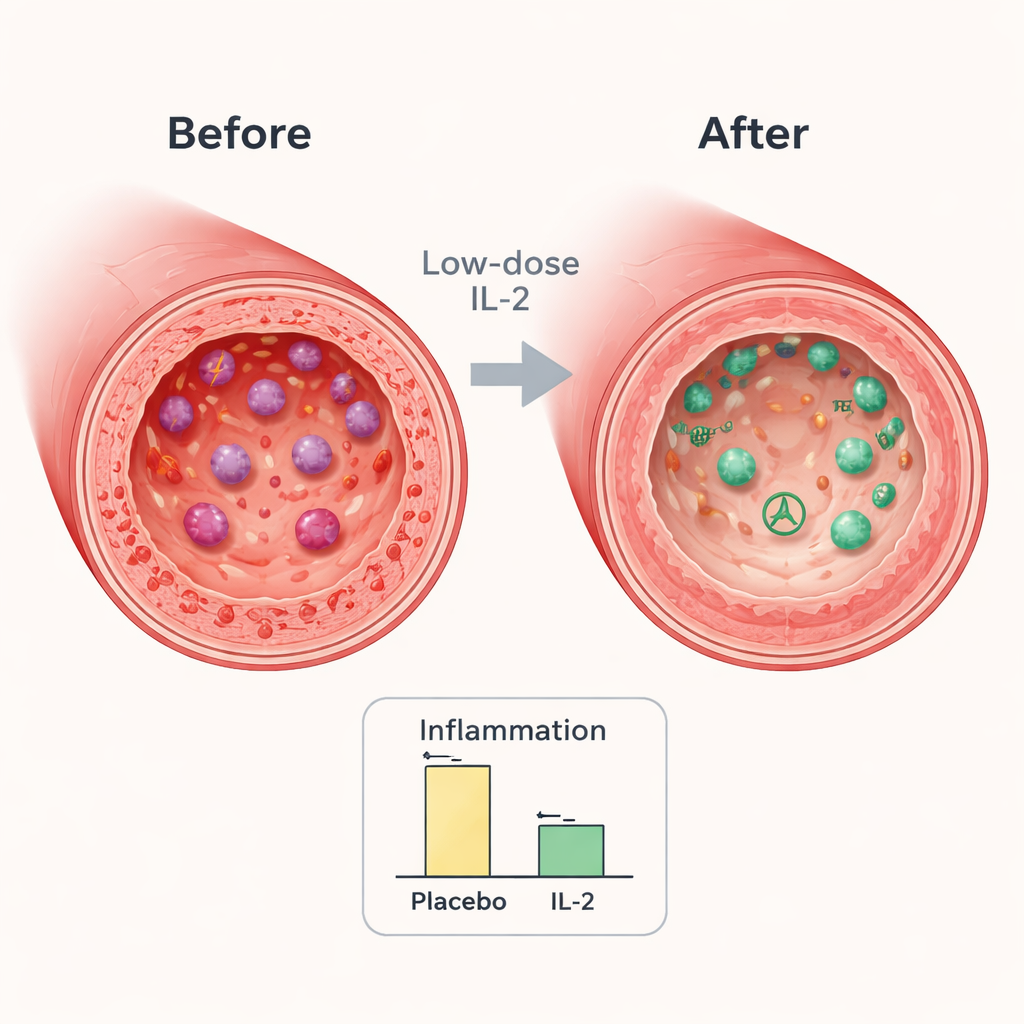
К концу исследования в обеих группах наблюдалось некоторое снижение воспаления артерий, что ожидаемо по мере восстановления пациентов после сердечного события и при проведении интенсивной стандартной терапии. Однако снижение было существенно большим у тех, кто получал низкие дозы ИЛ‑2. В ключевой артерии, выбранной для каждого пациента, воспаление было примерно на 7–8% ниже в группе ИЛ‑2 по сравнению с плацебо. При рассмотрении наиболее воспалённых участков сосудов разница увеличивалась до примерно 9%. Такие величины снижения сопоставимы с эффектами, наблюдавшимися в исследованиях более интенсивного снижения холестерина, где это приводило к уменьшению числа последующих сердечно‑сосудистых событий, что говорит о клинической значимости изменений.
Как отреагировал иммунитет
Анализы крови во время исследования показали, что ИЛ‑2 работал именно так, как ожидали учёные. Уровни регуляторных Т‑клеток быстро выросли и оставались на 30–50% выше, чем в группе плацебо, на протяжении всего лечения. При этом некоторые типы клеток, связанные с более агрессивными иммунными ответами, включая определённые хелперные и цитотоксические Т‑клетки, склонялись к уменьшению или повышались меньше. В целом иммунный профиль сместился в сторону более спокойного, регулирующего состояния. Любопытно, что общий маркер воспаления в крови — C‑реактивный белок — не снижался при терапии ИЛ‑2, что указывает на то, что препарат действует более целенаправленно и изменение может быть невидимо в широких системных анализах крови, но заметно в стенке артерии.
Безопасность и первые подсказки по исходам
Безопасность была ключевой задачей, поскольку подавление частей иммунной системы иногда повышает риск инфекций или других осложнений. В этом исследовании низкая доза ИЛ‑2 хорошо переносилась. Наиболее частым побочным эффектом была лёгкая покраснение и зуд в месте инъекции, проходившие примерно за два дня. Частота инфекций и других нежелательных эффектов была схожа в группах ИЛ‑2 и плацебо, серьёзных осложнений, связанных с лечением, не выявлено. В последующем наблюдении пациентов в течение двух лет три человека в группе плацебо перенесли крупные сердечно‑сосудистые события (инфаркт, инсульт или смерть от ССЗ), тогда как в группе ИЛ‑2 таких случаев не было, но эти числа слишком малы, чтобы делать окончательные выводы.
Что это может означать для пациентов
Для неспециалистов главный вывод таков: это исследование даёт раннее, но обнадёживающее подтверждение концепции — лёгкое усиление собственных «тормозящих» клеток иммунной системы с помощью крошечных доз ИЛ‑2 может помочь снизить вредное воспаление в артериях после инфаркта, не добавляя существенных побочных эффектов. Исследование слишком мало, чтобы доказать, что такой подход предотвращает будущие инфаркты или инсульты, но величина противовоспалительного эффекта и благоприятный профиль безопасности делают целесообразным проведение более крупных исследований с клиническими исходами. Если результаты подтвердятся, низкие дозы ИЛ‑2 или похожие стратегии модуляции иммунитета могут стать новым инструментом наряду со статинами и антикоагулянтами для защиты сердца после серьёзного кардиального события.
Цитирование: Sriranjan-Rothwell, R.S., Zhao, T.X., Hoole, S.P. et al. Anti-inflammatory therapy with low-dose IL-2 in acute coronary syndromes: a randomized phase 2 trial. Nat Med 32, 624–632 (2026). https://doi.org/10.1038/s41591-025-04090-y
Ключевые слова: острый коронарный синдром, воспаление артерий, регуляторные Т‑лимфоциты, терапия интерлейкином‑2, сердечно‑сосудистая иммунология