Clear Sky Science · ru
Реальная клиническая ценность комплексного геномного профилирования при распространённых солидных опухолях
Почему чтение ДНК‑тестов может изменить ведение рака
Врачи всё чаще используют мощные ДНК‑тесты, сканирующие опухоль на предмет сотен генетических изменений одновременно, надеясь подобрать каждому пациенту препарат, нацеленный точно на его опухоль. Но вне клинических исследований оставалось неясным, как часто такая стратегия действительно помогает людям жить дольше. В этом исследовании проанализированы данные более 54 000 человек с распространёнными злокачественными опухолями по всей Японии, чтобы ответить на простой, но важный вопрос: когда мы всесторонне профилируем гены опухоли, какую реальную пользу это приносит пациентам?
Заглядывая под капот тысяч опухолей
Исследователи опирались на национальную базу данных, в которой собраны и генетические, и клинические сведения о пациентах, прошедших комплексное геномное профилирование (CGP) в рамках рутинной помощи. Все пациенты имели распространённые солидные опухоли и в основном исчерпали стандартные варианты лечения. С помощью одного теста, читающего 324 гена, связанных с раком, команда зафиксировала, какие мутации присутствуют и насколько убедительны данные о том, что каждую мутацию можно целенаправленно лечить существующей или поддерживаемой терапией. Находки сгруппировали от наиболее надёжных (уровень доказательности A) до тех, что подтверждены лишь ранними лабораторными данными (уровень E) или не имеют текущей связи с лечением.
Генетические совпадения и выживаемость: кто чувствует себя лучше?
Во всех опухолях почти три четверти пациентов имели по крайней мере одно генетическое изменение, которое эксперты считают потенциально «действующим» — то есть способным повлиять на выбор терапии. У тех, чьи опухоли несли маркеры с самой высокой скоростью доказательств (уровень A), в среднем наблюдалась более продолжительная выживаемость по сравнению с пациентами, у которых были только слабые или отсутствующие маркеры. Например, у людей с находками уровня A, связанными с уже одобренными препаратами, медианная выживаемость после тестирования составляла около 16 месяцев, по сравнению примерно с 12 месяцами у пациентов с менее информативными находками. Эта тенденция наблюдалась при нескольких типах опухолей, включая рак лёгкого, желчных протоков и эндометрия, что указывает на то, что обнаружение высоконадежной мишени может приводить к лучшим результатам даже в клинической практике. 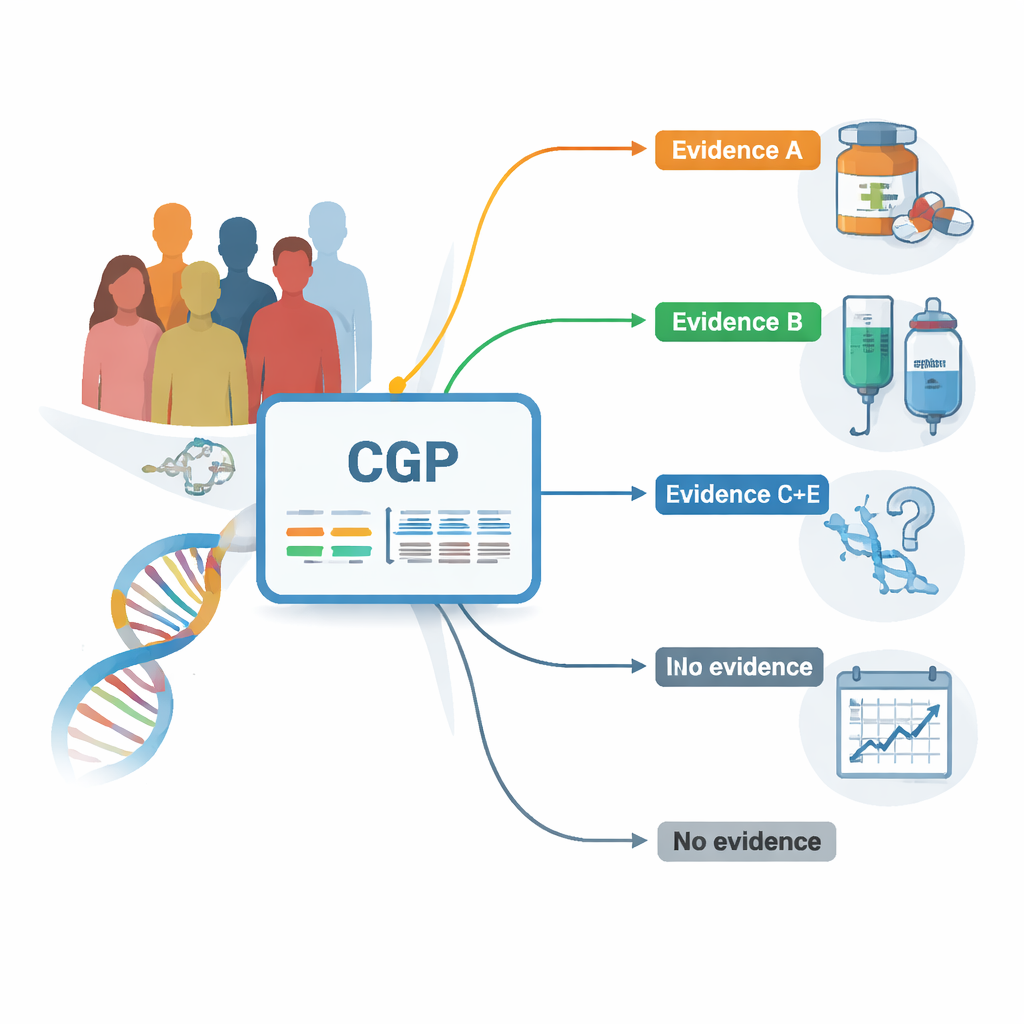
От перспективной мутации до реального лекарства
Тем не менее наличие хорошей мишени в опухоли и фактическое получение соответствующего препарата оказались очень разными вещами. Лишь около 8% всех пациентов затем получили лечение, которое явно было руководствовано результатами CGP — либо одобренный таргетный препарат, либо экспериментальная терапия в рамках клинического исследования или вне показаний. Препятствия включали старший возраст, худшее общее состояние здоровья и простой факт: подходящие клинические исследования или препараты были не всегда доступны для каждой мутации. Доля пациентов, получивших пользу, увеличивалась со временем по мере одобрения большего числа таргетных препаратов, но были большие различия между типами опухолей: более одного из пяти пациентов с раком щитовидной железы или лёгкого получили лечение, направленное результатами CGP, тогда как доля оставалась ниже 2% при раке поджелудочной железы и печени.
Когда один размер не подходит всем
Исследование также сосредоточилось на так называемых «онкогенных маркерах, независимых от ткани происхождения» (tumor‑agnostic), которые должны работать в разных типах опухолей. Один ключевой пример — мутационная нагрузка опухоли (TMB), подсчёт числа изменений ДНК в опухоли. Пациенты с очень высокой TMB — особенно 20 или более мутаций на миллион нуклеотидов — как правило, лучше отвечали и дольше жили после лечения иммунным препаратом пембролизумабом, независимо от другого маркера, называемого микросателлитной нестабильностью. Однако были яркие исключения. При редком кожном раке, известном как экстрамаммарная болезнь Педжета, даже опухоли с высокой TMB оказались устойчивы к пембролизумабу, и пациенты имели худшие исходы, что предупреждает, что «универсальный» маркер может не сработать в отдельных ситуациях. Команда также показала, что не все ДНК‑фузии с участием генов NTRK одинаково чувствительны к TRK‑блокирующим препаратам, и что некоторые пациенты, у которых старые, более узкие тесты пропустили ключевые мутации, всё же получили выгоду, когда CGP выявило их позднее. 
Что это значит для пациентов и врачей
Для людей с распространённым раком это исследование предлагает одновременно и надежду, и реализм. CGP явно помогает разделить пациентов на группы с лучшим или худшим прогнозом и может обнаруживать мощные варианты лечения, особенно при некоторых опухолях и у тех, у кого очень мутационно насыщенные опухоли. В то же время большинство пациентов с «действующими» находками всё же не получают соответствующего препарата из‑за ограничений в одобрениях лекарств, доступе к исследованиям и состояния здоровья. Вывод в том, что широкое ДНК‑тестирование — ценный инструмент, но его реальная польза зависит от наличия подходящих лекарств, клинических исследований и системы ухода, способных реализовать рекомендации, полученные по результатам теста.
Цитирование: Saito, Y., Horie, S., Kogure, Y. et al. Real-world clinical utility of comprehensive genomic profiling in advanced solid tumors. Nat Med 32, 690–701 (2026). https://doi.org/10.1038/s41591-025-04086-8
Ключевые слова: персонализированная онкология, геномное профилирование, мутационная нагрузка опухоли, таргетная терапия, иммунотерапия