Clear Sky Science · ru
Двойная клеточная терапия из жировой ткани усиливает артериогенез и сохраняет конечность через сосудистую интеграцию при критической ишемии конечности
Спасение ног за счёт роста новых сосудов
Когда артерии в ногах постепенно забиваются, у людей может развиться изнуряющая боль, стойкие язвы и даже возникнуть необходимость ампутации. Эта тяжёлая стадия, называемая критической ишемией конечности, особенно трудно поддаётся лечению: многие пациенты не могут перенести шунтирование или другие стандартные вмешательства. В резюмированном здесь исследовании изучается новая стратегия — использование двух типов стволоподобных клеток, выделенных из собственной жировой ткани пациента, чтобы помочь организму вырастить прочные новые сосуды, способные спасти испытывающие голод ткани конечности.
Распространённое заболевание с ограниченными возможностями лечения
Заболевание периферических артерий возникает, когда артерии в ногах сужаются и ограничивают кровоток. В своей тяжёлой форме, критической ишемии конечности, пациенты могут испытывать постоянную боль, почернение пальцев и высокий риск утраты части конечности. Современные терапии, такие как препараты для снижения холестерина, ангиопластика или оперативное шунтирование, могут помочь, но многие больные либо не реагируют на них, либо слишком слабы для операций. Ранние попытки применения одного типа стволовых клеток в основном стимулировали образование хрупких мелких сосудов, которые не обеспечивали достаточного кровотока для надёжного спасения конечности. Исследователи поэтому поставили задачу создать более полную «систему замены трубопроводов», объединяя два взаимодействующих типа клеток.
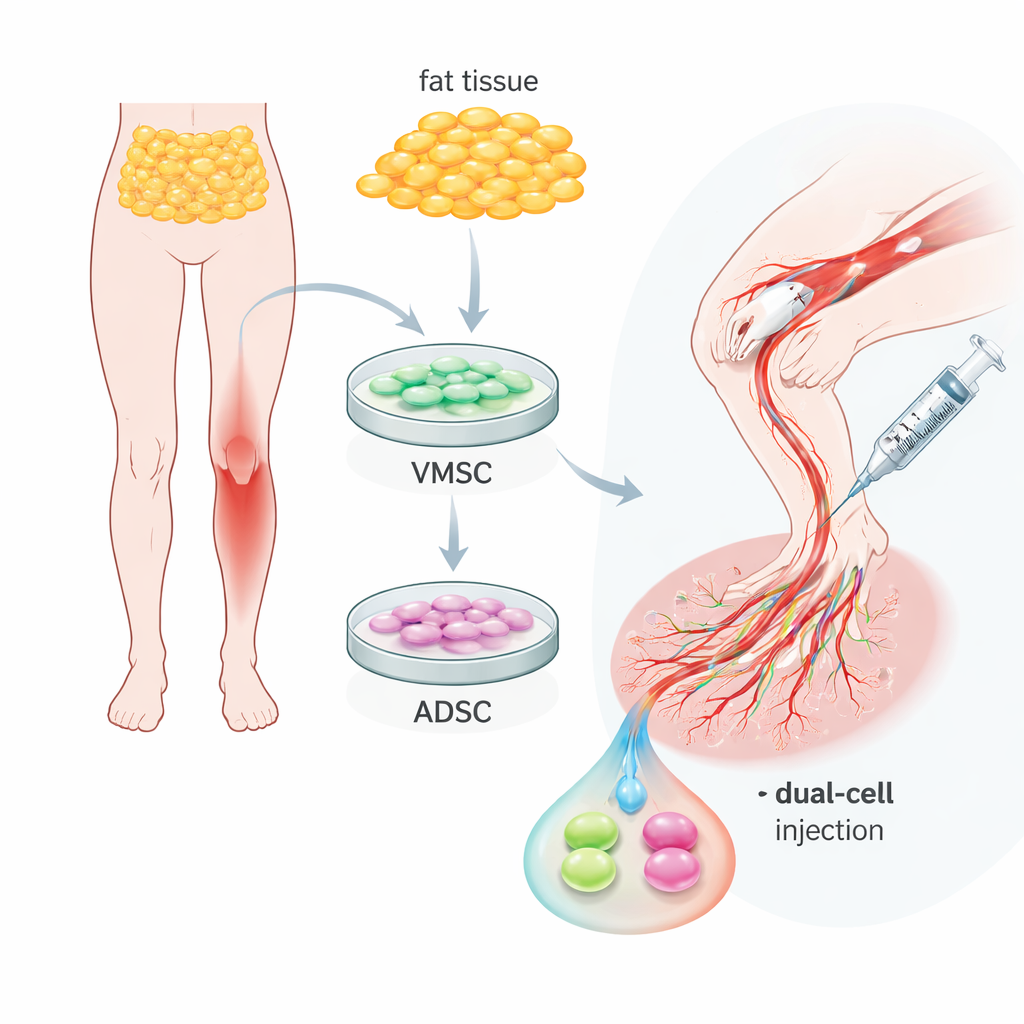
Два полезных типа клеток в обычной жировой ткани
Команда сосредоточилась на жировой ткани — обычном телеисправном жире, который можно получить относительно малотравматично. Из одной и той же пробы они выделили две родственные, но разные популяции клеток. Одна группа, называемая сосудистыми мультипотентными стволовыми клетками, вела себя подобно ранним клеткам выстилки сосудов: они несли поверхностные маркеры, типичные для эндотелия, и могли организовываться в капилляроподобные трубки в культуре. Вторая группа, клетки, полученные из жира, выглядела скорее как опорные клетки, окружающие сосуды, неся маркеры, характерные для гладкомышечных и периваскулярных клеток. Обе популяции хорошо размножались и могли дифференцироваться в жировые, костные или хрящевые клетки, что подтверждало их пластичность, но их естественные роли вокруг сосудов были различны и взаимодополняемы.
Совместная работа в условиях стресса
Чтобы имитировать суровую, воспалённую среду больной конечности, исследователи подвергли клетки сильному провоспалительному сигналу. Обе популяции выжили и адаптировали своё поведение, выделяя смеси факторов роста и ферментов, способствующих миграции клеток и перестройке окружающей ткани. При выращивании по отдельности на геле, способствующем образованию сосудов, эндотелеподобные клетки формировали базовые трубки, тогда как опорные клетки в основном скапливались. Однако при смешении в соотношении два к одному трубки становились более плотными, непрерывными и устойчивыми к воспалительному стрессу. Это указывает на то, что вместе два типа клеток способны формировать не только больше сосудов, но и более зрелые, стабильные сети.
Тестирование двойной клеточной терапии на модели больной конечности у мышей
Затем учёные перешли к модели критической ишемии конечности у мышей, созданной путём пересечения главной артерии ноги. В голодную мышечную ткань конечности они вводили смесь человеческих клеток. В течение четырёх недель у нелечённых животных часто отмирали пальцы или целые ступни, а мышцы демонстрировали рубцевание и выраженное воспаление. Напротив, у животных, получивших двойную клеточную терапию, конечности в основном сохранялись. Сканирование кровотока показало, что циркуляция в обработанных ногах восстановилась примерно до 70 процентов от нормы, по сравнению менее чем 20 процентами в контрольной группе. Микроскопическое и трёхмерное визуализирование объяснило причину: в обработанных мышцах было гораздо больше средних и крупных сосудов — артериолоподобных ветвей — с мощными «оболочками» опорных клеток, а не просто путаница мелких, нестабильных капилляров.
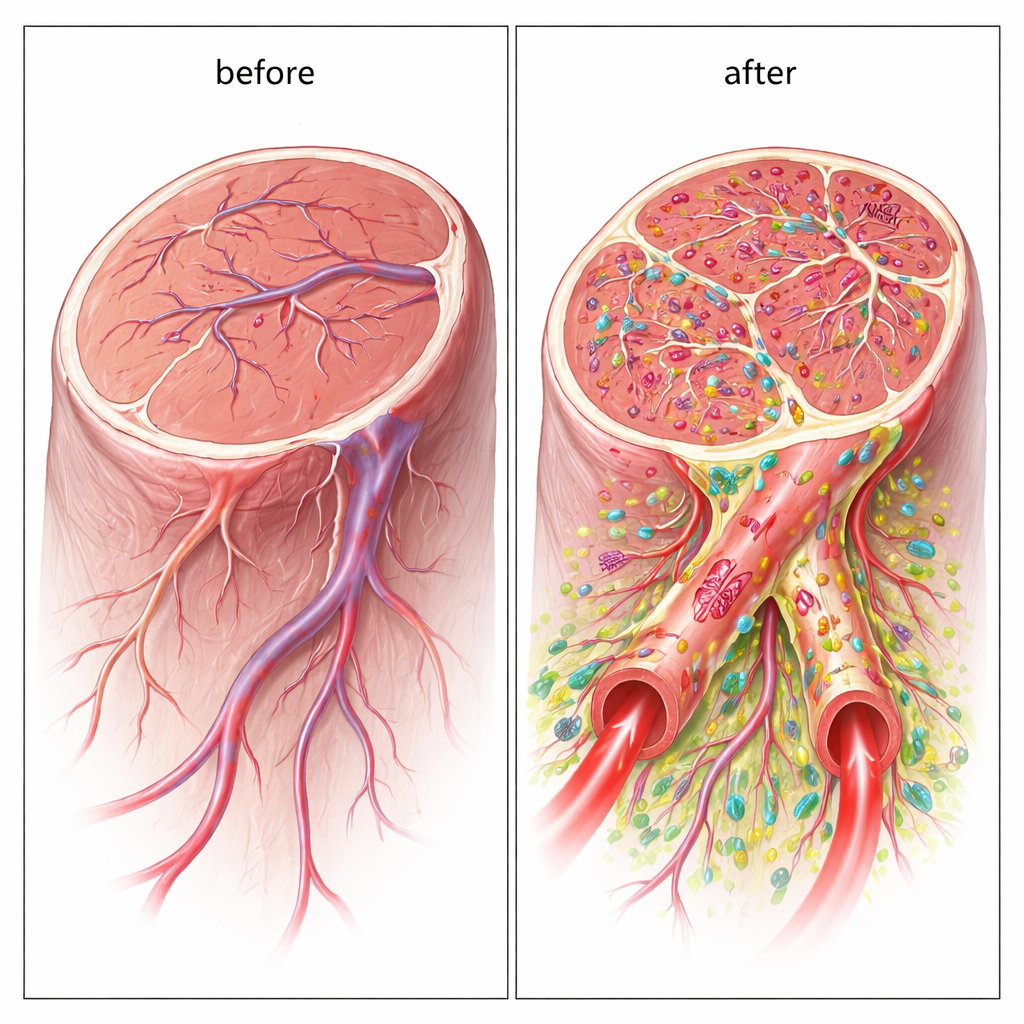
Гибридные сосуды, построенные из донорских клеток
Важно, что новые сосуды не просто стимулировались клетками; они действительно включали пересаженные человеческие клетки в состав своих стенок. С помощью маркеров, специфичных для человека, исследователи обнаружили, что эндотелеподобные клетки способствовали формированию внутренней выстилки, тогда как опорные клетки оборачивались снаружи. Многие из этих гибридных сосудов были достаточно широки, чтобы функционировать как полноценные проводники крови, а флуоресцентные трассеры подтвердили прохождение крови через них. Это прямое сооружение крупных перфузируемых сосудов отличает подход с двумя типами клеток от большинства предыдущих стволовых терапий, которые в основном полагаются на химические сигналы, а не на долговременную структурную интеграцию.
Что это может означать для пациентов
Для неспециалиста суть проста: учёные, возможно, учатся «переложить трубы» у умирающих конечностей, используя собственные клетки пациента, извлечённые из жира. Сочетая два типа клеток — один формирует внутреннюю трубку, другой создаёт внешнюю опору — терапия генерирует прочные, хорошо выстланные артерии и артериолы, а не хрупкие отростки. У мышей этого было достаточно, чтобы восстановить кровоток и предотвратить утрату конечности. Хотя нужны дополнительные исследования для подтверждения долгосрочной безопасности и эффективности у людей, работа указывает на будущее, в котором минимально инвазивный забор жировой ткани может дать персонализированные смеси клеток для восстановления кровообращения у пациентов с высоким риском ампутации.
Цитирование: Kim, D.Y., Hwang, D.Y., Park, G. et al. Adipose-derived dual cell therapy enhances arteriogenesis and limb preservation through vascular integration in critical limb ischemia. npj Regen Med 11, 13 (2026). https://doi.org/10.1038/s41536-026-00458-x
Ключевые слова: критическая ишемия конечности, терапия стволовыми клетками, клетки, полученные из жировой ткани, новообразование сосудов, заболевание периферических артерий