Clear Sky Science · ru
Сочетание ингибиторов PARP и KRASG12D повышает терапевтическую эффективность за счёт использования уязвимостей при ПДАК
Почему это исследование важно
Рак поджелудочной железы — один из самых смертоносных распространённых онкологических заболеваний, что в большой степени связано с поздней диагностикой и устойчивостью к стандартным методам лечения. Во многих таких опухолях драйвером роста служит специфическая генетическая ошибка KRASG12D; для неё появился новый экспериментальный препарат, демонстрирующий обещающие результаты, но на практике быстро сталкивающийся с сопротивлением. В этом исследовании поставлен прагматичный вопрос с реальными последствиями: можно ли сочетать блокатор KRAS с другим препаратом, чтобы короткий ответ превратить в более глубокую и длительную атаку на опухоль?
Упрямый рак с общим слабым местом
У большинства аденокарцином протоков поджелудочной железы обнаруживаются мутации в гене KRAS, который ведёт себя как заедшая педаль акселератора для роста клеток. Среди них форма KRASG12D является и самой частой, и наиболее связанной с худшими исходами. Исследователи сначала подтвердили на больших базах данных по раку, что пациенты с этой мутацией в опухоли в целом выживают хуже, чем с другими изменениями KRAS или без них. Они также заметили, что при опухолях с KRASG12D высока активность генов, ответственных за восстановление повреждённой ДНК, что наводит на мысль: эти раки могут зависеть от усиленных систем репарации ДНК, чтобы пережить постоянное повреждение, связанное с быстрым ростом.
Преобразование силы в слабость
Команда изучала высокоселективный ингибитор KRASG12D под названием MRTX1133 в клетках рака поджелудочной железы, выращенных в лаборатории. Когда клетки с мутацией KRASG12D обрабатывали этим препаратом, а затем облучали, повреждённые участки ДНК восстанавливались хуже. Молекулярные тесты показали причину: MRTX1133 снижал уровни ключевых белков репарации, включая BRCA1 и RAD51, которые обычно помогают зашивать опасные двуцепочечные разрывы ДНК. Специальные репортерные тесты подтвердили, что клетки стали дефицитными по гомологичной рекомбинации — проще говоря, они утратили одну из наиболее точных систем восстановления ДНК.
Сочетание двух таргетных препаратов для более сильного удара
Потеря этого пути репарации — как раз тот вид дефекта, который делает клетки уязвимыми для другой группы лекарств, ингибиторов PARP, уже применяемых при некоторых формах рака молочной и яичниковой железы. Поэтому исследователи объединили MRTX1133 с PARP-ингибитором олапарибом в клетках рака поджелудочной железы с мутацией KRASG12D и в мышиных моделях. В нескольких линиях клеток пара препаратов действовала синергетически — значительно сильнее, чем каждый препарат по отдельности: погибало больше раковых клеток и заметно уменьшалась их способность образовывать новые колонии. У мышей с человеческими или мышиными опухолями KRASG12D комбинированная терапия вызывала более глубокое и длительное сжатие опухолей по сравнению с монотерапией и приводила к большему уровню повреждения ДНК и гибели раковых клеток при сохранении нормальных тканей.
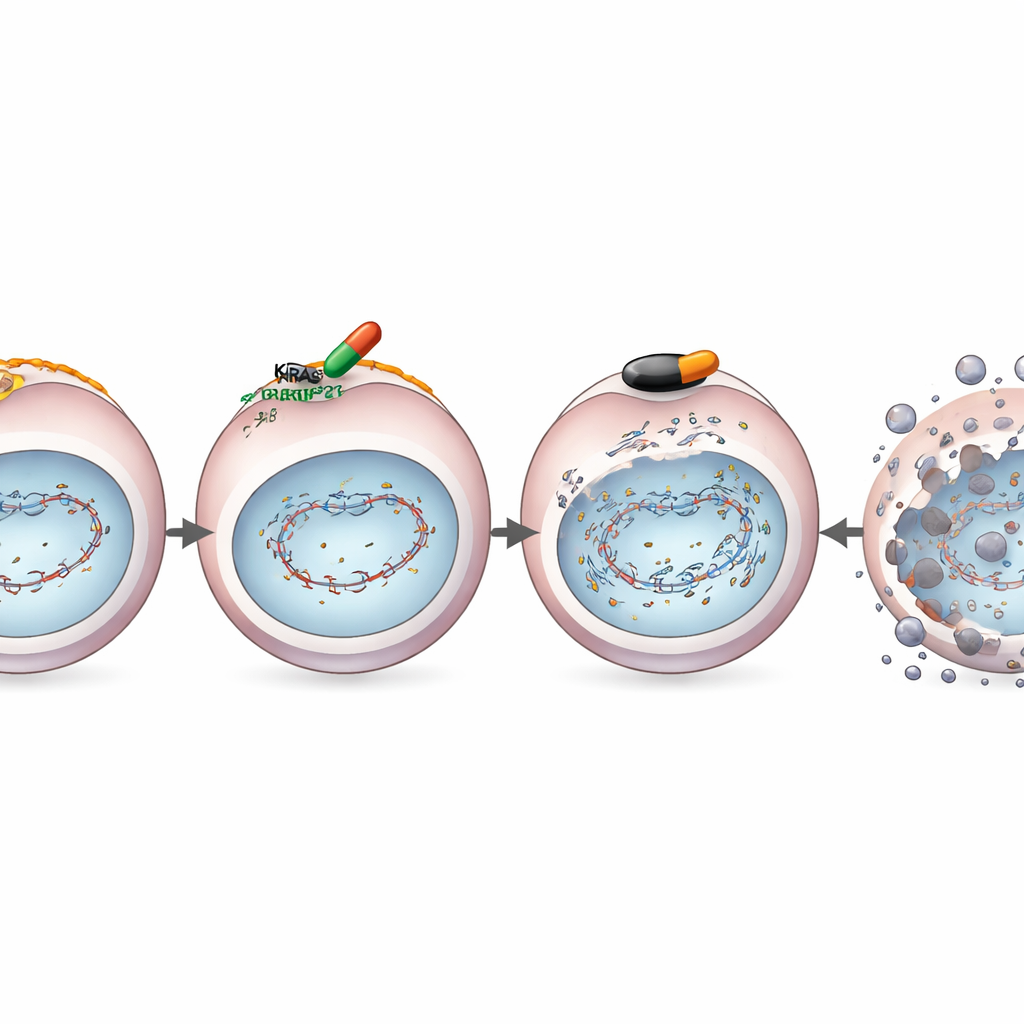
Эффект сохраняется даже при появлении резистентности
Таргетные препараты вроде MRTX1133 часто перестают работать, потому что опухоли перенастраивают сигнальные пути и восстанавливают рост через альтернативные маршруты. Исследователи намеренно получили линии клеток, выработавшие резистентность к подавлению роста MRTX1133. Поразительно, но даже в этих резистентных клетках препарат по-прежнему снижал экспрессию BRCA1, RAD51 и связанных с ними белков репарации, сохраняя дефект восстановления ДНК. В результате сочетание MRTX1133 и олапариба продолжало вызывать мощное синергетическое уничтожение раковых клеток в культурах и у мышей с резистентными опухолями. Это указывает на то, что комбинация атакует фундаментальную уязвимость, которая сохраняется даже после активации классических путей резистентности.
Пробуждение иммунной системы
Помимо прямого повреждения опухолевых клеток, комбинированное лечение также изменяло микросреду опухоли. С помощью секвенирования одиночных клеток (single-cell RNA-seq) и проточной цитометрии у иммунокомпетентных мышей исследователи обнаружили, что комбинированная терапия привлекает в опухоль больше противоопухолевых CD8+ и вспомогательных CD4+ T-клеток и переводит их в более агрессивное «эффекторное» состояние, снижая признаки истощения T-клеток. При экспериментальном удалении CD8+ T-клеток эффект от комбинации снижался, что показывает: участие иммунного ответа — важная составляющая общего действия. Иными словами, стратегия не только подрывает опухоль изнутри, нарушая репарацию ДНК, но и привлекает иммунную систему к борьбе.
Что это может означать для пациентов
Хотя конкретный препарат против KRASG12D, использованный в этом исследовании, больше не продвигается в клиническом развитии, работа даёт ясный посыл: селективная блокада KRASG12D может создать специфическую уязвимость в системе репарации ДНК, делающую опухоли поджелудочной железы крайне чувствительными к ингибиторам PARP, и это верно даже после появления резистентности к самому KRAS-препарату. В будущем таргетные средства против KRASG12D могут сочетаться с PARP-ингибиторами, а возможно, и с иммунотерапиями, чтобы превратить ранее «нелекарственную» мутацию в персонализированную терапевтическую возможность для большого числа пациентов с раком поджелудочной железы, у которых опухоли несут это генетическое изменение.
Цитирование: Xu, X., Chen, X., Xu, R. et al. Combination of PARP and KRASG12D inhibitors enhances therapeutic efficacy by exploiting vulnerabilities in PDAC. Nat Commun 17, 3118 (2026). https://doi.org/10.1038/s41467-026-69695-4
Ключевые слова: рак поджелудочной железы, KRASG12D, ингибитор PARP, восстановление ДНК, комбинированная терапия