Clear Sky Science · ru
Т-клетки, запрограммированные против комплекса Dickkopf-1–A2, могут применяться для лечения HLA-A2+ солидных и гематологических опухолей
Новая надежда для трудноизлечимых видов рака
Многие мощные новые иммунотерапии хорошо работают при заболеваниях крови, но испытывают трудности с солидными опухолями, такими как рак поджелудочной железы, легких и молочной железы. В этом исследовании представлен специально разработанный тип Т-клеток, которые нацеливаются на молекулярный «флаг», встречающийся при широком спектре опухолей, но в основном отсутствующий в нормальных тканях, что дает надежду на единую безопасную терапию, способную поражать как гематологические, так и солидные опухоли у пациентов с распространенным типом HLA.
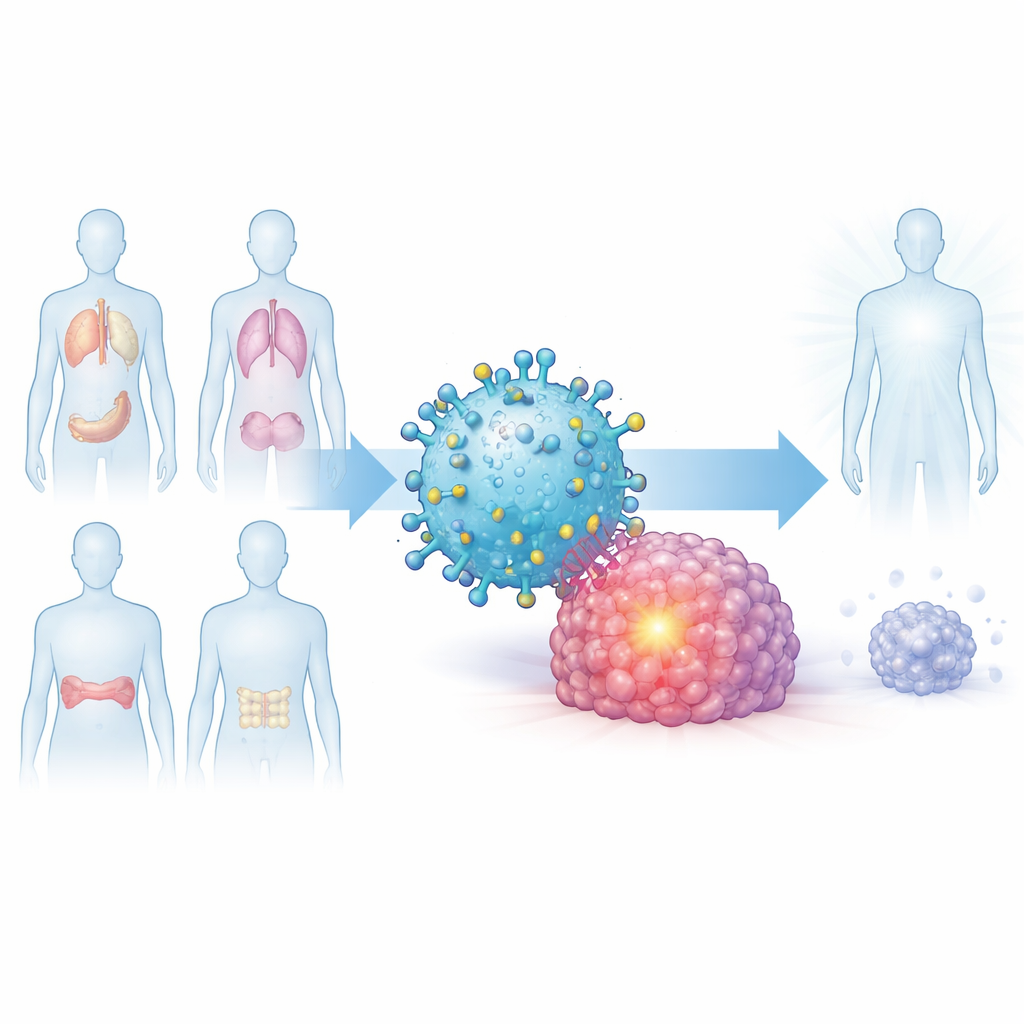
Общий сигнал, присущий многим опухолям
Исследователи начали с вопроса, существует ли общая молекулярная особенность, появляющаяся в разных типах рака, но редко встречающаяся в здоровых органах. Они сосредоточились на белке Dickkopf-1, или DKK1, который участвует в регуляции путей роста клеток и обнаруживается в высоких концентрациях при множественной миеломе, раке поджелудочной железы, раке легких и агрессивном тройном негативном раке молочной железы. Анализируя крупные публичные генетические базы данных и изучая образцы опухолей, они показали, что DKK1 значительно чаще встречается в опухолях, чем в соответствующих нормальных тканях, а у пациентов с повышенной экспрессией DKK1 выживаемость часто хуже.
Преобразование опухолевого «флага» в точную мишень
Поскольку DKK1 обычно находится вне клеток, он не является очевидной мишенью для Т-клеток, которые распознают короткие фрагменты белков, представленные на поверхности клеток молекулами HLA. Ранние работы выявили короткий фрагмент DKK1, который демонстрируется очень распространенным типом HLA, известным как HLA-A2. Команда ранее создала антитело под названием C2, которое распознает этот фрагмент DKK1, когда он удерживается молекулой HLA-A2 на поверхности опухолевой клетки, но не на большинстве нормальных клеток. В текущем исследовании они создали химерный антигенный рецептор (CAR), использовав распознающий фрагмент этого антитела и соединив его с внутренними сигнальными компонентами Т-клетки, чтобы обычные Т-клетки можно было перепрограммировать для распознавания комбинации DKK1–HLA-A2, называемой комплексом DKK1-A2.
Инженерные Т-клетки, которые ищут и уничтожают опухоли
Ученые затем протестировали CAR-T-клетки, нацеленные на DKK1-A2, против широкой панели линий человеческих раковых клеток в лаборатории, включая клетки множественной миеломы, рака поджелудочной железы, легкого и тройного негативного рака молочной железы. Всякий раз, когда опухолевые клетки демонстрировали как DKK1, так и HLA-A2, разработанные Т-клетки активно размножались, выделяли мощные иммунные молекулы и эффективно убивали раковые клетки. Когда DKK1 удаляли из опухолевых клеток или клетки лишались HLA-A2, CAR-T-клетки больше не атаковали, что демонстрирует высокую специфичность их действия к задуманной мишени.
Доказательства эффективности в живых моделях
Чтобы проверить, может ли этот подход уменьшать уже сформировавшиеся опухоли в живом организме, команда использовала несколько мышиных моделей с человеческими опухолями. CAR-T-клетки DKK1-A2 контролировали или устраняли множественную миелому, растущую в костном мозге, опухоли поджелудочной железы, имплантированные в поджелудочную железу, рак легкого, распространявшийся через кровь, и агрессивные раки молочной железы, тогда как стандартные CAR-T-клетки, нацеленные на CD19, использованные в качестве контроля, оказывали малоэффективное действие. Терапия также сработала против опухолей, выращенных из образцов поджелудочной железы реальных пациентов, трансплантированных мышам, что ближе имитирует человеческое заболевание. Гуманизированная версия CAR, разработанная для клинического применения, показала еще лучшее долгосрочное подавление опухолей, частично потому, что эти Т-клетки перешли в состояние, похожее на память, что позволило им сохраняться и снова ответить при рецидиве опухоли.
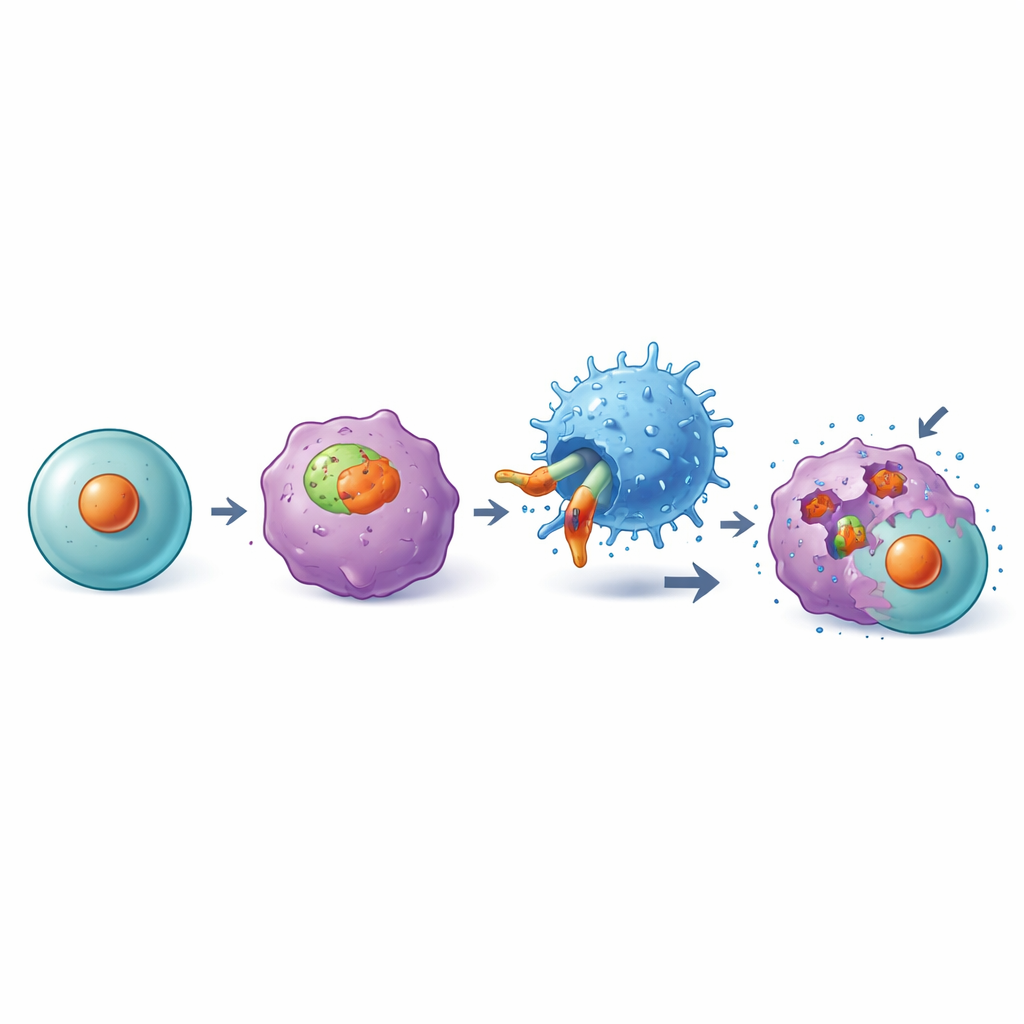
Проверки безопасности для здоровой крови и органов
Любая таргетная терапия должна щадить здоровые ткани. Авторы поэтому провели окраску десятков типов нормальных человеческих тканей и обнаружили, что за исключением миндалин комплекс DKK1-A2 фактически отсутствует. В лабораторных тестах CAR-T-клетки DKK1-A2 не повреждали клетки крови или костного мозга здоровых доноров с HLA-A2, в отличие от CD19 CAR-T-клеток, которые предсказуемо разрушали нормальные В-клетки. В мышиных моделях, модифицированных для экспрессии человеческих DKK1 и HLA-A2, новые CAR-T-клетки не вызывали истощения ключевых популяций клеток крови или тромбоцитов и давали меньше признаков опасного «цитокинового шторма», чем некоторые существующие конструкции CAR, что поддерживает благоприятный профиль безопасности.
Что это может значить для пациентов
В совокупности результаты указывают на то, что комплекс DKK1-A2 представляет собой перспективную «мишень», встречающуюся во многих трудноизлечимых опухолях, но в основном отсутствующую в нормальных тканях. Т-клетки с CAR против DKK1-A2 смогли распознавать и уничтожать разнообразные опухоли в доклинических моделях при ограниченной токсичности. Если эти результаты подтвердятся у людей, подход может предложить новую общую иммунотерапию для пациентов с HLA-A2–положительной множественной миеломой, раком поджелудочной железы, легкого и некоторыми формами рака молочной железы, расширяя применение терапии CAR-T за пределы заболеваний крови в область солидных опухолей.
Цитирование: Zhang, Y., Xiong, W., Qian, J. et al. T cells engineered against Dickkopf-1-A2 complex can be used to treat HLA-A2+ solid and hematologic cancers. Nat Commun 17, 2818 (2026). https://doi.org/10.1038/s41467-026-69621-8
Ключевые слова: терапия CAR-T, DKK1, рак поджелудочной железы, миелома, иммунотерапия солидных опухолей