Clear Sky Science · ru
Таргетирование NHEJ активирует сигнальную систему STING через деградацию MYC для усиления противоопухолевого иммунитета при МРЛР (SCLC)
Почему это исследование важно
Мелкоклеточный рак легкого — один из самых смертоносных видов рака: большинство пациентов живут менее года после постановки диагноза. Парадоксально, но такие опухоли несут много мутаций в ДНК, которые теоретически делают их хорошими мишенями для иммунной системы, однако на практике они плохо реагируют на современные препараты иммунотерапии. В этом исследовании выявлен скрытый молекулярный тормоз, который мешает иммунной системе распознавать эти опухоли, и показано, как выключение ключевого белка репарации ДНК может превратить такие раки из иммунно «холодных» в «горячие», что позволяет существующим методам лечения работать гораздо эффективнее.
Скрытый переключатель репарации в опухолях легкого
Исследователи начали с анализа генетических данных более чем 179 000 человеческих опухолей из 24 типов рака. Они сосредоточились на пути репарации ДНК, называемом безгомологичным сшиванием концов (NHEJ), который устраняет опасные разрывы цепей ДНК. Центральный регулятор этого пути, белок DNAPKcs (кодируемый геном PRKDC), оказался необычно повышен при мелкоклеточном раке легкого. Среди тысяч образцов опухолей легкого именно мелкоклеточные случаи демонстрировали наибольшую активность этого «переключателя» репарации. Пациенты с опухолями, имеющими наивысший уровень PRKDC, жили меньше и реже получали выгоду от стандартной химиотерапии и ингибиторов контрольных точек, что указывает на то, что DNAPKcs помогает опухолям выживать и после повреждения ДНК, и при атаке иммунной системы.
От повреждения ДНК к внутреннему сигналу тревоги
Чтобы понять, что происходит при выключении этого переключателя репарации, команда использовала как лекарственные ингибиторы, так и инструменты генного молчания для блокирования DNAPKcs на панелях клеток мелкоклеточного рака легкого и в мышиных моделях опухолей. Во многих моделях, особенно в тех, которые походили на человеческие подтипы с высокой активностью онкогена MYC, ингибиторы DNAPKcs резко сокращали рост опухолевых клеток и даже уменьшали опухоли, полученные от пациентов, у мышей. На клеточном уровне блокада DNAPKcs приводила к накоплению разрывов ДНК, видимых как точки маркера повреждения в ядре, а также как крошечные дополнительные тельца, заполненные ДНК, — микронуклеи. Эти фрагменты ДНК попадали в цитоплазму клетки, где могли восприниматься как сигналы опасности.
Включение «вирусной» системы тревоги клетки
Свободная ДНК в неправильном месте обычно сигнализирует о вирусной инфекции. Клетки распознают ее с помощью сенсора cGAS, который запускает последующую систему тревоги, называемую STING. Авторы показали, что после ингибирования DNAPKcs cGAS собирался на микронуклеях, STING активировался, и включалась каскадная программа выработки иммуностимулирующих молекул. Клетки увеличивали продукцию интерферонов типа I и II и хемокинов, привлекающих иммунные клетки. Поверхностная экспрессия ключевых «флаговых» белков (молекул MHC класса I), помогающих иммунным клеткам распознавать опухолевые антигены, также возрастала. При химической блокаде пути STING или его генном молчании эти изменения в значительной степени исчезали, а антитуморные эффекты ингибирования DNAPKcs сильно ослабевали, что подчеркивает, что внутренняя система тревоги необходима для ответа.
Обезвреживание MYC для обнажения опухоли
Исследование дополнительно связывает DNAPKcs с мощным фактором роста MYC — белком, долго считавшимся «нелекарственным». В опухолях с высокой активностью MYC ингибирование DNAPKcs снижало активность сигнального пути AKT и снимало молекулярный тормоз с другого фермента, GSK3β. После активации GSK3β маркировал MYC для разрушения, что приводило к падению уровней белка MYC. Прямое снижение MYC с помощью генетических инструментов имитировало многие иммуноповышающие эффекты блокады DNAPKcs: активность STING повышалась, включались гены интерферонов, увеличивалась экспрессия MHC класса I. Напротив, принудительная сверхэкспрессия MYC в значительной степени стирала иммунное усиление от ингибитора DNAPKcs. Это указывает на то, что DNAPKcs обычно помогает стабилизировать MYC, и что индуцирование деградации MYC — ключевой шаг в пробуждении противоопухолевого иммунитета.
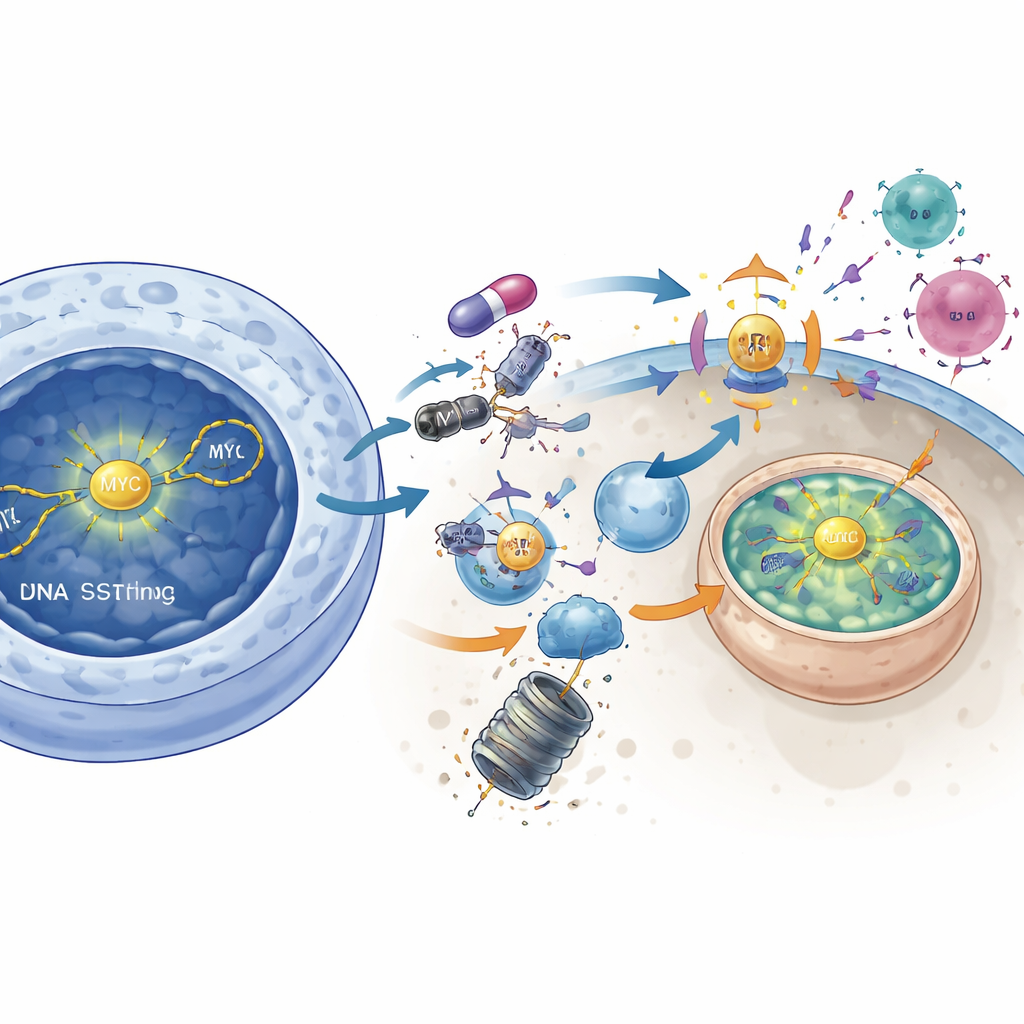
От «холодных» к «горячим» опухолям в живых моделях
В иммунокомпетентных мышиных моделях, близких к человеческому мелкоклеточному раку легкого, лечение только ингибитором DNAPKcs существенно замедляло рост опухолей или вызывало их уменьшение. Важно, что сочетание ингибитора с существующим анти–PD-L1 препаратом преобразовывало ранее резистентные опухоли, приводя к драматической регрессии и в некоторых случаях к полному исчезновению. Детальное иммунологическое профилирование показало, что ингибирование DNAPKcs увеличивало число цитотоксических CD8+ Т-клеток, усиливало про-воспалительные макрофаги типа M1, снижало долю супрессивных Т-клеток и повышало уровень MHC класса I в опухолях. Удаление CD8+ Т-клеток или отключение STING отнимало эти преимущества, подтверждая, что терапия действует не столько прямым убиванием раковых клеток, сколько превращением опухоли в маяк для иммунной атаки.
Что это означает для пациентов
В совокупности эти данные выявляют DNAPKcs как центральный координатор и репарации ДНК, и уклонения от иммунного надзора при мелкоклеточном раке легкого. Блокирование DNAPKcs приводит к накоплению повреждений ДНК, destabilизации MYC, запуску cGAS–STING «сигнала тревоги» и включению путей интерферонов и презентации антигенов. Эта цепочка событий превращает иммунно немые опухоли в те, которые в доклинических моделях сильно отвечают на блокаду контрольных точек и химиотерапию. Хотя необходимы клинические испытания, работа указывает на то, что существующие ингибиторы DNAPKcs можно сочетать с иммунотерапией, чтобы дать пациентам с этим агрессивным раком лучшие шансы на длительный контроль заболевания.
Цитирование: Chakraborty, S., Elliott, A., Sen, U. et al. Targeting NHEJ activates STING signaling through MYC degradation to boost antitumor immunity in SCLC. Nat Commun 17, 2597 (2026). https://doi.org/10.1038/s41467-026-69262-x
Ключевые слова: мелкоклеточный рак легкого, ингибирование репарации ДНК, путь STING, деградация MYC, опухолевая иммунотерапия