Clear Sky Science · ru
Экологическое разделение позволяет сотрудничеству бактериофагов и антибиотиков при инфекции Pseudomonas у человека
Почему эта история про микробы и вирусы важна
Для людей с муковисцидозом инфекции лёгких могут стать пожизненной борьбой, в которой со временем традиционные антибиотики перестают побеждать. В этом исследовании прослеживается случай одного пожилого пациента, чья инфекция упорной Pseudomonas больше не отвечала на многие препараты. В лечение добавили тщательно подготовленные вирусы, направленные специально против этих бактерий — бактериофаги. Отслеживая не только симптомы, но и самих микробов и иммунные реакции в лёгких пациента с течением времени, исследователи показали, как антибиотики, фаги и собственная защита пациента сработали вместе, чтобы обуздать — но не полностью уничтожить — опасную инфекцию.
Лёгкое в длительном противостоянии
При прогрессирующем муковисцидозе дыхательные пути заполнены вязкой слизью, и Pseudomonas закрепляются надолго. В течение лет они распадаются на разные формы: одни в слизи, менее агрессивные, но легче доступные для антибиотиков; другие — без слизи, быстрорастущие и высоко резистентные к лекарствам. У этого пациента сосуществовали две такие субпопуляции. Первичная антибиотикотерапия дала кратковременное облегчение, но её пришлось прекратить из‑за повреждения почек. Второй препарат, ципрофлоксацин, несколько улучшил дыхание, но позволил крепким, мультирезистентным бактериям разрастись. Вместо простой инфекции лёгкое превратилось в мозаичную структуру бактериальных ниш, которые по‑разному реагировали на одно и то же лекарство.
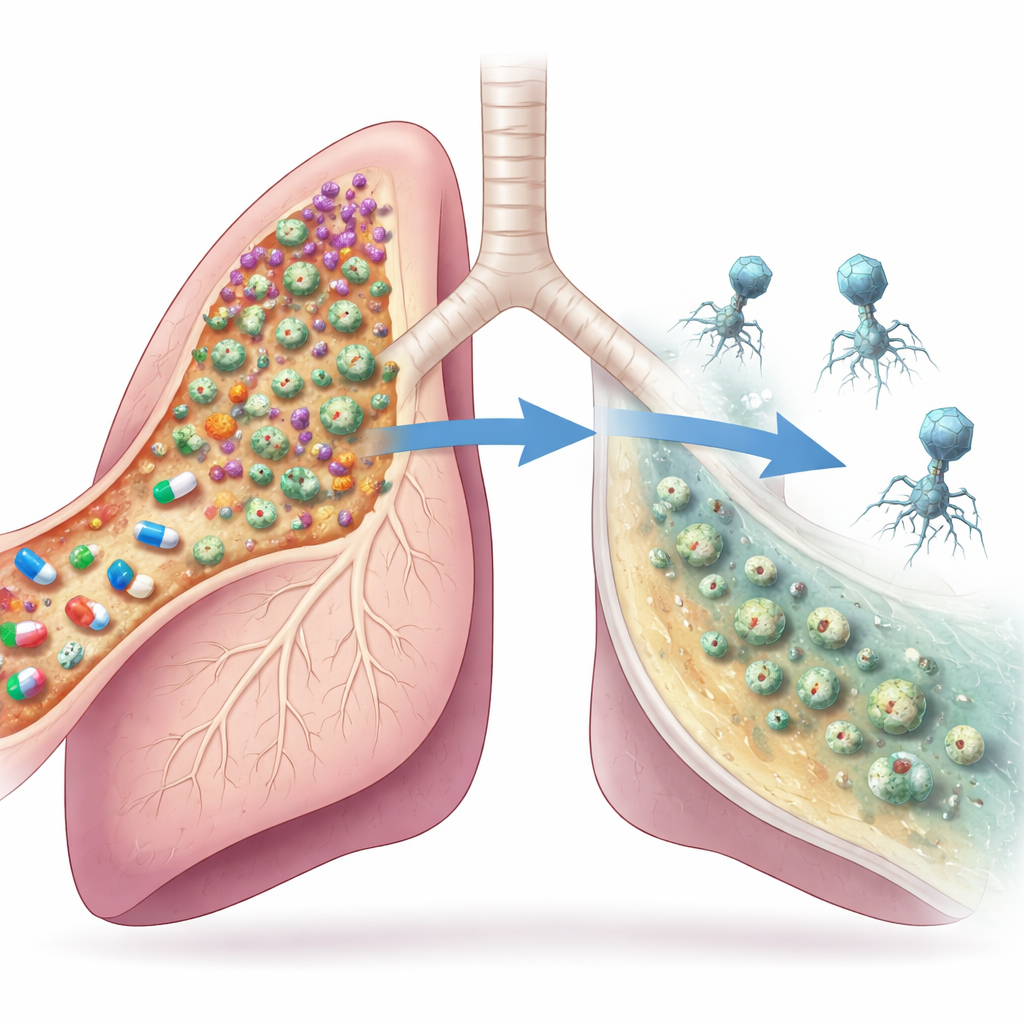
Вирусы объединяются с препаратами
Чтобы переломить ситуацию, клиницисты ввели внутривенно коктейль из двух фагов вместе с ципрофлоксацином. Через несколько дней функция лёгких пациента улучшилась больше, чем при приёме только антибиотиков, снимки грудной клетки показали более чистые дыхательные пути, а показатели задержки воздуха снизились в нескольких сегментах лёгкого. На микроскопическом уровне общее количество клеток Pseudomonas в мокроте сначала выросло, а затем за неделю упало более чем в десять раз. Состав бактерий также изменился: быстрорастущая, медикаментозно‑резистентная группа рухнула, в то время как слизистые, менее вирулентные клетки снова стали доминировать, но на более низком общем уровне. Вместо полного истребления лечение вернуло инфекцию в более спокойное, хроническое состояние, с которым пациент мог сосуществовать.
Скрытая борьба между фагами и иммунитетом
Исследователи также секвенировали вирусный генетический материал в мокроте, чтобы проследить судьбу двух терапевтических фагов. Один фаг процветал в начале, размножаясь в дыхательных путях и чётко совпадая по времени с крахом агрессивной бактериальной группы. Другой едва начал активизироваться. Анализы крови показали причину: у пациента уже были антитела, распознававшие один из фагов, и он быстро выработал больше антител, нейтрализовавших его почти сразу после начала терапии. Антитела против более успешного фага появились позже, после его расширения в лёгких, и затем неуклонно росли, в конечном счёте также сокращая его активность. В течение этого периода стандартные показатели воспаления оставались приемлемыми, что показывает: иммунный ответ ограничивал действие фагов, не вызывая вредных вспышек воспаления.
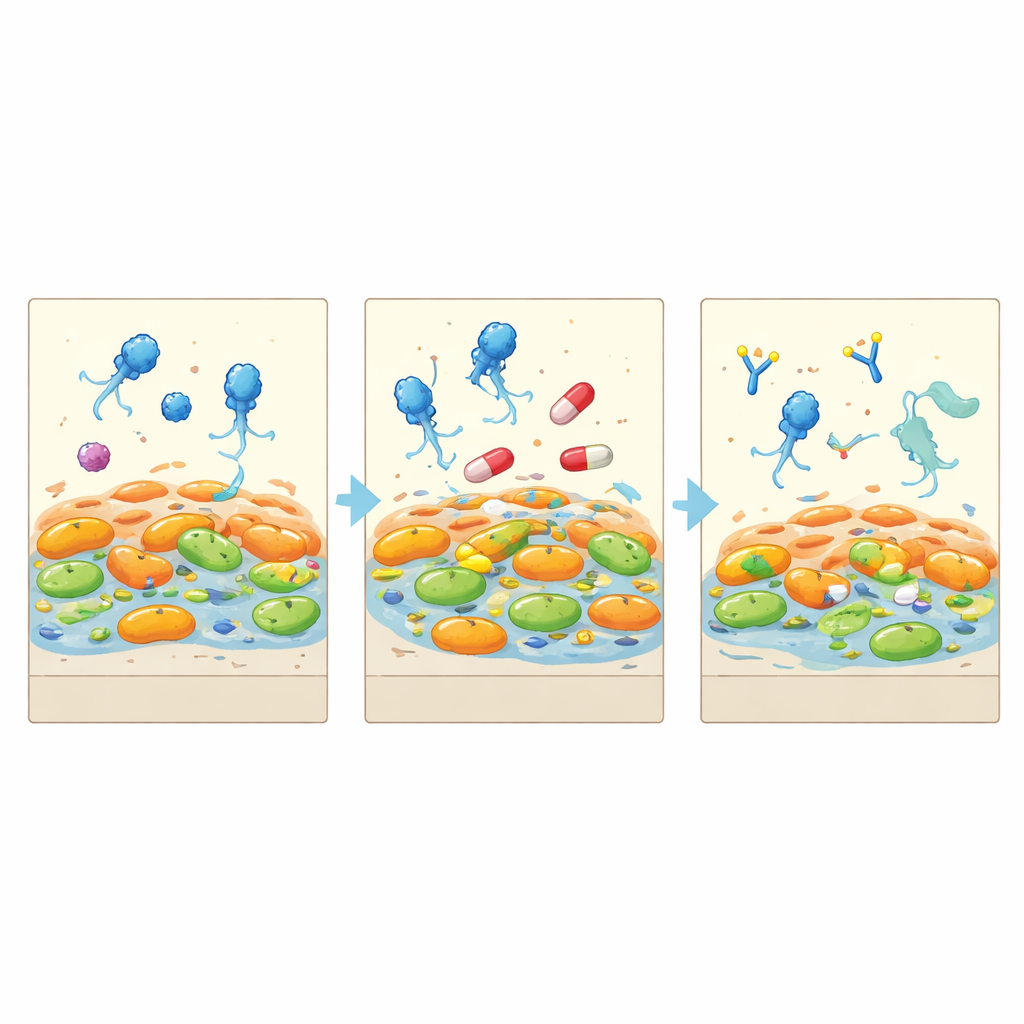
Как бактерии изменялись, чтобы выжить
Выделяя бактерии до, во время и после терапии и изучая их геномы, команда показала, что инфекция происходила от единой долгоживущей линии Pseudomonas, которая распалась на несколько ветвей. Под атакой фагов некоторые медикаментозно‑резистентные клетки полностью исчезли, в то время как другие перестроили молекулы на своей внешней поверхности, чтобы блокировать попадание фагов. Эти выжившие заплатили цену: их рост замедлился на 25–40 процентов, и они демонстрировали молекулярные признаки адаптации к стрессу вместо быстрого размножения. Тем временем слизистые мукоидные бактерии шли своим эволюционным путём, усиливая насосы для выброса препаратов и утолщая покрытия, что делало их менее доступными для фагов. В результате не произошло захвата «супермикробами», а сформировалось сообщество, смещённое в сторону медленнее растущих, менее вредных форм.
Новый взгляд на комбинированное лечение
Анализируя клинические, микробные и иммунные данные, авторы утверждают, что выздоровление пациента не было следствием простого «супер‑убийства» лекарством и фагами. Вместо этого антибиотики и фаги действовали в разных уголках ландшафта инфекции. Химические препараты в целом срезали более доступные бактерии и успокаивали воспаление, тогда как фаги нацеливались на скрытые, лекарственно‑устойчивые очаги, подпитывавшие обострение. По мере роста антител и развития бактериальных защит активность фагов естественно ослабевала, оставляя после себя реорганизованное, с более низким риском сообщество, которое иммунная система пациента могла держать под контролем. Авторы называют эту согласованную, но не строго синергетическую стратегию «хемобиотерапией»: использование химических препаратов и живых вирусов вместе для перестройки экосистемы инфекции так, чтобы достижение длительного контроля, а не полного искоренения, стало возможным.
Что это значит для будущей помощи
Для людей с трудноизлечимыми инфекциями, особенно при муковисцидозе, этот случай показывает, что фаги могут функционировать как настоящие биологические лекарства внутри человеческого организма, даже при введении через кровь и в условиях иммунной защиты. Он также подчёркивает, что успех может зависеть не столько от уничтожения каждого микроба, сколько от управления всей системой — бактериями, вирусами и иммунитетом хозяина — чтобы привести её к более стабильной, менее вредной конфигурации. Если это подтвердится в больших исследованиях, такой экосистемный взгляд на лечение может помочь определить, как и когда давать фаги вместе с антибиотиками, а также как учитывать существующие вирусные популяции и профиль антител у каждого пациента при проектировании персонализированных терапий.
Цитирование: Luong, T., Kharrat, L., Champagne-Jorgensen, K. et al. Ecological partitioning enables phage–antibiotic cooperation in a human Pseudomonas infection. Nat Commun 17, 2615 (2026). https://doi.org/10.1038/s41467-026-69247-w
Ключевые слова: фаговая терапия, муковисцидоз, инфекция Pseudomonas, антибиотикорезистентность, экология микробиома