Clear Sky Science · ru
Онколитический вирус M1 восстанавливает активность CD8+ Т-клеток против глиобластомы через зависимую от B-клеток перекрестную презентацию антигена в селезенке
Переключение иммунной системы обратно в рабочее состояние
Глиобластома — один из самых смертельных видов рака мозга, отчасти потому, что она особенно эффективно «выключает» защитные механизмы организма. В этом исследовании изучается новый способ вновь включить эти механизмы с помощью специально сконструированного вируса, вводимого внутривенно, который одновременно атакует опухолевые клетки и мобилизует иммунные клетки против рака. Работа выявляет неожиданного ключевого участника этого ответа: иммунные клетки селезенки, которые помогают пробудить опухолево-убийственные Т-клетки.
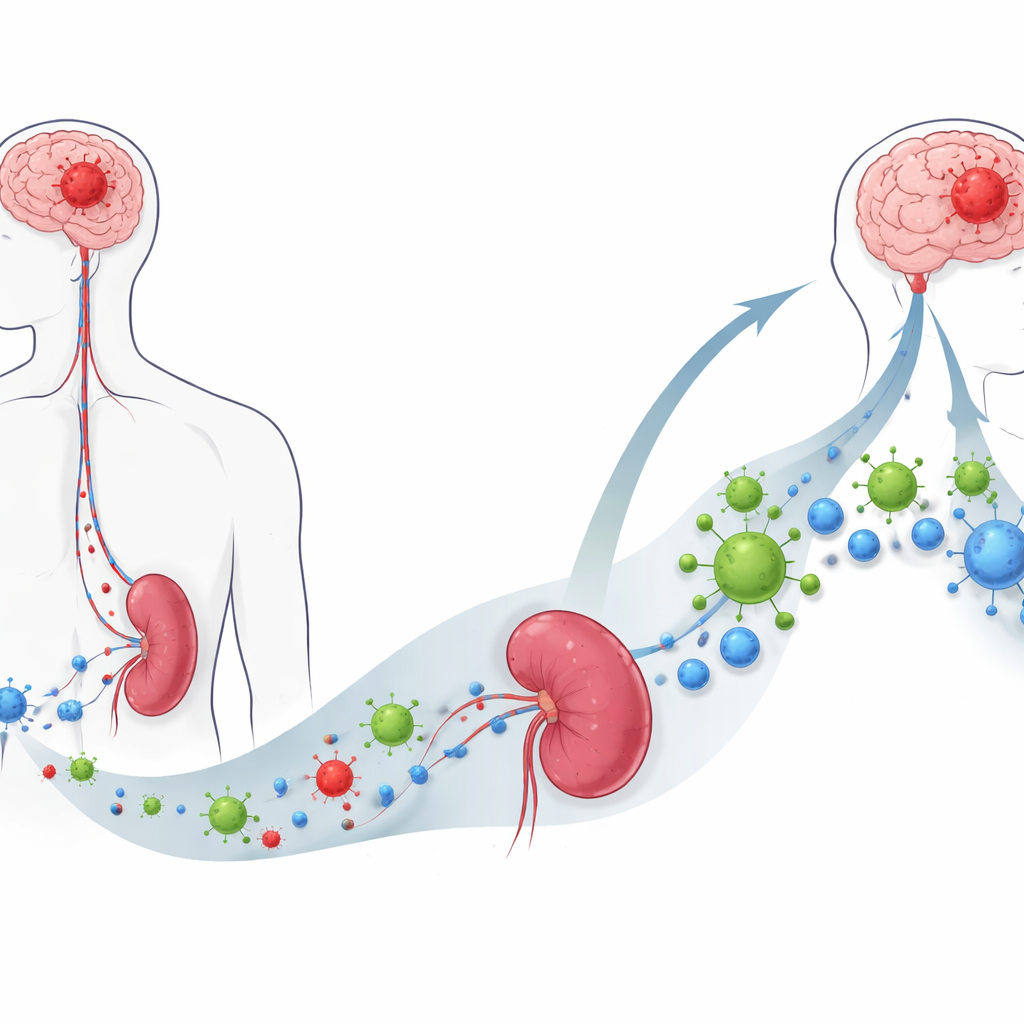
Вирус, предпочитающий раковые клетки
Исследователи изучали экспериментальную терапию под названием онколитический вирус M1, или OVM — модифицированный альфа-вирус, который преимущественно инфицирует и убивает раковые клетки, щадя нормальную ткань. В лабораторных культурах OVM эффективно проникал в различные мышиные и человеческие клеточные линии глиобластомы и вызывал у них форму гибели, оставляющую молекулярные «сигналы опасности». При испытаниях на свежесрезанных фрагментах человеческих опухолей OVM активно реплицировался в ткани глиобластомы, но не в соседних некоперцовых образцах мозга, что указывает на его способность лучше отличать злокачественные клетки от здоровых по сравнению со стандартной химиотерапией, повреждавшей обе ткани.
Обратный эффект системного иммунного подавления
Помимо мозга, глиобластома вызывает широкомасштабный иммунный коллапс: у пациентов и в мышиных моделях наблюдали уменьшенные селезенки и резкую потерю циркулирующих Т-клеток. После внутривенного введения OVM у мышей с опухолью эта картина кардинально изменилась. Селезенки вернули прежний размер, уровни CD4 и CD8 Т-клеток в крови восстановились, а иммуноподавляющие молекулы, такие как IL-10 и TGF-β, снизились. В опухоли увеличилось число Т-клеток — особенно CD8 «киллеров», распознающих модельный опухолевый антиген — преобразовав ранее «холодную» опухолевую среду в насыщенную иммунными бойцами.
Почему селезенка имеет значение
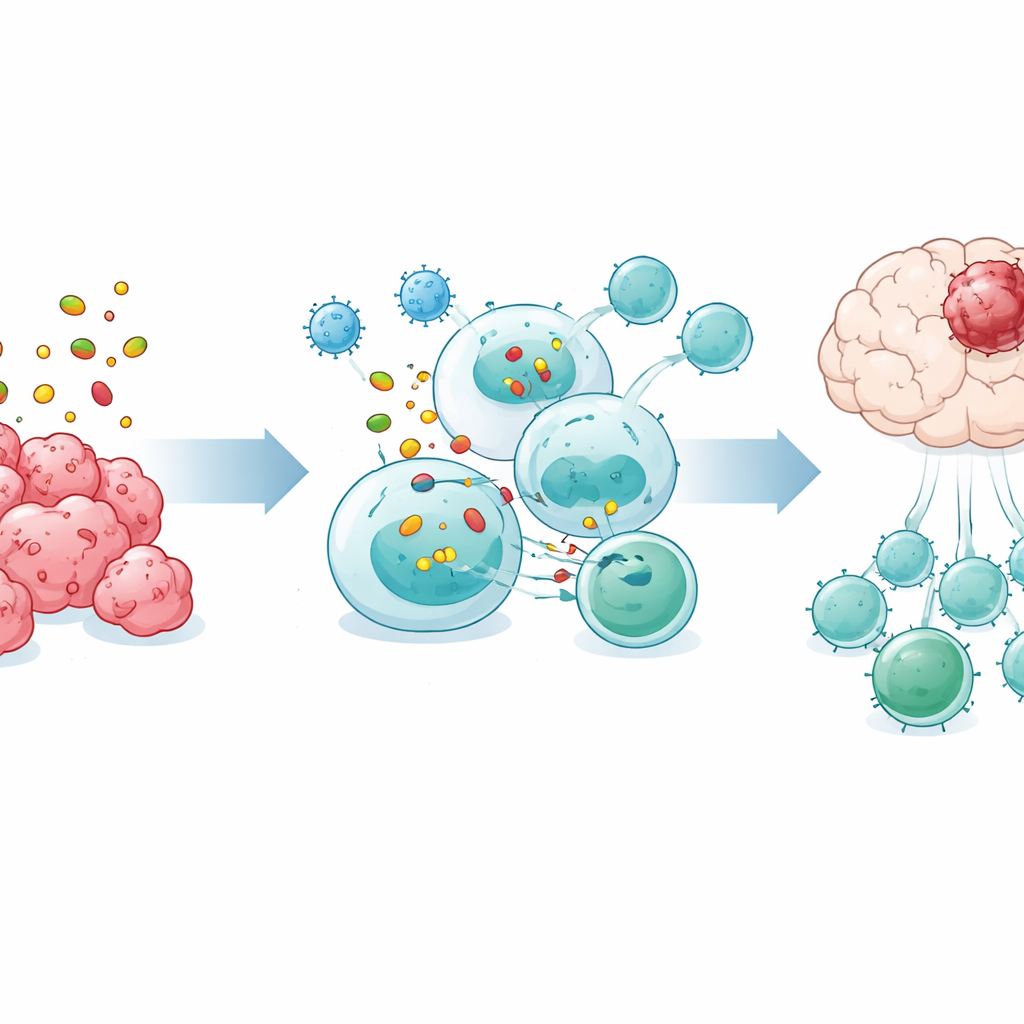
Удивительно, но селезенка оказалась необходима для эффективности OVM. При хирургическом удалении селезенки вирус уже не замедлял рост опухоли и не продлевал выживаемость, а всплеск Т-клеток в крови и мозге в основном исчез. Одноклеточный РНК-секвенсинг иммунных клеток селезенки показал, что после лечения OVM B-клетки селезенки образовывали особенно сильные сети взаимодействия с Т-клетками. В культурах B-клетки от мышей, получавших OVM, значительно эффективнее заставляли CD8 Т-клетки пролиферировать и активироваться по сравнению с B-клетками от нелеченых животных, тогда как дендритные клетки не демонстрировали аналогичного усиления, указывая на роль B-клеток в качестве ключевых посредников.
Особые B-клетки, которые подготавливают убийц опухоли
При более глубоком рассмотрении команда обнаружила отдельную подгруппу B-клеток, помеченную поверхностным молекулой Bst2, которая расширялась в селезенке после лечения OVM. Эти Bst2-положительные B-клетки были обогащены генами, участвующими в захвате опухолевого материала, его внутриклеточной переработке и представлении фрагментов на поверхности таким образом, чтобы CD8 Т-клетки могли их «увидеть». Эксперименты показали, что эти клетки эффективнее захватывали опухолевые антигены, формировали плотные контактные зоны с CD8 Т-клетками и требовали непосредственного клеточно-клеточного контакта и специфического пути обработки белков для активации Т-клеток. При пересадке очищенных Bst2-положительных B-клеток мышам, лишенным B-клеток и страдающим внутримозговыми опухолями, выживаемость существенно увеличивалась, тогда как другие типы B-клеток этого эффекта не давали.
Усиление эффекта терапии ингибиторами контрольных точек
Современные ведущие иммунные терапии — ингибиторы контрольных точек, блокирующие PD-1 или PD-L1 — показали разочаровывающие результаты при глиобластоме. В примененных здесь мышиных моделях антитела против PD-1 или PD-L1 поодиночке давали небольшой эффект. Однако сочетание OVM с блокирующим антителом к PD-1 существенно увеличивало число CD8 Т-клеток в опухолях мозга, переводило циркулирующие Т-клетки из наивного состояния в активированное, восстанавливало размер селезенки и продлевало выживаемость. Лечение OVM также повышало уровень PD-1 на инфильтрирующих опухоль CD8 Т-клетках, делая их более восприимчивыми к восстановлению при блокаде PD-1.
Что это может значить для пациентов
В совокупности результаты указывают, что внутривенно вводимый онколитический вирус может делать больше, чем просто инфицировать и лизировать клетки глиобластомы. Привлекая специализированную группу B-клеток в селезенке для переработки опухолевого материала и представления его CD8 Т-клеткам, OVM восстанавливает системный иммунитет и возвращает киллерные Т-клетки в мозг для атаки опухоли. В доклинических моделях эта стратегия не только подавляет рост опухоли сама по себе, но и делает резистентные опухоли мозга чувствительными к терапии PD-1. Если эти наблюдения подтвердятся у людей, OVM и Bst2-положительные B-клетки могут стать основой новых комбинированных подходов — и даже персонализированных вакцин — которые, наконец, дадут иммунной системе шанс в борьбе с глиобластомой.
Цитирование: Han, Y., Guo, C., Chen, C. et al. Oncolytic virus M1 reinvigorates CD8+ T-cell immunity against glioblastoma through B-cell-dependent antigen cross-presentation in the spleen. Cell Mol Immunol 23, 349–366 (2026). https://doi.org/10.1038/s41423-026-01396-w
Ключевые слова: глиобластома, онколитический вирус, опухолевая иммунология, B-клетки, терапия ингибиторами контрольных точек иммунитета