Clear Sky Science · ru
Механизмы иммунного уклонения и достижения в терапии вирус-ассоциированных гематологических злокачественных новообразований
Вирусы и скрытые опухоли крови
Большинство из нас воспринимает вирусы как причину кратковременных заболеваний, например простуды или гриппа. Но небольшая группа вирусов способна тихо обосноваться в организме на долгие годы и со временем способствовать развитию серьёзных заболеваний крови, таких как лимфомы и лейкемии. В этом обзоре собраны современные данные о том, как эти вирусы ускользают от иммунной защиты, и как эти знания открывают путь к более точным и менее токсичным методам лечения.
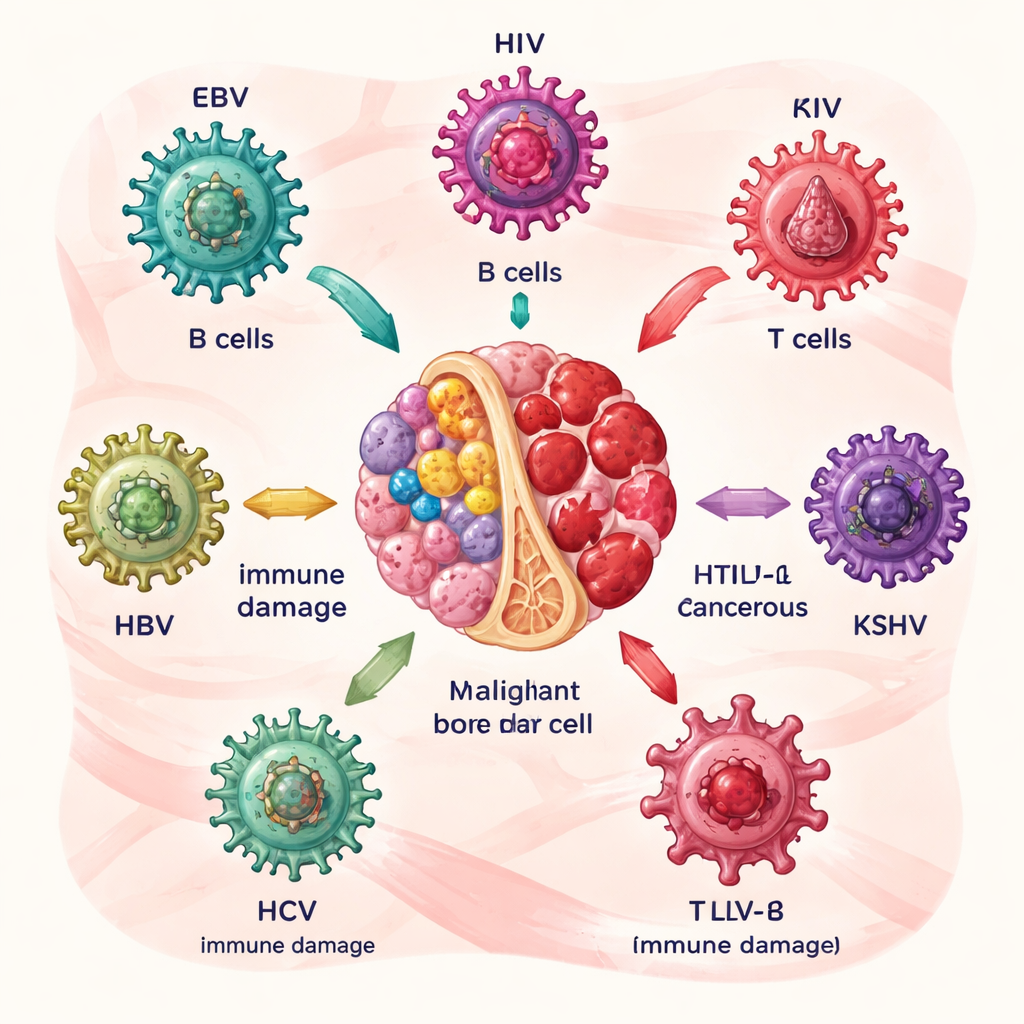
Как некоторые вирусы создают предпосылки для рака крови
Авторы в первую очередь описывают шестерых ключевых виновников: вирус Эпштейна–Барр (EBV), вирус иммунодефицита человека (ВИЧ), вирус Т‑клеточного лейкоза человека типа 1 (HTLV‑1), герпесвирус, ассоциированный с саркомой Капоши (KSHV), а также вирусы гепатита B и C (HBV и HCV). Каждый из них поражает клетки крови или иммунной системы по‑своему. EBV и HCV в основном нарушают функционирование В‑клеток — клеток, производящих антитела; HTLV‑1 атакует Т‑клетки; ВИЧ ослабляет иммунную систему в целом; KSHV стимулирует аномальный рост отдельных типов белых клеток; а HBV и HCV могут прятаться в лимфоцитах и стволовых клетках. В течение лет вирусные белки подталкивают инфицированные клетки к размножению, препятствуют нормальной гибели клеток и способствуют накоплению повреждений ДНК, постепенно повышая риск развития лимфом и родственных заболеваний.
Как раковые клетки учатся скрываться от иммунной системы
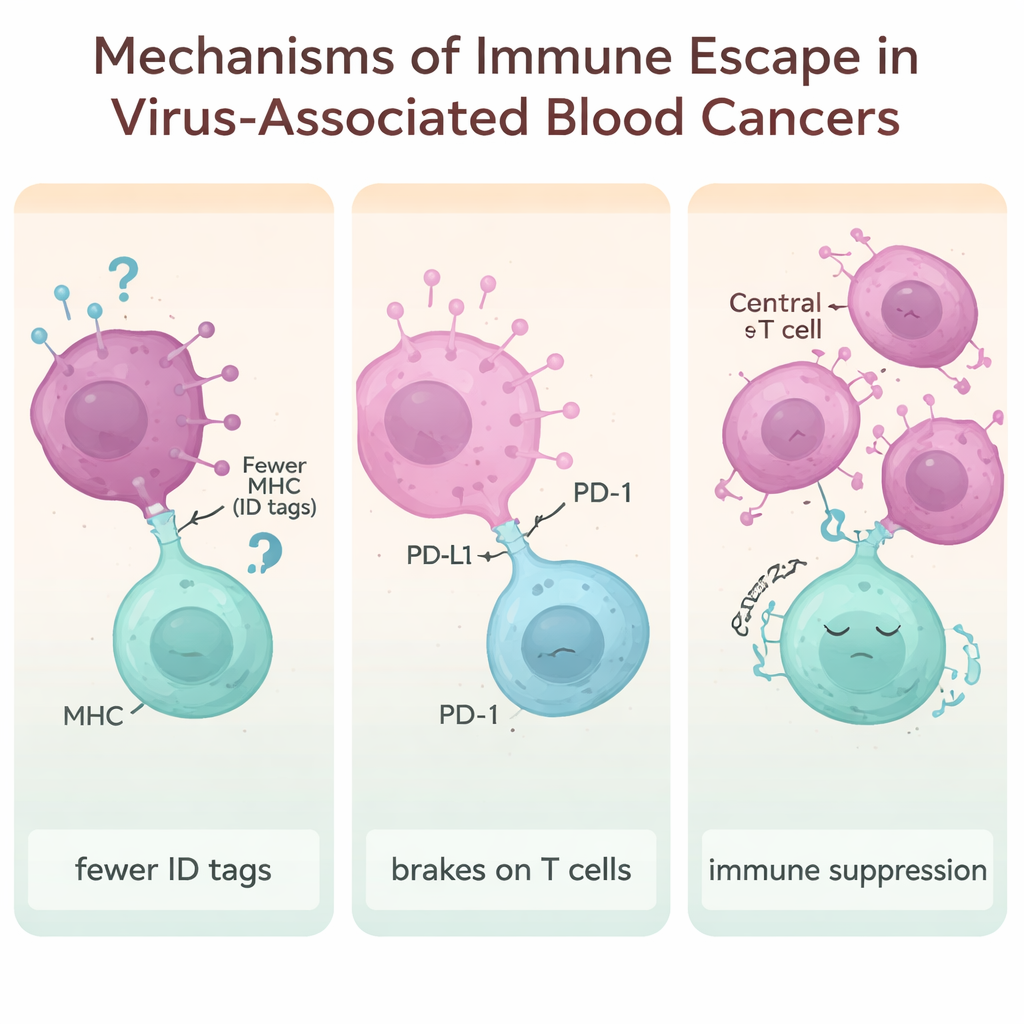
Центральная тема статьи — «иммунное уклонение» — трюки, которые используют вирус‑опосредованные опухоли, чтобы оставаться невидимыми или недоступными для защиты организма. Одна из стратегий — снижение молекулярных «удостоверений личности» (MHC‑молекул) на поверхности клеток, которые T‑клетки обычно проверяют для обнаружения угрозы. Вирусные белки EBV, HTLV‑1, ВИЧ и HBV могут снижать экспрессию этих маркеров, делая отклоняющиеся клетки менее заметными для распознавания и атаки. Другая тактика — эксплуатация иммунных «тормозов», таких как PD‑1, PD‑L1, CTLA‑4, LAG‑3 и TIM‑3. Когда эти контрольные молекулы гиперактивны, T‑клетки истощаются и становятся вялыми. Во многих вирус‑ассоциированных лимфомах наблюдаются очень высокие уровни этих тормозов, особенно в опухолях, связанных с EBV и HBV.
Иммунные клетки, превращённые из бойцов в миротворцев
Обзор также подчёркивает более тонкую уловку: изменение иммунной микросреды в пользу опухоли. Регуляторные T‑клетки — подмножество T‑клеток, которые обычно предотвращают чрезмерное воспаление — могут расширяться и активироваться при длительных вирусных инфекциях. Сигналы, такие как иммунные медиаторы IL‑10 и TGF‑β, стимулируют размножение этих регуляторных клеток и подавление соседних «киллерных» T‑клеток. При хронических инфекциях, таких как HTLV‑1, HBV и ВИЧ, этот сдвиг создаёт защитную оболочку вокруг зарождающихся раковых клеток, что ещё больше усложняет способность организма выработать эффективный ответ.
Новые тактики лечения, основанные на уязвимых местах вирусов
Имея более чёткое представление о этих механизмах, исследователи разрабатывают терапии, которые целенаправленно атакуют вирусные механизмы или искажённую иммунную среду. Низкомолекулярные препараты создаются для блокирования ключевых вирусных белков EBV и HTLV‑1 или даже маркировки их для разрушения внутри клетки. Ингибиторы иммунных контрольных точек — антитела, снимающие тормоза PD‑1/PD‑L1 или CTLA‑4 — испытываются при разных вирус‑связанных лимфомах, часто в комбинации со стандартной химиотерапией. Онколитические вирусы, конструируемые так, чтобы селективно инфицировать и лизировать раковые клетки, одновременно стимулируя новый иммунный ответ, входят в ранние клинические испытания. Параллельно более сложные подходы, такие как инфузии вирус‑специфических T‑клеток, терапия CAR‑T и терапевтические вакцины, направлены на восстановление или перенастройку иммунной системы для более эффективного и продолжительного распознавания вирусных мишеней и опухолевых клеток.
Что это значит для пациентов и будущей помощи
В совокупности статья утверждает, что вирус‑ассоциированные опухоли крови — это не просто обычные опухоли с прикреплённым вирусом. Это заболевания, существование которых определяется длительной борьбой между вирусами, клетками крови и иммунной системой. Поняв, как именно вирусы помогают раковым клеткам скрываться и процветать, врачи могут разрабатывать более умные комбинации лечения, которые перекрывают пути уклонения, пробуждают истощённые иммунные клетки и целенаправленно уничтожают инфицированные вирусом клетки. Хотя многие из этих стратегий всё ещё проходят клинические испытания, они указывают на будущее, в котором пациенты с такими комплексными опухолями могут получать более персонализированные и эффективные терапии — а в некоторых случаях долгосрочный контроль заболевания или даже излечение.
Цитирование: Li, T., Wang, C., Xiao, Q. et al. Immune escape mechanisms and therapeutic advances in virus-associated hematological malignancies. Blood Cancer J. 16, 24 (2026). https://doi.org/10.1038/s41408-026-01453-7
Ключевые слова: вирус-ассоциированная лимфома, иммунное уклонение, терапия ингибиторами иммунных контрольных точек, CAR‑T и Т‑клеточная терапия, терапевтические раковые вакцины