Clear Sky Science · ru
Эффективность когнитивно-поведенческой терапии бессонницы для снижения гиперарузации в ЭЭГ сна: многопрофильное полисомнографическое исследование
Почему бессонные ночи важны для вашего мозга
Хроническая бессонница — это не просто ворочание в постели, а круглосуточная проблема, при которой мозгу трудно «выключиться». В этом исследовании поставлен простой, но важный вопрос: становится ли мозг действительно спокойнее во время сна после прохождения когнитивно-поведенческой терапии бессонницы (КПТ-Б), а не только улучшается ли самочувствие по опросникам? Непосредственно изучая мозговые волны во время сна, авторы показывают, как беседа и поведенческие вмешательства способны «усмирить» ночью чрезмерно возбужденный мозг и что это может значить для подбора терапии разным типам людей с нарушениями сна.
Заглядывая в суть бессонницы
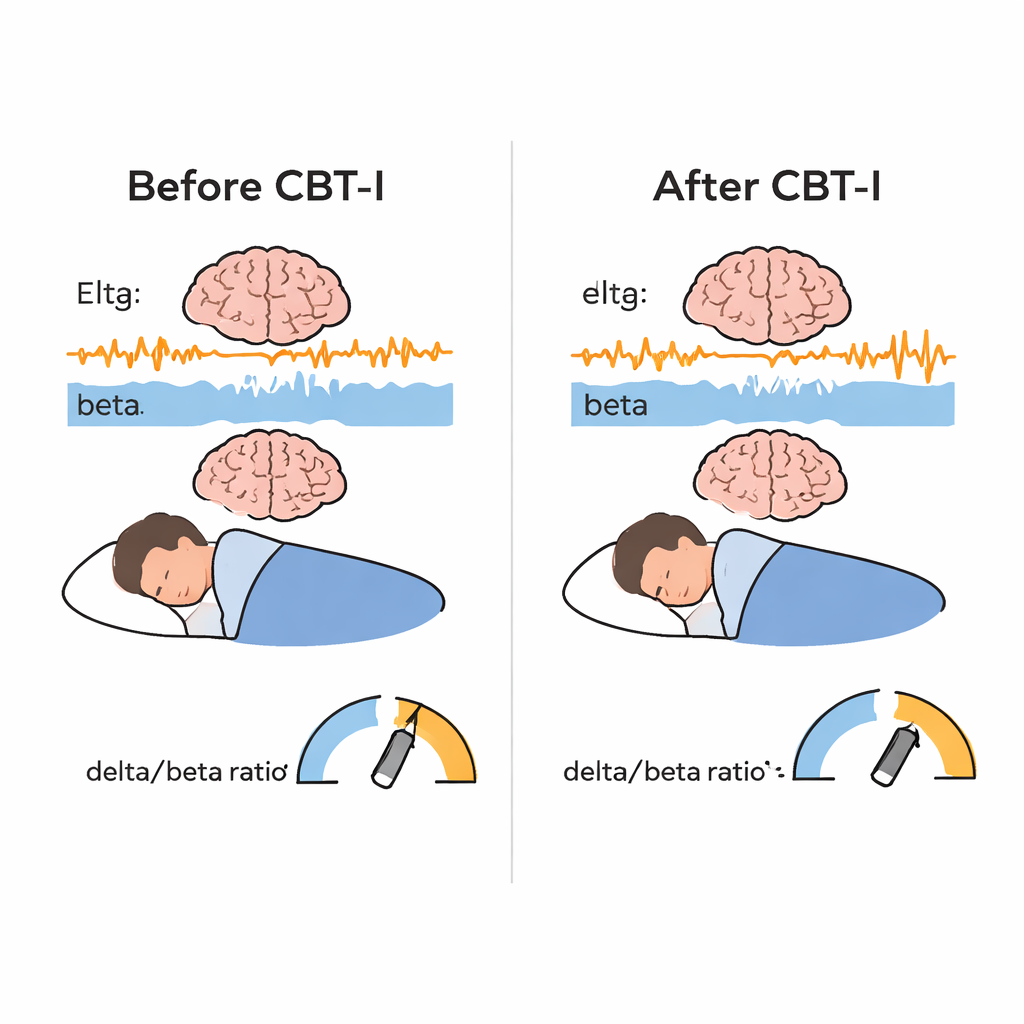
У людей с хронической бессонницей часто наблюдается состояние «гиперарузации»: тело и мозг находятся в повышенном тонусе в течение всего дня. Это повышает риск депрессии, сердечно-сосудистых заболеваний, несчастных случаев и проблем на работе. КПТ-Б рекомендована в качестве терапии первой линии и обычно помогает людям быстрее засыпать и дольше оставаться спящими по их собственным жалобам. Но большинство исследований на этом останавливаются — они не проверяют, изменился ли сам спящий мозг и по-разному ли реагируют разные «подтипы» бессонницы. Чтобы восполнить этот пробел, авторы сосредоточились на электрической активности мозга во время медленного сна (не-REM), используя простой показатель — отношение дельта/бета, которое сравнивает медленные глубокие дельтовые волны и более быстрые бета-волны, связанные с бодрствованием. Более высокая величина этого отношения соответствует более спокойному, менее возбужденному мозгу.
Как проводилось исследование
Команда объединила данные 98 взрослых с длительной бессонницей, лечившихся в пяти центрах сна в Канаде, США, Чехии и Италии. Все участники прошли стандартизированную программу КПТ-Б продолжительностью 6–8 недель, включавшую ограничение сна (сокращение времени в постели для наращивания давления сна), контроль стимулов (разрыв связи между кроватью и бодрствованием), когнитивные техники (коррекция деструктивных мыслей о сне), релаксацию и обучение гигиене сна. До и после терапии у всех проводили ночное исследование с полным регистрацией мозговых волн, вели дневники сна в течение недели и заполняли опросник Insomnia Severity Index. Исследователи рассчитывали отношение дельта/бета во время не-REM сна и отдельный показатель — стабильность сна, отражающую вероятность того, что мозг останется в глубоких стадиях сна, а не будет постоянно переключаться между легким сном, глубоким сном и сновидениями.
Что изменилось в сне и активности мозга
Как и ожидалось, КПТ-Б привела к заметному улучшению субъективного восприятия сна: участники сообщали о более быстром засыпании, меньшем времени бодрствования ночью, сокращении времени, проведенного в постели, и повышении эффективности сна в целом. Объективные полисомнографические данные показали схожие, но менее выраженные изменения — в показателях времени засыпания, ночного бодрствования, времени в постели и эффективности сна, тогда как общее время сна изменилось незначительно. Наиболее новаторский вывод получен из данных ЭЭГ: после КПТ-Б активность медленных дельта-волн увеличилась, а быстрая бета-активность снизилась в не-REM сне, что привело к значительному повышению отношения дельта/бета. Проще говоря, спящий мозг выглядел менее «на стороже» и более «в глубоком отдыхе». Этот эффект наблюдался во всех центрах, что указывает на его воспроизводимость вне зависимости от конкретной клиники или протокола. Также улучшилась стабильность сна: мозг участников с большей вероятностью оставался в устойчивых стадиях не-REM и REM, а не прыгал между ними, хотя изменение стабильности не было прямо связано с сдвигом дельта/бета.
Разные виды бессонницы — разные ответы
Бессонница не одинакова у всех. Исследователи разделили участников на две группы по их объективному общему времени сна: люди с короткой продолжительностью сна и те, у кого общее время сна было в более типичном диапазоне, несмотря на чувство бессонницы. Обе группы имели схожую начальную тяжесть бессонницы, но реакция мозга различалась. У людей с коротким временем сна наблюдалось большее улучшение отношения дельта/бета, главным образом за счет сильного увеличения медленной дельта-активности. Они также показали большие улучшения по некоторым стандартным полисомнографическим показателям, таким как меньшее время бодрствования ночью и лучшая эффективность сна. Это указывает на то, что у тех, чья бессонница действительно характеризуется укороченным временем сна, КПТ-Б может более выраженно снижать ночную гиперактивацию мозга, даже если общее время сна при этом не растет драматически.
Что это значит для людей с проблемами сна
Для тех, кто живет с хронической бессонницей, эти результаты дают обнадеживающую новость: КПТ-Б не только улучшает самочувствие — похоже, она меняет и поведение мозга во время сна, переводя его из состояния высокой настороженности в более глубокий отдых. Вместе с тем исследование показывает, что «успокоение» мозга и стабильность сна отчасти независимы и что разные подтипы бессонницы реагируют по-разному. Используя простые маркеры мозговых волн, такие как отношение дельта/бета, в будущем можно будет персонализировать лечение бессонницы, выявлять тех, кто рискует рецидива, и понимать, какие компоненты КПТ-Б важны в первую очередь для разных пациентов.
Цитирование: Sforza, M., Morin, C.M., Dang-Vu, T.T. et al. The effectiveness of Cognitive behavioral therapy for insomnia on sleep EEG hyperarousal: a multicentric polysomnographic study. Transl Psychiatry 16, 88 (2026). https://doi.org/10.1038/s41398-026-03882-1
Ключевые слова: бессонница, когнитивно-поведенческая терапия, ЭЭГ сна, гиперарузация, стабильность сна