Clear Sky Science · ru
Дедифференцировка шванновских клеток, вызванная простагландином E2, приводит к периневральной инвазии при аденокарциноме протоков поджелудочной железы
Когда рак ползёт вдоль нервов
Рак поджелудочной железы печально известен высокой смертностью, отчасти потому что он распространяется не только как опухолевое образование — он часто ползёт вдоль прилежащих нервов, процесс, называемый периневральной инвазией. Этот скрытый маршрут связан с болью, ранним метастазированием и худшим выживанием, но врачам всё ещё недостаёт надёжных инструментов для прогнозирования или блокирования этого пути. Исследование, кратко изложенное здесь, раскрывает, как опухоли поджелудочной химически «перепрограммируют» опорные клетки вокруг нервов, превращая их в активных пособников, которые помогают раковым клеткам в инвазии. Понимание этого нервно‑опухолевого партнёрства может открыть новые пути для облегчения боли и замедления заболевания.
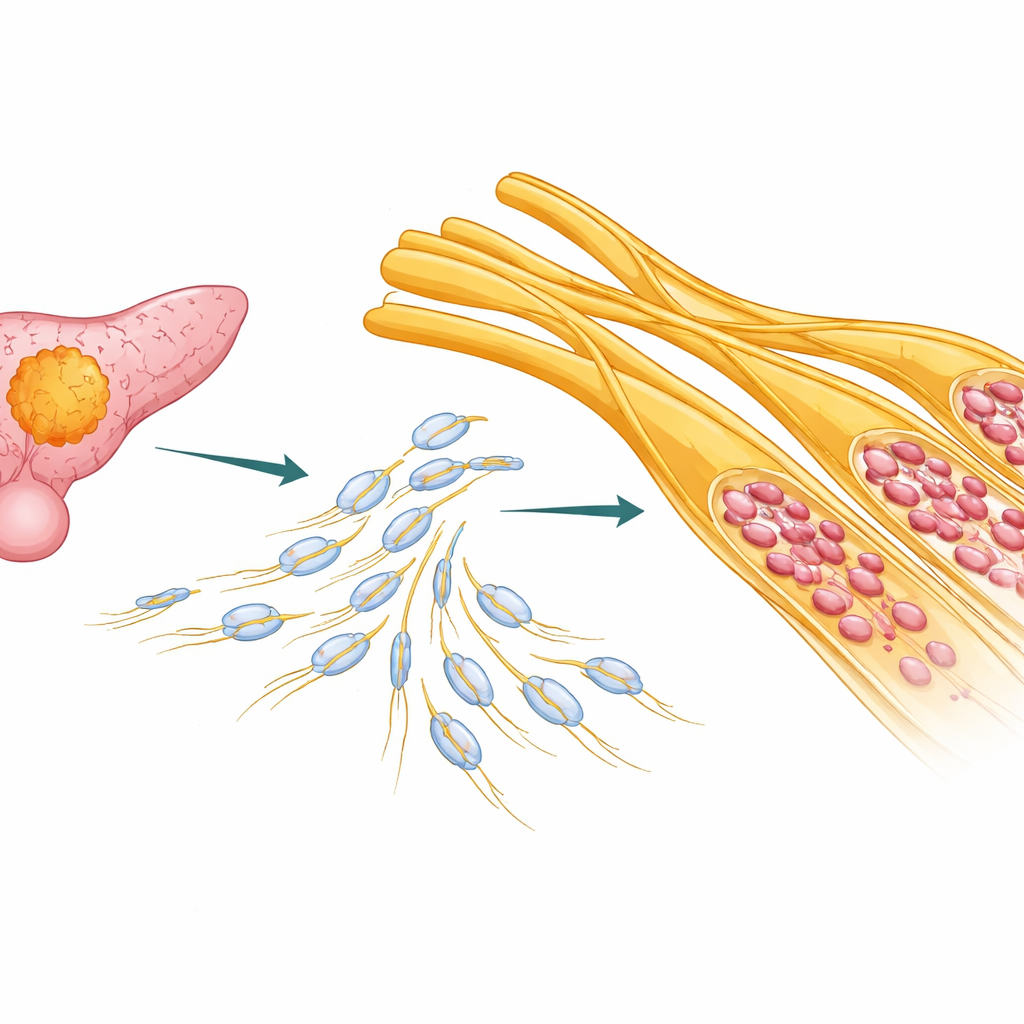
Скрытые шоссе внутри поджелудочной
У многих пациентов с аденокарциномой протоков поджелудочной железы раковые клетки не просто прорастают в окружающие ткани; они огибают и перемещаются вдоль нервов. Авторы проанализировали образцы опухолей и публичные онкологические наборы данных более чем ста пациентов. Они обнаружили, что у пациентов с более выраженной нервной инвазией как правило хуже исходы, особенно в молекулярных подтипах опухоли с меньшей агрессивностью. Это указывает на то, что периневральная инвазия — не просто побочный эффект, а значимый фактор прогрессирования заболевания, который должен учитываться при стратификации риска и выборе лечения.
Опорные клетки, которые переходят на другую сторону
Нервы в организме окружены и защищены шванновскими клетками — типом опорных клеток, которые также участвуют в реставрации нервов после повреждения. В тканях поджелудочной с раком исследователи применили продвинутые методы РНК‑секвенирования, пространственной транскриптомики и одноклеточного анализа, чтобы картировать расположение разных типов клеток и их генную активность. Они обнаружили, что определённая разновидность шванновских клеток — напоминающая «репаративное» состояние, наблюдаемое после травмы нерва — сконцентрирована именно в областях, где нервы подвергаются инвазии опухолью. Эти клетки проявляли признаки дедифференцировки: они теряли свою обычную изолирующую функцию и становились вытянутыми, подвижными и высокоактивными, экспрессируя маркеры такие как p75NTR, SOX2 и c‑Jun.
Химический сигнал от опухоли к нерву
Чтобы выяснить, что переводит шванновские клетки в это репаративное, способствующее инвазии состояние, команда выращивала клетки поджелудочной вместе с шванновскими клетками в лабораторных кокультурах. Они обнаружили, что опухолевые клетки усиливают подвижность шванновских клеток, меняют их морфологию и индуцируют гены дедифференцировки. Многоуровневые генетические анализы указали на один фермент опухоли как ключевого виновника: PTGES, который производит липидный мессенджер простагландин E2 (PGE2). PTGES был особенно обилен в участках опухоли, прилежащих к инвазированным нервам, а уровни PGE2 возрастали при совместном культивировании раковых и шванновских клеток. Когда исследователи блокировали PTGES при помощи малой молекулы‑ингибитора или удаляли генетически, уровни PGE2 падали, и шванновские клетки значительно реже активировались и мигрировали.

Как перепрограммированные клетки открывают дорогу
Добавление очищенного PGE2 непосредственно к шванновским клеткам вызывало у них приобретение вытянутых, биполярных форм, характерных для репаративного состояния, и усиление маркеров дедифференцировки. В трёхмерных культурах эти изменённые клетки вытягивались в направлении кластеров раковых клеток поджелудочной и структур, похожих на нервы, фактически создавая клеточные «рельсы», по которым двигались опухолевые клетки. При более детальном рассмотрении учёные обнаружили, что стимулированные PGE2 шванновские клетки секретировали высокие уровни двух ключевых белков: фактора ингибирования лейкемии (LIF), который способствует росту и ремоделированию нервов, и ADAMTS‑1 — фермента, помогающего разрушать внеклеточный матрикс. В совокупности эти секретируемые факторы истончают физические барьеры вокруг нервов и стимулируют новое отрастание нервов, создавая мягкие, перестроенные пути, по которым раковые клетки легко следуют.
От механизма — к идеям лечения
Эксперименты на животных поддержали эту картину: когда клетки поджелудочной сначала «подготавливались» шванновскими клетками, опухоли у мышей росли больше и вызывали больше повреждений нервов и слабость конечностей. Лечения, блокирующие PTGES или нейтрализующие LIF, уменьшали массу опухоли, снижали нервную инвазию и улучшали функцию нервов, одновременно сохраняя микроскопическую изоляцию нервов. В целом вырисовывается модель паракринного цикла: опухоли поджелудочной выделяют PGE2, который перепрограммирует шванновские клетки в репаративное, склонное к инвазии состояние; эти клетки затем секретируют LIF и ADAMTS‑1, ремоделируют нервы и окружающие ткани и прокладывают путь для распространения рака вдоль нервов. Для пациентов это исследование подразумевает, что препараты, нацеленные на ось PTGES–PGE2–шванновская клетка или блокирующие LIF, теоретически могли бы помочь ослабить нервную инвазию, облегчить боль и замедлить прогрессирование рака поджелудочной железы.
Цитирование: Wang, L., Liu, Q., Zhang, Z. et al. Prostaglandin E2-driven dedifferentiation of Schwann cells leads to perineural invasion in pancreatic ductal adenocarcinoma. Sig Transduct Target Ther 11, 122 (2026). https://doi.org/10.1038/s41392-026-02648-x
Ключевые слова: рак поджелудочной железы, периневральная инвазия, шванновские клетки, простагландин E2, опухолевая микросреда