Clear Sky Science · ru
Стабилизация KDM5B, опосредованная убиквитинированием, вызывает химиорезистентность через репрессию дуально-специфичной фосфатазы 4 при раке яичников
Почему некоторые раки яичников перестают реагировать на химиотерапию
Многие женщины с раком яичников сначала хорошо реагируют на пластинообразные препараты, такие как цисплатин, но затем сталкиваются с возвратом опухолей, которые больше не поддаются лечению. В этом исследовании выявлена скрытая молекулярная схема внутри раковых клеток, которая помогает им становиться нечувствительными к лекарствам. Раскрывая, как включается и выключается специфический «эпигенетический переключатель», авторы указывают на новые способы предсказания того, какие опухоли будут устойчивы к терапии, и на пути повторно повысить их чувствительность к существующим препаратам.
Упрямое возвращение смертоносной болезни
Рак яичников — один из самых летальных гинекологических опухолей, отчасти потому, что его обычно обнаруживают на поздних стадиях, и потому что резистентность к химиотерапии встречается часто. Хотя до 80% пациенток первоначально получают пользу от терапии, основанной на платине, большинство переживает рецидив с опухолями, которые больше не реагируют, что оставляет мало эффективных вариантов и приводит к плохой выживаемости. Недавние работы показали, что изменения в упаковке и чтении ДНК — эпигенетические изменения — помогают раковым клеткам адаптироваться к лечению. Авторы сосредоточились на семье ферментов KDM5, которые тонко регулируют активность генов, удаляя химические метки с гистонов — белков, организующих ДНК. Они поставили вопрос, не являются ли отдельные члены этой семьи ключевыми для резистентности к платине при раке яичников.
Один фермент сдвигает баланс в сторону резистентности
Анализируя большие базы данных по геномике рака и затем тестируя несколько линий клеток рака яичников, исследователи обнаружили, что один представитель KDM5, KDM5B, выделяется в резистентных опухолях. Его уровни выше в рецидивных раках яичников, метастатических очагах и клеточных линиях, переставших отвечать на цисплатин, тогда как близкий родственник KDM5A не демонстрирует ту же закономерность. Когда исследователи выборочно удаляли KDM5B из резистентных клеток, эти клетки вновь становились уязвимыми к цисплатину и чаще проходили программируемую гибель. Добавление дополнительного KDM5B в изначально чувствительные клетки имело противоположный эффект, делая их труднее уничтожать химиотерапией. Эти результаты подтвердились в нескольких независимых клеточных моделях и на мышах с человеческими опухолями яичников, что явно указывает на роль KDM5B как фактора, вызывающего химиорезистентность.
Заторможенный тормоз сигнальных путей роста
Углубляясь, авторы выясняли, какие гены KDM5B подавляет, чтобы помочь опухолевым клеткам выживать. С помощью РНК-секвенирования и картирования хроматина они обнаружили, что KDM5B прямо репрессирует ген DUSP4, который обычно действует как «тормоз» основной сигнальной и стресс-реактивной ветви, известной как путь MAPK. KDM5B связывается с промотором DUSP4 и стирает «включающие» метки, снижая уровни DUSP4 и фактически снимая тормоз с MAPK-сигнализации. При низком DUSP4 активность MAPK возрастает, стимулируя рост клеток и помогая им выдерживать повреждение ДНК, вызванное цисплатином. Восстановление DUSP4 обращает эту резистентность, в то время как удаление DUSP4 отменяет преимущества удаления KDM5B — как в культурах клеток, так и в опухолях у мышей. Данные пациентов подтверждают эти находки: опухоли с высоким уровнем KDM5B и низким уровнем DUSP4 связаны с худшей выживаемостью.
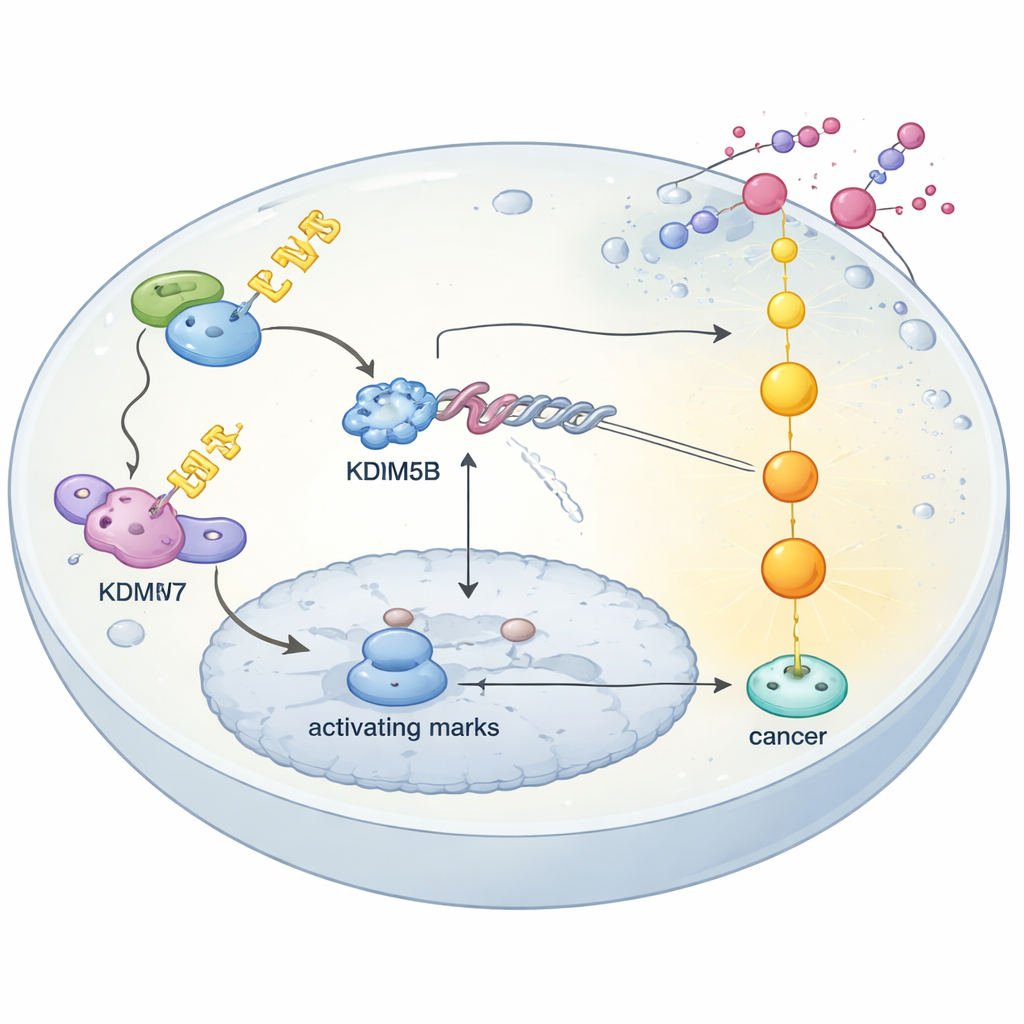
Контроль качества белков формирует ответ на лекарство
Исследование также показывает, как раковые клетки стабилизируют KDM5B изначально. Внутри клетки многие белки постоянно помечаются для разрушения или, наоборот, защищаются системой контроля качества на основе цепочек убиквитина. Исследователи демонстрируют, что фермент USP7 защищает KDM5B, снимая эти метки и предотвращая его деградацию. При блокировании USP7 генетически или малым молекулярным ингибитором уровни KDM5B падают, и резистентные клетки рака яичников вновь становятся чувствительными к цисплатину. Напротив, комплекс E3-лигазы, основанный на белке FBXW7, распознаёт KDM5B только после того, как другой фермент, HIPK1, фосфорилирует его в конкретном участке, отмечая для уничтожения. Нарушение пути FBXW7–HIPK1 делает KDM5B более стабильным. В целом резистентность возникает, когда защитная роль USP7 перевешивает роль FBXW7 по утилизации, что позволяет KDM5B накапливаться и удерживать DUSP4 в выключенном состоянии.
Новые способы перехитрить упорные опухоли
Сопоставив ось USP7–KDM5B–DUSP4–MAPK, авторы предлагают связное объяснение того, как клетки рака яичников развивают резистентность к цисплатину. Для неспециалистов ключевое послание в том, что дело не только в накоплении мутаций, но и в перенастройке контроля генов и оборота белков. Работа предлагает несколько проверяемых стратегий: использовать уровни KDM5B, USP7 и DUSP4 как биомаркеры для прогнозирования плохого ответа на терапию платиной, а также сочетать цисплатин с препаратами, ингибирующими KDM5B или USP7, либо с теми, что усиливают разрушение KDM5B, чтобы восстановить чувствительность к лекарству. Хотя эти подходы ещё требуют клинической валидации, они предлагают обнадеживающий план по возвращению части резистентных раков яичников в разряд излечимых.
Цитирование: Yoo, J., Kim, G.W., Jeon, Y.H. et al. Ubiquitin-mediated stabilization of KDM5B drives chemoresistance via repression of dual-specificity phosphatase 4 in ovarian cancer. Sig Transduct Target Ther 11, 89 (2026). https://doi.org/10.1038/s41392-026-02601-y
Ключевые слова: рак яичников, резистентность к цисплатину, эпигенетическая регуляция, KDM5B, MAPK-сигнализация