Clear Sky Science · pt
Resultados ajustados por risco com base na população para parada cardíaca fora do hospital
Por que o local onde você desmaia pode influenciar suas chances
Quando o coração de alguém para de repente fora de um hospital, cada segundo conta. Ainda assim, nos Estados Unidos, as chances de sobrevivência a esse tipo de crise podem depender fortemente de onde a pessoa mora e de quais hospitais atendem sua comunidade. Este estudo investiga por que a sobrevida após parada cardíaca fora do hospital varia tanto entre regiões, com foco em adultos mais velhos cobertos pelo Medicare, e pergunta que tipos de sistemas de saúde oferecem às pessoas a melhor chance de voltar para casa vivas.
Emergências cardíacas antes do hospital
A parada cardíaca fora do hospital ocorre quando o coração cessa abruptamente de bater em residências, ruas ou locais públicos. É menos comum do que ataques cardíacos ou acidentes vasculares, mas muito mais letal, e impõe enorme pressão sobre socorristas e hospitais. A American Heart Association tem defendido que as comunidades tratem esses eventos como grandes traumas ou AVCs graves — condições em que sistemas regionais de cuidados bem organizados já aumentaram a sobrevida. Em vez de cada hospital agir isoladamente, a ideia é construir redes de “resgate cardíaco” que conectem o atendimento do 911, as ambulâncias e os hospitais em um sistema coordenado capaz de fornecer atendimento rápido e de alta qualidade da calçada até a unidade de terapia intensiva.
Um olhar nacional sobre os desfechos
Para avaliar como diferentes partes do país estavam se saindo, os pesquisadores analisaram mais de 200.000 paradas cardíacas entre pacientes do Medicare com pagamento por serviço de 2013 a 2015, distribuídas por 205 regiões hospitalares definidas empiricamente. Eles combinaram esse enorme banco de dados de faturas com um registro detalhado de casos de parada cardíaca chamado CARES para construir um modelo de ajuste por risco — essencialmente uma forma de estimar quantos pacientes em cada região deveriam ter sobrevivido, dado sua idade, comorbidades e outros fatores. Comparar o número de pessoas que realmente sobreviveram com o número esperado permitiu à equipe calcular uma razão de incidência padronizada (SIR) para cada região e identificar aquelas com desempenho melhor ou pior do que o previsto.
Regiões ficando para trás e se destacando
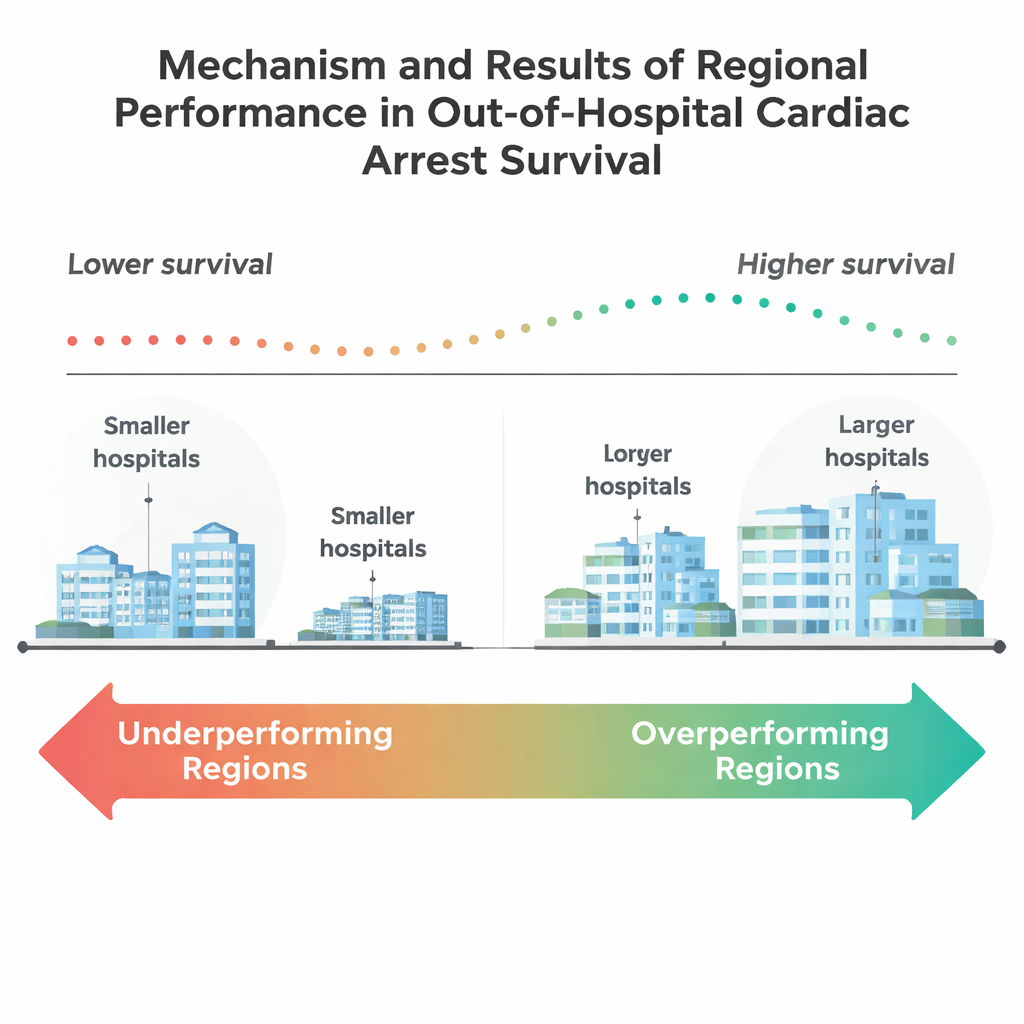
Os resultados foram desanimadores. No geral, apenas cerca de 15% desses pacientes mais velhos sobreviveram até a alta hospitalar. Cerca de metade das 205 regiões apresentou taxas de sobrevida significativamente piores do que o esperado após o ajuste por risco do paciente, enquanto apenas nove regiões se saíram melhor do que o previsto. Essas regiões com desempenho superior tendiam a ter população menor, com uma parcela maior de residentes com 65 anos ou mais. Também tinham mais hospitais de grande porte e mais hospitais universitários importantes, sugerindo que centros de maior capacidade e instituições acadêmicas podem estar mais bem equipados para oferecer cuidados complexos pós-parada cardíaca. Em contraste, muitas regiões grandes e densamente povoadas ficaram atrás, apesar de terem mais recursos no papel.
Hospitais, comunidades e desigualdades ocultas
Ao aprofundar a análise, o estudo constatou que o tamanho dos hospitais importava: regiões com mais hospitais de pelo menos 100 leitos — e especialmente aquelas com 400 ou mais — tinham mais probabilidade de superar as expectativas. Surpreendentemente, ter simplesmente um laboratório de cateterismo cardíaco, capaz de desobstruir artérias, não se associou por si só a um melhor desempenho regional. Isso sugere que a sobrevida depende menos de um único procedimento de alta tecnologia e mais do sistema como um todo: como o serviço de emergência, os departamentos de emergência, as unidades de terapia intensiva e os serviços de reabilitação trabalham juntos. A equipe também encontrou diferenças marcantes na composição das comunidades. Regiões com desempenho superior apresentaram proporções maiores de residentes brancos e menores proporções de residentes negros e hispânicos, além de desemprego mais baixo e taxas de conclusão do ensino médio ligeiramente mais altas. Esses padrões ecoam preocupações antigas de que raça, educação e condições de bairro podem influenciar quem mais se beneficia dos avanços no atendimento de emergência.
O que essas descobertas significam para pacientes e formuladores de políticas
Para o público em geral, a mensagem principal é direta: sobreviver a uma parada cardíaca súbita não é apenas questão de sorte ou de saúde pessoal — também depende de quão bem organizado está seu sistema de saúde local. Muitas regiões dos Estados Unidos estão indo pior do que deveriam, mesmo após considerar a gravidade dos pacientes. Construir redes regionais mais fortes que enfatizem hospitais grandes e capazes; caminhos claros de transferência; treinamento padronizado; e apoio comunitário amplo para RCP e atendimento precoce pode ajudar a reduzir essas lacunas. Os autores argumentam que formuladores de políticas, seguradoras e sistemas de saúde devem ir além da mentalidade do hospital isolado e investir em “sistemas regionais de atendimento à parada cardíaca”, para que o local onde seu coração para pese menos — e suas chances de voltar para casa, mais.
Citação: Abbott, E.E., Buckler, D.G., Petrozzo, K. et al. Population-based risk adjusted outcomes for out-of-hospital cardiac arrest. npj Cardiovasc Health 3, 8 (2026). https://doi.org/10.1038/s44325-026-00108-7
Palavras-chave: parada cardíaca fora do hospital, sistemas médicos de emergência, disparidades regionais de saúde, resultados do Medicare, centros de ressuscitação cardíaca