Clear Sky Science · pt
Uma revisão narrativa dos impactos das apolipoproteínas nas placas ateroscleróticas coronárias
Por que as gorduras no seu sangue ainda importam
Infartos e acidentes vasculares muitas vezes começam com alterações silenciosas nos vasos que irrigam o coração. Este artigo vai além do conhecido colesterol “bom” e “ruim” para examinar as cápsulas proteicas que carregam as gorduras na corrente sanguínea, chamadas apolipoproteínas. Ao acompanhar como quatro dessas proteínas influenciam o crescimento, a composição e o tratamento das placas coronárias — os depósitos gordurosos que entopem as artérias coronárias — os autores mostram por que algumas pessoas permanecem em alto risco de doença cardíaca mesmo quando seus números de colesterol parecem ideais.
Os agentes ocultos que viajam no colesterol
A maioria de nós conhece o colesterol LDL e HDL, mas cada uma dessas partículas é envolta por uma ou mais apolipoproteínas que ajudam a determinar para onde a partícula vai e quão perigosa ela é. Esta revisão concentra‑se em quatro tipos-chave: apolipoproteína(a), apolipoproteína A‑I, apolipoproteína B e apolipoproteína C‑III. Juntas, elas regulam como as partículas gordurosas são montadas, quanto tempo permanecem na circulação e com que facilidade penetram e danificam a parede arterial. Ferramentas de imagem modernas — ultrassom dentro da artéria, tomografias ópticas de alta resolução e angiografia por TC — permitem hoje aos médicos ver não apenas o quanto uma artéria está estreita, mas se suas placas são moles e propensas a romper ou densas e calcificadas. 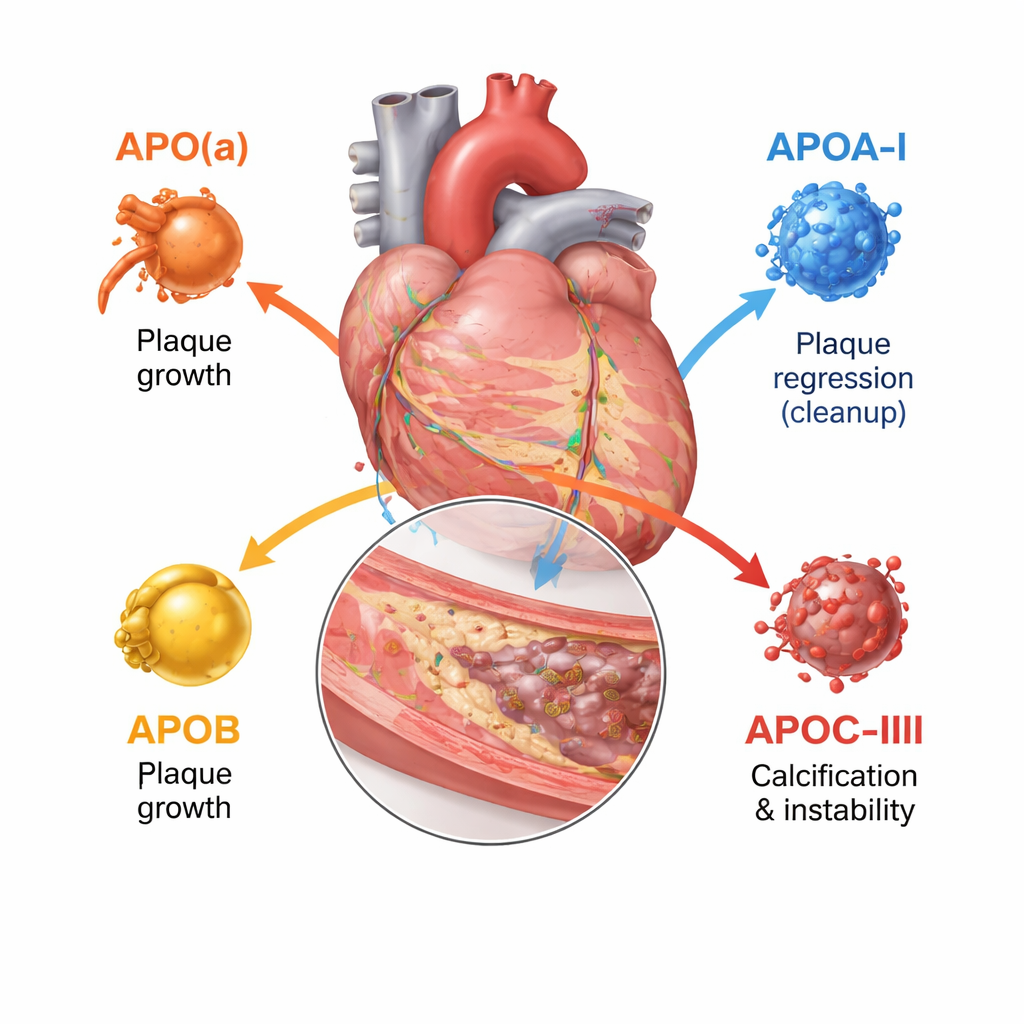
Como quatro proteínas moldam placas perigosas
A apolipoproteína B fica em cada partícula tipo LDL e similares e, na prática, conta quantas partículas aterogênicas — que entopem as artérias — existem no sangue. Quanto mais partículas portadoras de ApoB uma pessoa tem e quanto mais tempo elas circulam, maior a carga total de placas nas artérias coronárias. Estudos com imagens intrarteriais mostram que níveis mais altos de ApoB andam de mãos dadas com placas maiores, lesões mais longas, mais núcleos necróticos e moles, e menos depósitos estabilizadores de cálcio. Em contraste, a apolipoproteína A‑I, a proteína principal no HDL, ajuda a remover colesterol das células da placa e transportá‑lo de volta ao fígado. Maior atividade funcional de ApoA‑I e uma relação favorável entre colesterol HDL e ApoA‑I associam‑se a crescimento mais lento das placas e a tecido mais fibroso e estável, embora simplesmente aumentar o colesterol HDL na circulação não tenha se traduzido em menos eventos clínicos.
Uma proteína de risco especial e um promotor de endurecimento
A apolipoproteína(a) forma uma partícula chamada lipoproteína(a), ou Lp(a), quando se liga a um núcleo semelhante ao do LDL. A Lp(a) é quase inteiramente determinada geneticamente e geralmente não é afetada pela dieta. Estudos de imagem em milhares de pacientes mostram que pessoas com Lp(a) alta têm mais placa total, mais regiões de baixa densidade ricas em lipídios e mais placas focais “de alto risco” propensas à ruptura, mesmo quando o colesterol LDL já está tratado agressivamente. A revisão conclui que a Lp(a) representa um importante “risco residual” que as terapias padrão de redução do colesterol não cobrem totalmente. A apolipoproteína C‑III, encontrada principalmente em partículas ricas em triglicerídeos, retarda sua depuração e estimula inflamação. Pessoas com maiores níveis de ApoC‑III têm mais cálcio coronário e nódulos calcificados mais complexos dentro das placas, características associadas à doença avançada e ao enrijecimento arterial.
Novos medicamentos mirando alvos corretos
Porque essas proteínas seguem o risco com mais precisão do que o colesterol isoladamente, elas estão se tornando alvos diretos de drogas. Para Lp(a), vários medicamentos injetáveis de origem genética — oligonucleotídeos antisenso e RNA de interferência — já reduzem os níveis em 80–95% em ensaios iniciais, e um comprimido que bloqueia a montagem da partícula também mostra grandes reduções. Para ApoC‑III, terapias recentemente aprovadas podem reduzir fortemente triglicerídeos e o próprio ApoC‑III, e dados iniciais sugerem que podem diminuir pancreatite e possivelmente remodelar a calcificação das placas. 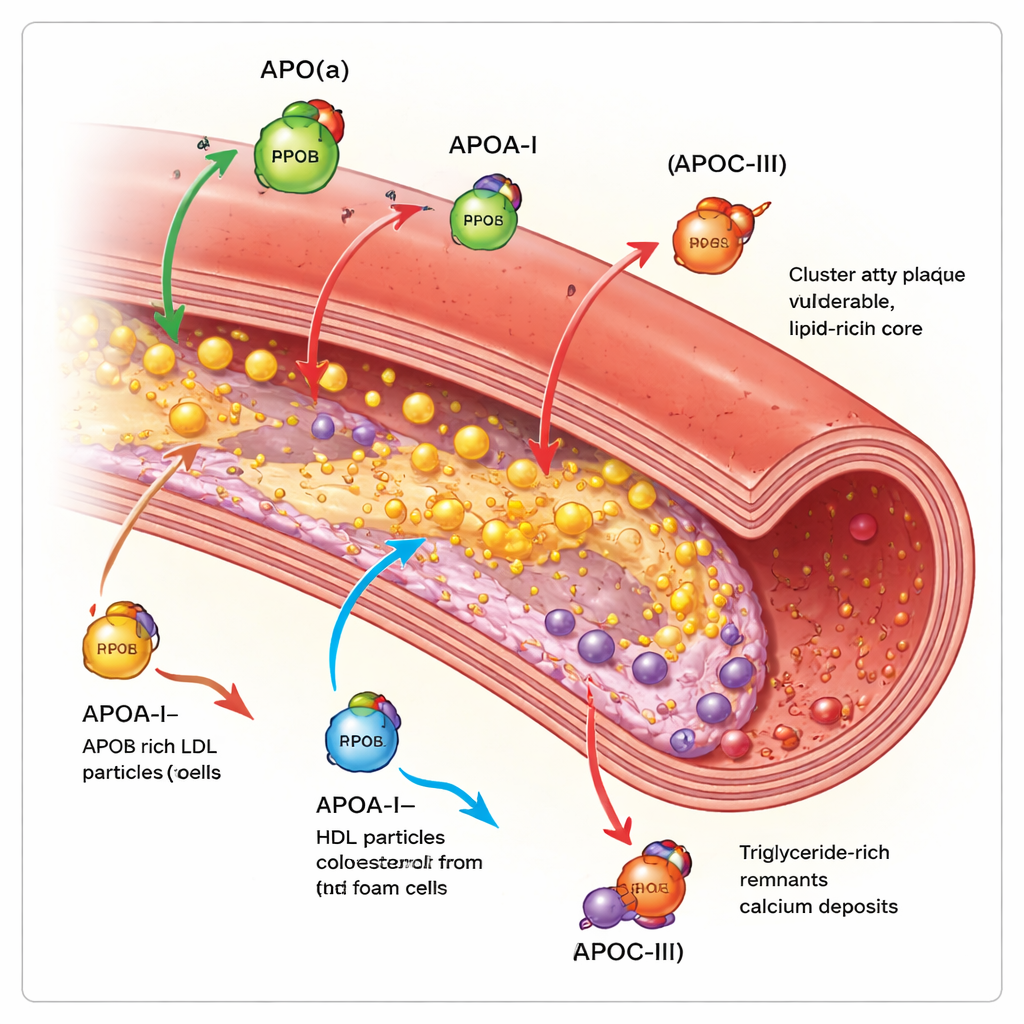
O que isso significa para proteger seu coração
Em termos simples, esta revisão argumenta que quem terá um infarto não é decidido apenas pelos níveis de colesterol, mas pela mistura e comportamento das partículas revestidas por proteínas que carregam esse colesterol. ApoB reflete quantas partículas “ruins” bombardeiam a parede arterial, ApoA‑I reflete o sistema que remove o colesterol, Lp(a) acrescenta um risco extra definido geneticamente, e ApoC‑III favorece placas endurecidas e inflamadas. Drogas emergentes que reduzem especificamente Lp(a) e ApoC‑III, e o uso mais preciso de ApoB e ApoA‑I em exames de rotina, podem permitir que os médicos adaptem a prevenção à biologia das placas de cada paciente, detectando riscos ocultos que os painéis lipídicos padrão deixam passar.
Citação: Fukase, T., Dohi, T. A narrative review of impacts of apolipoproteins on atherosclerotic coronary plaques. npj Cardiovasc Health 3, 4 (2026). https://doi.org/10.1038/s44325-026-00104-x
Palavras-chave: lipoproteína(a), apolipoproteína B, apolipoproteína A-I, apolipoproteína C-III, imagem de placas coronárias