Clear Sky Science · pt
Avanços nos princípios e tecnologias de monitoramento da pressão arterial sem componente mecânico
Por que seu aparelho de pressão arterial está ficando mais inteligente
A pressão alta aumenta silenciosamente o risco de ataque cardíaco, acidente vascular cerebral e insuficiência renal para mais de um bilhão de pessoas no mundo. Ainda assim, muitas pessoas nunca sabem que a têm, em parte porque medir a pressão geralmente exige encontrar um manguito, sentar-se imóvel e suportar um aperto desconfortável. Este artigo de revisão explora uma nova geração de tecnologias “sem manguito” que prometem um acompanhamento mais suave, mais frequente e mais conveniente da pressão arterial — incorporado em relógios, anéis, câmeras e até sensores semelhantes a radar.
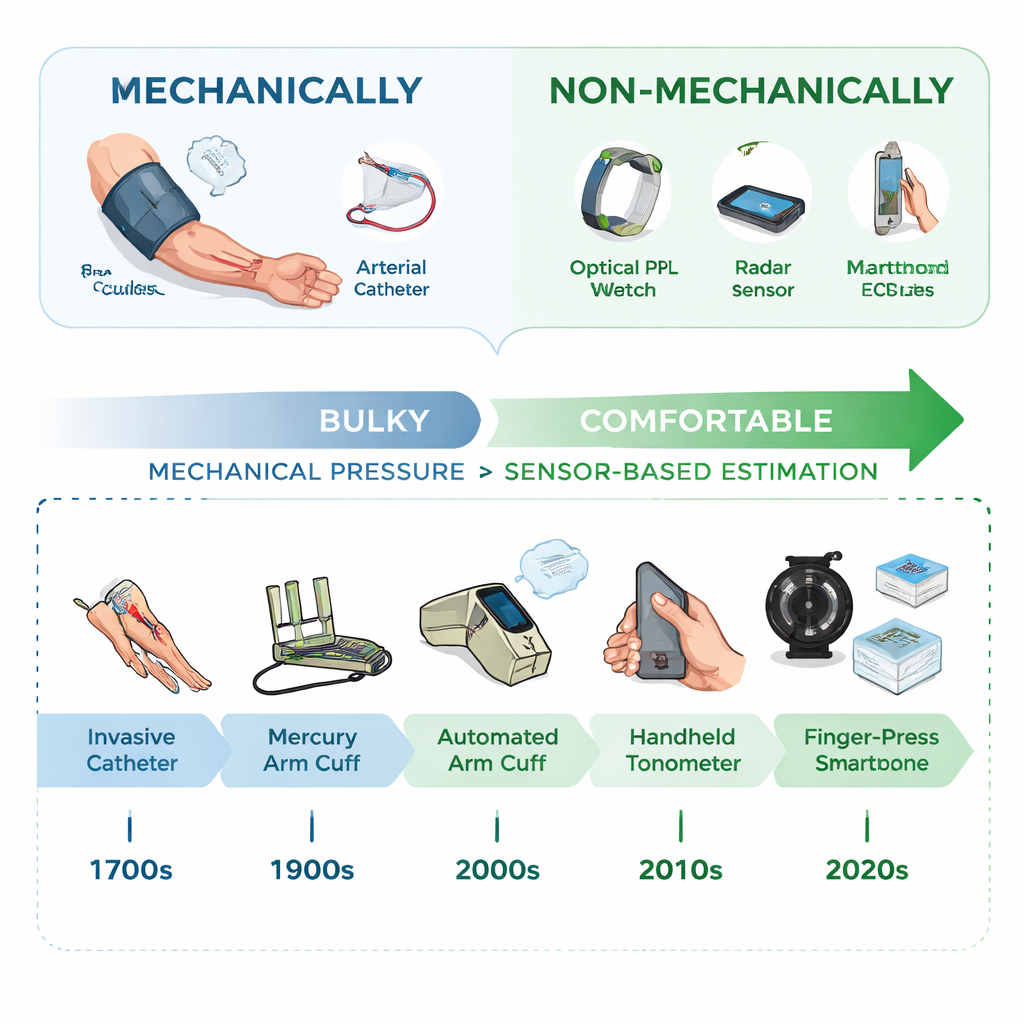
De manguitos volumosos a monitores invisíveis
A história do monitoramento da pressão arterial começou com tubos colocados diretamente nas artérias no século XVIII, um método ainda usado em unidades de terapia intensiva por sua precisão. No século XX, os médicos adotaram manguitos de braço e estetoscópios, e mais tarde dispositivos automáticos com manguito tornaram o monitoramento domiciliar possível. Mas todos esses são métodos mecânicos: eles literalmente comprimem ou pressionam uma artéria para sentir sua força, o que pode ser doloroso, perturbador durante a noite e impraticável para acompanhar mudanças rápidas no dia a dia. Nos últimos anos houve um impulso em direção a opções mais confortáveis que se integrem a objetos cotidianos, permitindo que as pessoas monitorem a pressão arterial enquanto se movimentam, trabalham e dormem.
Medindo a pressão sem o aperto
Os autores apresentam uma forma simples, mas poderosa, de classificar os dispositivos atuais: mecânicos versus não mecânicos. Ferramentas mecânicas aplicam pressão física e a leem diretamente, como um manguito tradicional. Ferramentas não mecânicas, por outro lado, nunca comprimem a artéria. Em vez disso, observam o corpo em busca de sinais sutis que acompanham a pressão arterial — mudanças na largura dos vasos, na velocidade da onda de pulso ou na forma do próprio pulso. Dispositivos vestíveis e sem contato podem agora rastrear esses sinais usando luz (como sensores de pulso em smartwatches), patches de ultrassom, sensores de movimento montados na pele, acelerômetros no peito e no pulso, radar ou câmeras comuns que detectam pequenas alterações de cor no rosto ou na mão. Esses sinais são então traduzidos em valores de pressão arterial usando fórmulas matemáticas ou algoritmos de aprendizado de máquina.
Como dados e algoritmos transformam pulsos em números
O monitoramento não mecânico segue um fluxo de quatro etapas. Primeiro, sensores capturam sinais biológicos brutos, como ondas de pulso ópticas, traçados elétricos do coração ou pequenas vibrações do corpo. Segundo, esses sinais são limpos: falhas óbvias são removidas, ruído é filtrado e dados de múltiplos dispositivos são cuidadosamente sincronizados no tempo para que pequenas diferenças temporais — frequentemente apenas dezenas de milissegundos — possam ser confiáveis. Terceiro, modelos estimam a pressão arterial a partir dos sinais limpos. Esforços iniciais dependiam de equações baseadas na física que vinculavam a velocidade do pulso ou o tamanho do vaso à pressão. Abordagens mais recentes usam aprendizado de máquina e aprendizado profundo para descobrir padrões ocultos, incluindo redes neurais que analisam formas de onda diretamente, mecanismos de atenção que focalizam as partes mais informativas de cada batida e redes “informadas pela física” que incorporam leis cardiovasculares conhecidas no processo de treinamento. Por fim, a calibração relaciona tudo com a realidade, comparando as estimativas do dispositivo com uma referência confiável, tipicamente um manguito de braço ou uma linha invasiva.
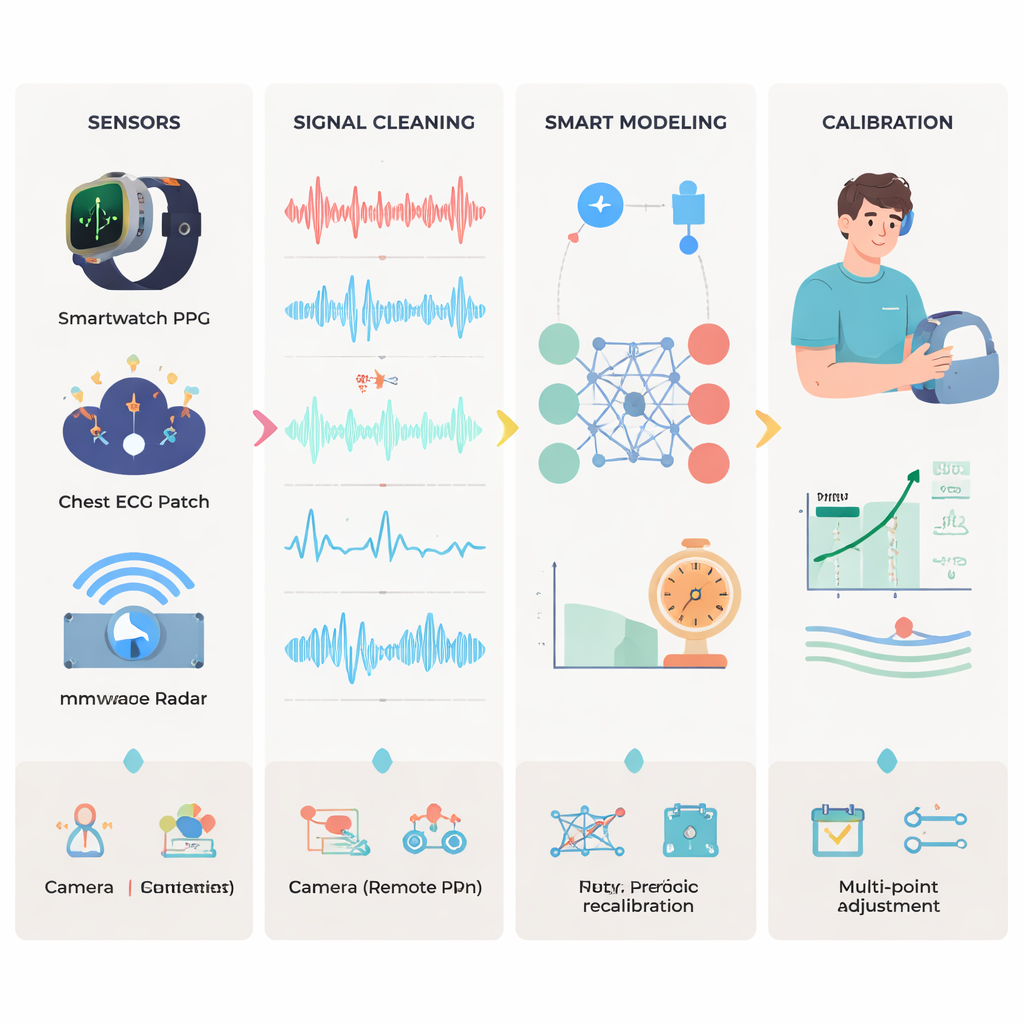
Desafios antes que os médicos possam confiar totalmente em dispositivos sem manguito
Apesar do rápido progresso, sistemas sem manguito ainda enfrentam obstáculos antes de serem amplamente usados em clínicas. Sua precisão pode variar conforme o corpo ou o comportamento da pessoa mudam — após exercício, durante estresse ou ao longo de meses e anos — de modo que muitos produtos exigem recalibração regular, o que pode ser inconveniente e pouco compreendido pelos usuários. As normas internacionais existentes para testar monitores de pressão foram elaboradas para manguitos e não capturam totalmente as idiossincrasias de dispositivos que dependem de sensores, algoritmos e histórico de calibração. A revisão destaca novos esforços, como protocolos europeus e do IEEE, que adicionam testes para postura, movimento, variações dia–noite e estabilidade a longo prazo. Os autores também apontam lacunas: muitos protótipos são testados apenas em grupos pequenos e controlados, e poucos estudos exploram com que frequência a calibração é realmente necessária na vida cotidiana.
Para onde caminha o monitoramento domiciliar futuro
Olhando adiante, os autores imaginam um rastreamento da pressão arterial contínuo, quase invisível e fortemente conectado a dados de saúde mais amplos. Sistemas futuros poderão fundir sinais de múltiplos sensores com prontuários médicos e descrições de sintomas usando modelos de IA em grande escala, oferecendo estimativas personalizadas e sensíveis ao contexto em vez de números únicos para todos. Novos tipos de sensores — de ondas terahertz à imagem fotoacústica — poderiam tornar as medições de pulso mais precisas e mais tolerantes a diferenças no tom da pele ou na forma do corpo. Ao mesmo tempo, regras de teste melhores e estudos focados em doenças serão cruciais para provar quais tecnologias funcionam melhor para grupos específicos, como gestantes, idosos ou pessoas com hipertensão noturna. Para pacientes e clínicos, a promessa central é simples: monitoramento da pressão arterial mais confortável e confiável que se integra perfeitamente à vida diária, facilitando detectar problemas cedo e manter corações mais saudáveis por mais tempo.
Citação: Zheng, Z., Hao, H., Huang, Y. et al. Advances in principles and technologies of non-mechanical blood pressure monitoring. npj Cardiovasc Health 3, 7 (2026). https://doi.org/10.1038/s44325-025-00102-5
Palavras-chave: pressão arterial sem manguito, sensores vestíveis, monitoramento da hipertensão, cardiovascular não invasivo, saúde com aprendizado profundo