Clear Sky Science · pt
Visões mecanicistas sobre o impacto de infecções virais pré-natais na imunidade materna e da prole
Vírus e gravidez: por que importa para as famílias
Cada ano, milhões de gravidezes ocorrem à sombra de surtos virais como HIV, COVID-19 e influenza. Mesmo quando os bebês não são infectados diretamente, os cientistas têm descoberto que a resposta imune da mãe a esses vírus pode deixar marcas duradouras na saúde da criança. Esta revisão reúne pesquisas de ponta para explicar como infecções virais pré-natais comuns remodelam, de forma sutil, o ambiente uterino, a placenta e o sistema imune em desenvolvimento, com consequências que podem ecoar desde o nascimento até a vida adulta.
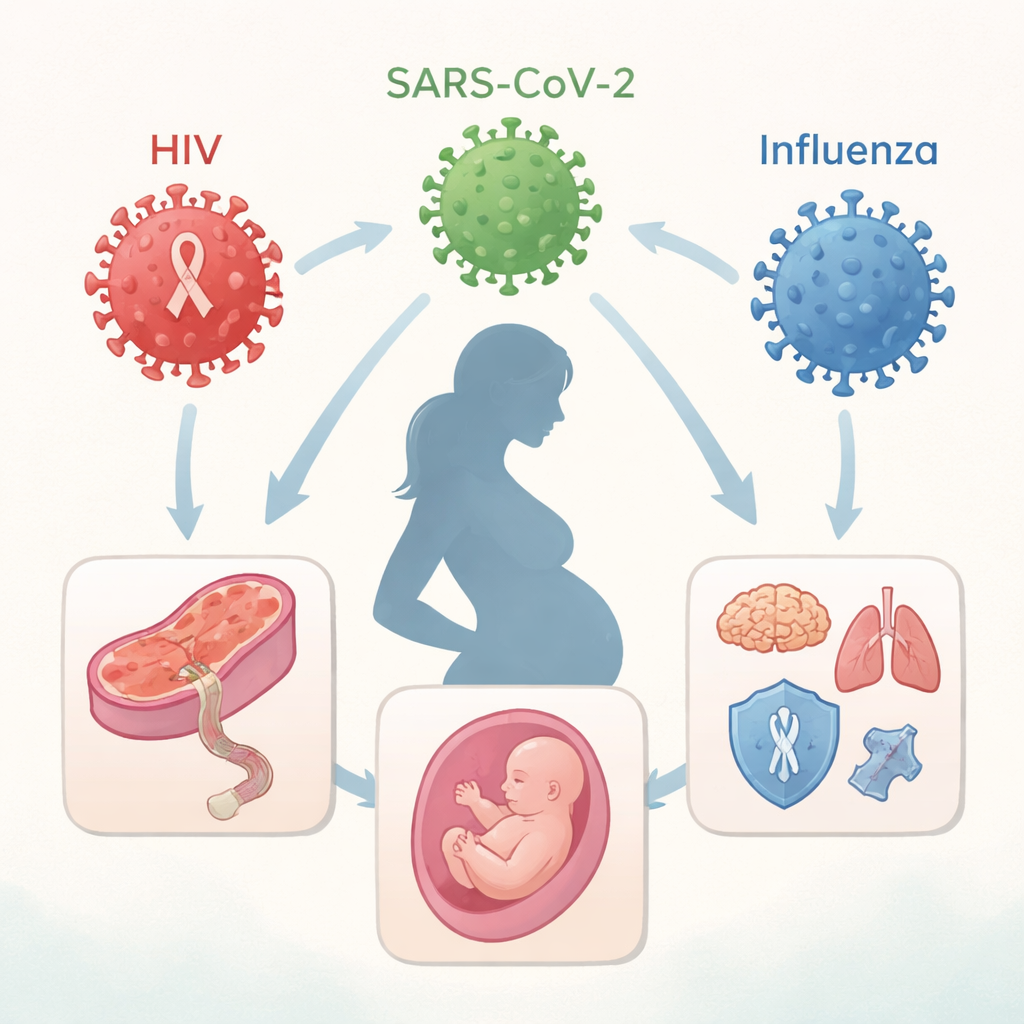
Três vírus diferentes, um desafio compartilhado
O artigo concentra-se em três vírus de importância global: HIV, SARS-CoV-2 (agente da COVID-19) e influenza. Essas infecções diferem na forma de transmissão e na duração—o HIV é crônico, enquanto COVID-19 e influenza costumam ser de curta duração. Ainda assim, todos os três podem perturbar o equilíbrio delicado do sistema imune materno durante a gestação. Tradicionalmente, os médicos se preocupavam principalmente com a “transmissão vertical”, quando o próprio vírus atravessa a placenta e infecta o feto. Hoje, evidências mostram que mesmo sem infecção fetal direta, a reação imune materna e a inflamação podem alterar a estrutura placentária, modificar o fluxo sanguíneo e a entrega de nutrientes, e influenciar como o sistema imune e o sistema nervoso do bebê se desenvolvem.
Como a placenta se torna um campo de batalha
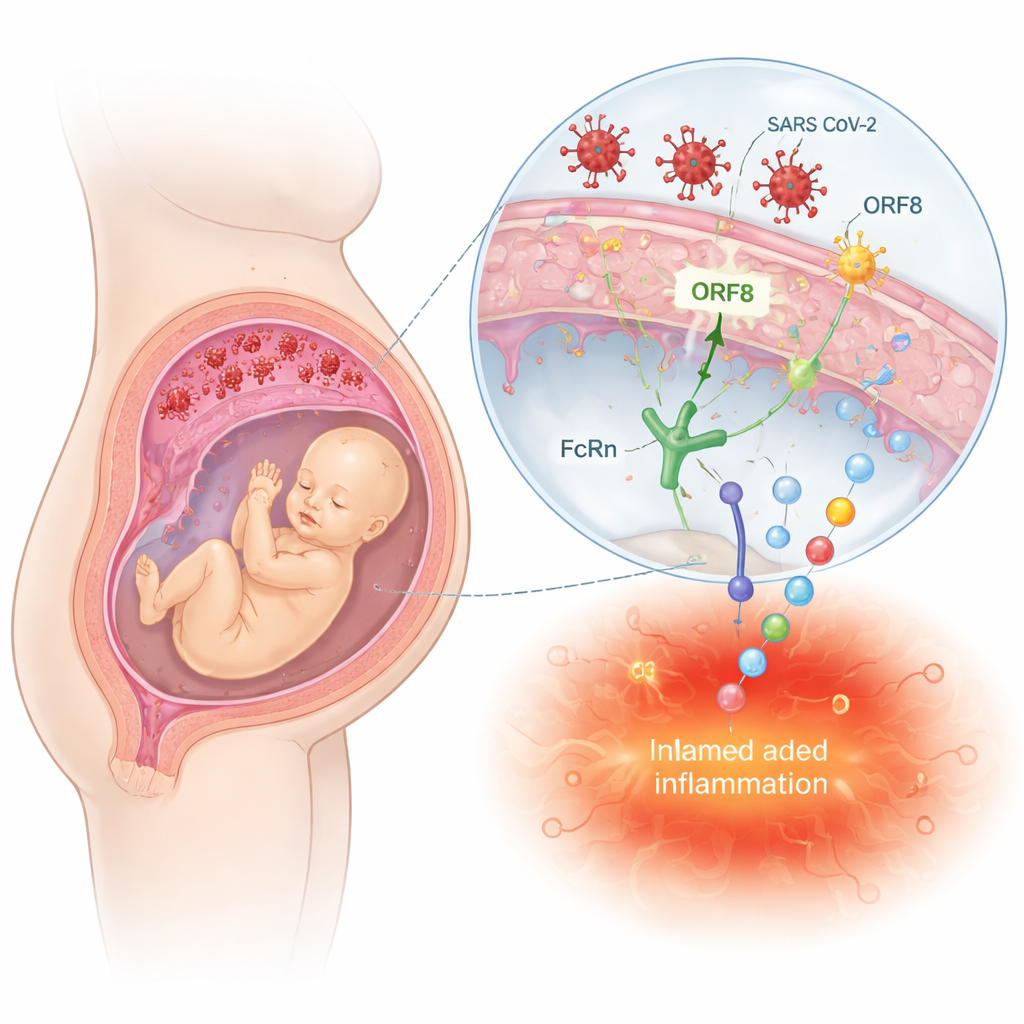
A placenta atua tanto como escudo quanto como ponte entre mãe e feto. O HIV pode invadir essa barreira ao infectar células imunes e células placentárias, ou ao “pegar carona” em anticorpos que normalmente transportam proteínas protetoras para o feto. Em contraste, SARS-CoV-2 e influenza raramente alcançam os tecidos fetais, mas ainda podem danificar vasos sanguíneos placentários e desencadear cascatas inflamatórias. A revisão descreve como proteínas virais, como as proteínas Tat e Nef do HIV ou a ORF8 e a proteína spike do SARS-CoV-2, interagem com receptores e vias de sinalização em células placentárias e imunológicas. Essas interações podem desencadear respostas inflamatórias intensas, interferir nas defesas antivirais e perturbar a produção hormonal—alterações que podem não causar defeitos evidentes ao nascimento, mas que silenciosamente reprogramam o desenvolvimento fetal.
Marcas duradouras na imunidade e na saúde cerebral da criança
Uma das ideias mais importantes do artigo é que a infecção pré-natal pode “treinar” o sistema imune do bebê de maneiras que persistem muito além do nascimento. Bebês expostos ao HIV no útero, mas nascidos sem infecção, frequentemente apresentam número e função alterados de células imunes-chave, níveis mais altos de moléculas inflamatórias e diferenças em sua microbiota intestinal. Padrões semelhantes estão surgindo para crianças expostas ao SARS-CoV-2 e, em estudos animais, à influenza. Essas alterações iniciais estão associadas a riscos maiores de infecções graves na infância, mudanças nas respostas a vacinas e possíveis aumentos em alergias e doenças imunomediadas. Para o cérebro, a ativação imune materna—especialmente picos de citocinas como IL-6 e IL-17—foi associada em estudos humanos e animais a problemas neurodesenvolvimentais posteriores, incluindo dificuldades de aprendizagem, problemas comportamentais e, em alguns casos, taxas maiores de condições como autismo e esquizofrenia.
Protegendo mães e bebês: o que pode ser feito?
A revisão também analisa como o cuidado clínico está evoluindo para reduzir esses riscos. No caso do HIV, terapia antirretroviral precoce e sustentada para a mãe, combinada com regimes de drogas adaptados para o recém-nascido, reduziu as taxas de transmissão direta para abaixo de 1% em muitos contextos, embora efeitos relacionados à inflamação ainda exijam acompanhamento cuidadoso. Para COVID-19 e influenza, a vacinação materna destaca-se como uma ferramenta poderosa: mães vacinadas transferem anticorpos protetores pela placenta, diminuindo as chances de os recém-nascidos serem hospitalizados nos primeiros meses de vida. Estratégias emergentes incluem anticorpos monoclonais, antivirais de pequena molécula e terapias que atenuam cuidadosamente a inflamação excessiva sem suprimir defesas imunes essenciais—abordagens que precisam ser testadas especificamente em populações grávidas.
O que isso significa para futuros pais e crianças
No geral, o artigo conclui que a exposição pré-natal a vírus não é apenas uma ameaça imediata, mas também um “jogo longo” para a saúde. Mesmo quando os bebês escapam da infecção direta, a resposta imune materna pode moldar sutilmente seu sistema imune, o desenvolvimento cerebral e o microbioma, influenciando como respondem a infecções e possivelmente seu risco de condições crônicas mais tarde na vida. Compreender essas vias abre portas para vacinas mais inteligentes, medicamentos antivirais mais seguros na gravidez e melhor monitoramento a longo prazo de crianças expostas. Para famílias e clínicos, a mensagem é clara: proteger a saúde materna durante a gestação é um investimento na saúde ao longo da vida da próxima geração.
Citação: Salem, G.M., Azamor, T., Familiar-Macedo, D. et al. Mechanistic insights into the impact of prenatal viral infections on maternal and offspring immunity. npj Viruses 4, 7 (2026). https://doi.org/10.1038/s44298-026-00174-9
Palavras-chave: infecção viral pré-natal, ativação imune materna, inflamação placentária, imunidade da prole, neurodesenvolvimento