Clear Sky Science · pt
Repensando a recorrência da endometriose: do desafio clínico à oportunidade biológica
Por que isso importa no dia a dia
A endometriose afeta milhões de pessoas no mundo e frequentemente causa dor intensa, cansaço e problemas de fertilidade. A cirurgia pode trazer alívio real, mas para muitas pessoas os sintomas ou as lesões voltam. Esta revisão examina por que a endometriose retorna tão frequentemente após uma operação e como essa “recorrência” pode ser, na verdade, uma janela para a biologia da doença — e uma chance de desenvolver tratamentos mais personalizados e duradouros.
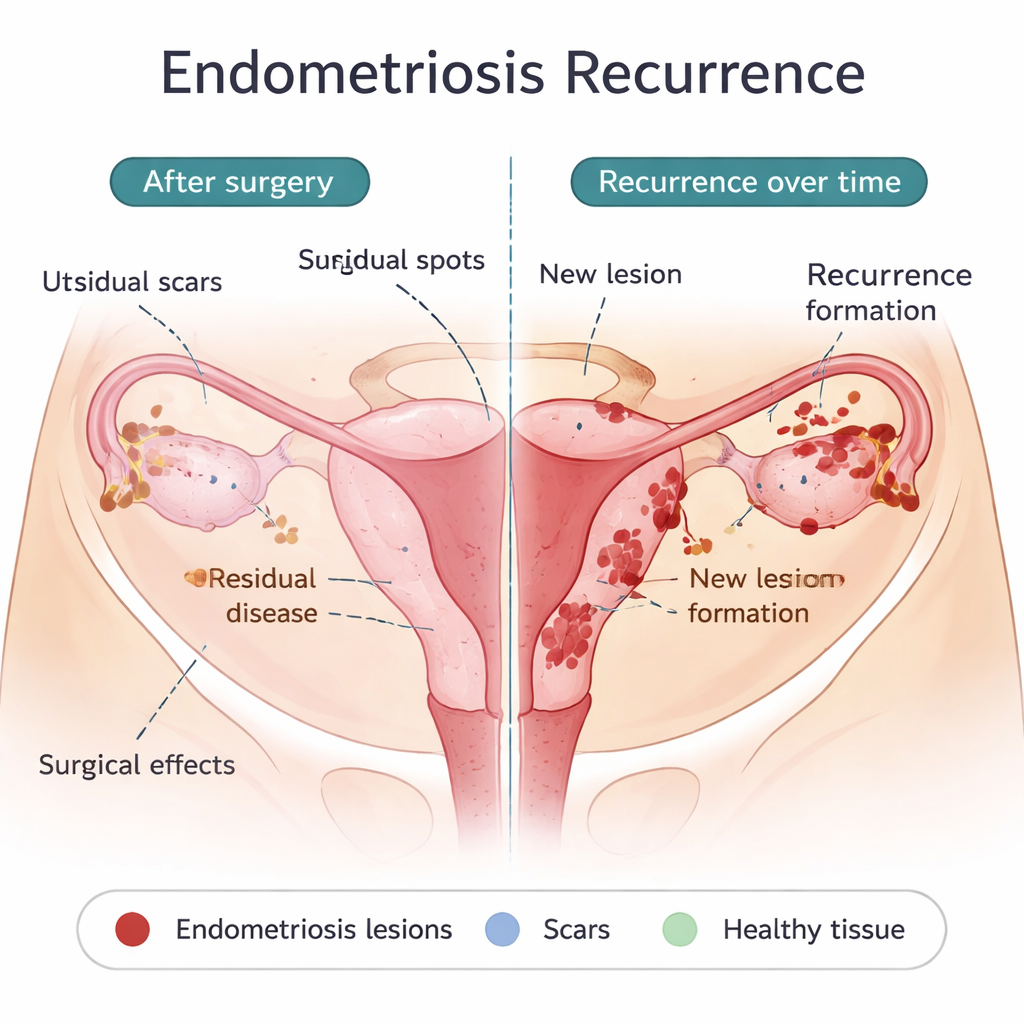
Quando “voltar” pode significar coisas diferentes
Médicos e pesquisadores ainda não concordam com uma definição única de recorrência da endometriose. Às vezes significa que a dor retorna após um período de alívio; em outras ocasiões significa que novas lesões ou lesões maiores são vistas em exames de imagem ou durante nova cirurgia. Esses dois eventos frequentemente se sobrepõem, mas nem sempre. Algumas pessoas têm sintomas dolorosos mesmo quando não há lesões claramente visíveis, enquanto outras apresentam crescimento de lesões, mas se sentem bem. A dor pode resultar de alterações no sistema nervoso, aderências ou outras condições pélvicas, não apenas do tamanho ou número de lesões. Essa discrepância torna difícil comparar estudos e dar às pacientes expectativas claras sobre o que a cirurgia pode ou não alcançar.
Como os médicos atualmente monitoram e tentam prevenir a volta
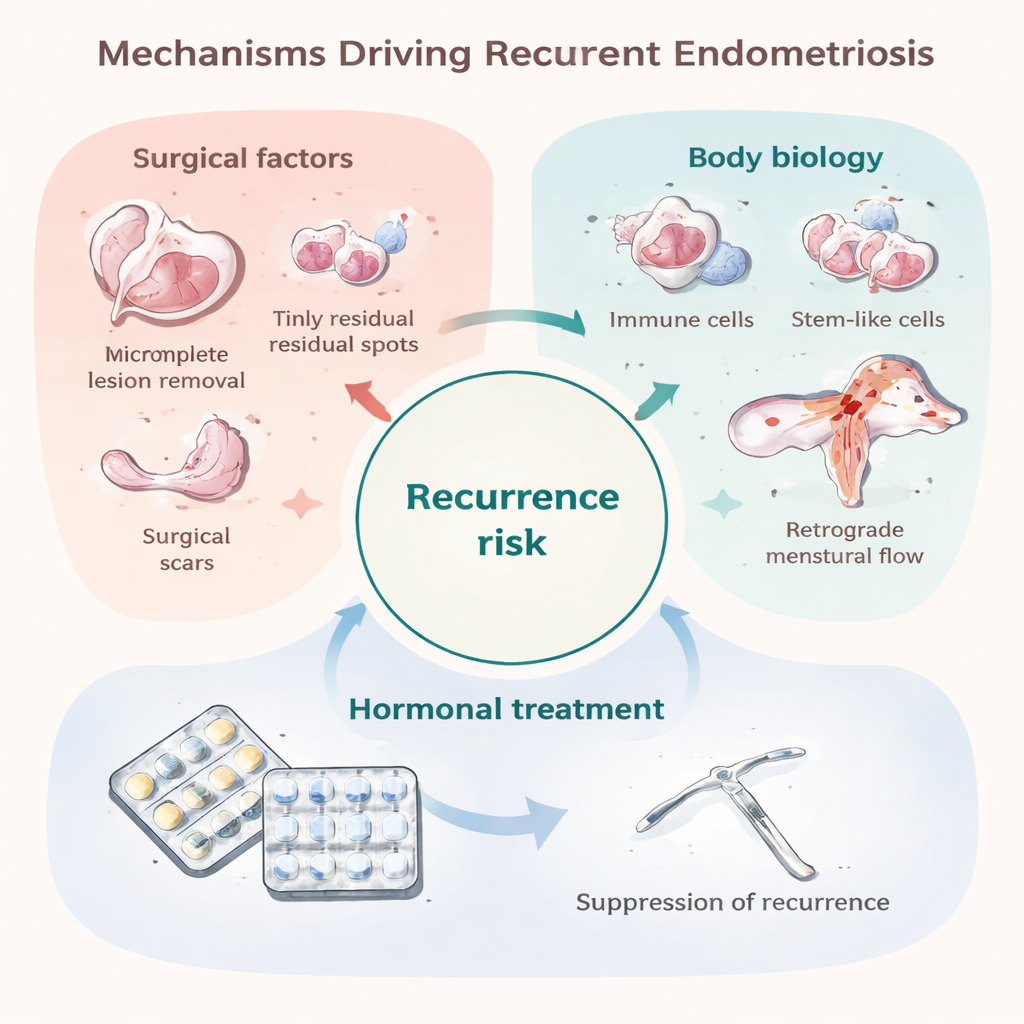
Como a reoperação é invasiva e pode prejudicar os ovários, a maioria do acompanhamento se baseia em ultrassom ou ressonância magnética, que são bons em detectar grandes cistos ovarianos, mas podem deixar passar pequenas lesões ou aquelas escondidas em outros locais. Não existe um exame de sangue simples que acompanhe de forma confiável a atividade da endometriose ao longo do tempo. Pesquisadores começaram a construir ferramentas de predição usando fatores clínicos — como idade, extensão da doença na cirurgia e presença de aderências — além de marcadores experimentais em tecido e sangue. Idade mais jovem, doença mais grave, cistos grandes e dor pré-operatória intensa tendem a aumentar a chance de recorrência, enquanto gravidez e supressão hormonal prolongada tendem a reduzi-la. Ainda assim, os modelos de predição atuais têm desempenho modesto e precisam ser testados em grupos maiores e mais diversos de pacientes.
Os hormônios ajudam, mas raramente curam
O tratamento hormonal de longo prazo após a cirurgia — por exemplo, pílulas anticoncepcionais contínuas ou dispositivos intrauterinos liberadores de hormônio — pode reduzir o risco de retorno de lesões e dor em aproximadamente um terço a dois terços. Esses medicamentos atuam principalmente mantendo os níveis de estrogênio baixos e inibindo o ciclo menstrual, o que priva o tecido endometrial e acalma a inflamação. Entretanto, essa proteção tende a desaparecer rapidamente quando o tratamento é interrompido, e efeitos colaterais, preferência pessoal ou desejo de engravidar frequentemente limitam por quanto tempo podem ser usados. Algumas pacientes também parecem biologicamente “resistentes” a certos hormônios, especialmente progestágenos, ou têm dor impulsionada por alterações nervosas e cerebrais que os hormônios não resolvem completamente. Como resultado, muitas pessoas ainda enfrentam um ciclo de piora dos sintomas, tratamento e recaída.
O que a cirurgia pode deixar para trás — e o que pode ser verdadeiramente novo
Uma razão importante para recorrências precoces é a doença residual mínima: pequenos implantes que não foram ou não puderam ser removidos durante a primeira operação. Esses implantes podem ser invisíveis a olho nu, mas capazes de crescer quando o efeito protetor dos hormônios pós-operatórios cessa. Certas escolhas cirúrgicas, como a remoção mais conservadora de cistos ovarianos, estão associadas a taxas maiores de recorrência, enquanto excisões mais radicais podem reduzir a recorrência, mas trazem riscos próprios. A própria cirurgia também pode espalhar células endometriais pela cavidade abdominal ou criar cicatrizes que oferecem “solo fértil” para que novas lesões se instalem. Ao mesmo tempo, algumas recorrências aparecem anos depois ou em locais novos, sugerindo que, em pelo menos alguns pacientes, novas lesões estão se formando em vez de antigas simplesmente crescerem novamente. Os mesmos processos considerados responsáveis pela origem da endometriose — fluxo menstrual retrógrado para a pelve, um sistema imunológico que não elimina células perdidas, células com caráter de tipo-tronco que se implantam com facilidade e um ambiente tolerante e rico em vasos — também podem conduzir essas recorrências tardias.
Transformar um revés em uma pista biológica
Os autores defendem que, em vez de ver a recorrência apenas como falha cirúrgica, ela deve ser tratada como uma chave para entender a própria endometriose. Pessoas cuja doença retorna apesar de cirurgia aparentemente completa podem ter características imunológicas, genéticas ou teciduais distintas que tornam seus corpos especialmente receptivos a células endometriais. Estudar esses indivíduos ao longo do tempo — com formas padronizadas de medir sintomas, achados por imagem e marcadores laboratoriais — pode revelar quais vias biológicas realmente importam para a sobrevivência e o crescimento das lesões. Esse conhecimento poderia levar a escores de risco melhores, ao uso e à duração mais inteligentes de hormônios e a tratamentos inteiramente novos que ataquem as raízes da doença em vez de apenas suprimi-la. Dessa forma, a realidade frustrante da recorrência poderia se transformar em uma oportunidade poderosa para melhorar o cuidado personalizado e de longo prazo de quem vive com endometriose.
Citação: Masferrer-Ferragutcasas, C., Delgado-Gil, R. & Colas, E. Rethinking endometriosis recurrence: from clinical challenge to biological opportunity. npj Womens Health 4, 4 (2026). https://doi.org/10.1038/s44294-026-00128-9
Palavras-chave: recorrência da endometriose, terapia hormonal pós-operatória, dor pélvica, ginecologia personalizada, saúde reprodutiva da mulher