Clear Sky Science · pt
Expressão de IL10RB em células cancerígenas está associada a mudanças evolutivas que solidificam a resistência ao tratamento
Por que alguns cânceres se recusam a ficar derrotados
O tratamento do câncer avançou muito, mas muitos tumores ainda retornam, se espalham ou deixam de responder a medicamentos. Este estudo explora por que certas células cancerígenas se tornam especialmente difíceis de eliminar e como uma molécula de superfície pouco conhecida, chamada IL10RB, pode atuar como um interruptor oculto que ajuda os tumores a resistir tanto à quimioterapia quanto às imunoterapias modernas — e como bloqueá-la pode voltar a inclinar a balança a favor do sistema imunológico.
Um passo metamórfico na evolução do tumor
Muitos cânceres agressivos passam por um processo de mudança de forma conhecido como transição epitélio–mesênquima. Em termos simples, células antes bem comportadas afrouxam suas ligações, tornam-se mais móveis e assumem características ligadas a células-tronco, que são mais resistentes e adaptáveis. Os pesquisadores se concentraram em células cancerígenas levadas a esse estado por uma proteína controladora mestre chamada Snail. Descobriram que, uma vez que o Snail está ativo, ele aumenta fortemente a produção de IL10RB na superfície dessas células, marcando um passo evolutivo rumo a um tumor mais persistente e resistente ao tratamento.
Um interruptor que torna o câncer mais resistente
Para entender o que a IL10RB realmente faz, a equipe alterou seus níveis em linhagens de células cancerígenas de camundongos e humanas. Quando reduziram a IL10RB, células tumorais de crescimento rápido impulsionadas por Snail perderam parte de sua capacidade de multiplicar-se, aderir a superfícies e invadir tecidos ao redor. Quando forçaram outras células cancerígenas a produzir mais IL10RB, as células mudaram de forma, desenvolvendo protrusões semelhantes a tentáculos usadas para cavar através do tecido próximo. Essas células ricas em IL10RB tornaram-se mais invasivas, aderiram com mais firmeza ao ambiente e foram mais difíceis de matar com quimioterápicos comuns, embora às vezes dividissem-se mais lentamente. No nível genético, a superexpressão de IL10RB ativou um amplo programa de mudanças ligado a disseminação, sobrevivência e resistência a drogas.
Quando o tratamento volta-se contra o corpo
A história ficou ainda mais preocupante em experimentos com camundongos vivos. Tumores carregados de IL10RB nem sempre cresceram mais rápido, mas mostraram-se muito mais perigosos para o hospedeiro. A quimioterapia padrão que encolhia tumores comuns poderia, na verdade, piorar tumores ricos em IL10RB, acelerando sua disseminação para órgãos distantes. Esses tumores também distorceram os sistemas imunológicos dos animais. Dentro e ao redor dos tumores, células imunológicas assassinas chave tornaram-se exaustas e sobrecarregadas, enquanto no baço — o reservatório imunológico do corpo — o número e a função de células T e células NK úteis caíram acentuadamente. O câncer não estava apenas evitando drogas; estava silenciosamente desarmando as defesas do corpo.
Virando o jogo com anticorpos direcionados
Como a IL10RB também faz parte da sinalização imune normal, havia preocupação de que mirá-la pudesse fazer mais mal do que bem. Para testar isso, os pesquisadores desenvolveram anticorpos que bloqueiam especificamente a IL10RB. Em múltiplos modelos murinos de câncer, incluindo cânceres ósseos e colorretais com tumores locais e metástases generalizadas, esses anticorpos reduziram tumores e aumentaram a sobrevivência, muitas vezes após apenas uma ou duas doses. O benefício dependia fortemente de um tipo particular de célula imune: as células T CD8 positivas, especializadas em matar células anormais. Quando essas células T assassinas foram experimentalmente removidas, o benefício desapareceu. Importante, bloquear a IL10RB não eliminou as células imunes normais, mas restaurou sua capacidade de atacar o câncer, e funcionou em vários tipos de tumor.
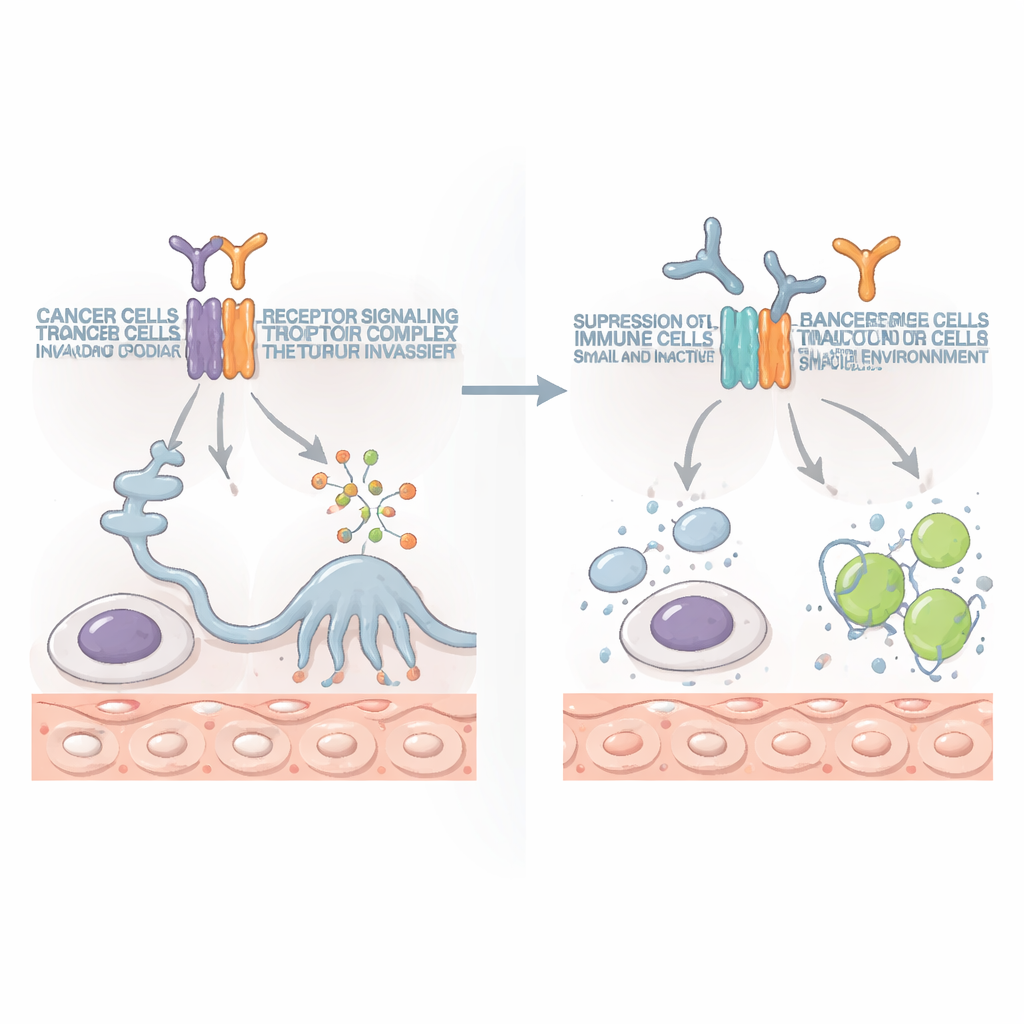
Um novo parceiro para a imunoterapia moderna
Hoje, medicamentos que liberam os “freios” do sistema imune, como os bloqueadores de PD-1, transformaram o tratamento de alguns cânceres, mas ajudam apenas uma minoria de pacientes. Neste estudo, anticorpos bloqueadores de IL10RB isoladamente superaram o bloqueio de PD-1 em certos modelos. Quando os dois foram combinados, reforçaram-se mutuamente: os tumores encolheram mais, se espalharam menos e, em alguns camundongos, desapareceram completamente. A combinação aumentou o número e a vigorosidade das células T assassinas e das células NK, que produziram mais moléculas de combate ao câncer e realizaram ataques mais fortes às células tumorais.
O que isso significa para o futuro do tratamento do câncer
Em conjunto, os achados sugerem que a IL10RB marca e sustenta um estágio tardio e endurecido da evolução do câncer — um estágio menos sobre crescimento rápido e mais sobre sobrevivência, disseminação e fuga imune. Bloquear a IL10RB pode ser uma forma de retirar essas proteções, impedir que a quimioterapia tenha efeito contrário e tornar as imunoterapias existentes mais eficazes. Embora sejam necessários trabalhos adicionais em amostras humanas e estudos de segurança cuidadosos, a IL10RB surge aqui como uma nova e promissora alavanca para enfrentar alguns dos cânceres mais resistentes ao tratamento.
Citação: Kudo-Saito, C., Ozawa, H., Imazeki, H. et al. IL10RB expression in cancer cells is associated with evolutionary changes to solidify treatment resistance. BJC Rep 4, 11 (2026). https://doi.org/10.1038/s44276-026-00211-3
Palavras-chave: resistência ao tratamento, evolução do câncer, imunoterapia, microambiente tumoral, IL10RB