Clear Sky Science · pt
Previsão de eventos adversos para estratificação de risco na mobilização de células-tronco baseada em quimioterapia no mieloma múltiplo
Por que isso importa para pacientes e hospitais
O cuidado oncológico tem pressionado cada vez mais a capacidade hospitalar, especialmente para pessoas com mieloma múltiplo, que frequentemente precisam de tratamentos intensivos. Uma etapa-chave da terapia é coletar células-tronco após a quimioterapia para que o paciente possa, posteriormente, receber um transplante de células-tronco. Hoje, essa etapa costuma ser feita integralmente no hospital para monitorar complicações, mas isso ocupa leitos por muitos dias. Este estudo investiga uma questão prática com grandes implicações: quanto desse processo poderia ser transferido com segurança para o ambiente ambulatorial, e dados e aprendizado de máquina podem ajudar os médicos a decidir quem realmente precisa permanecer no hospital e quando?
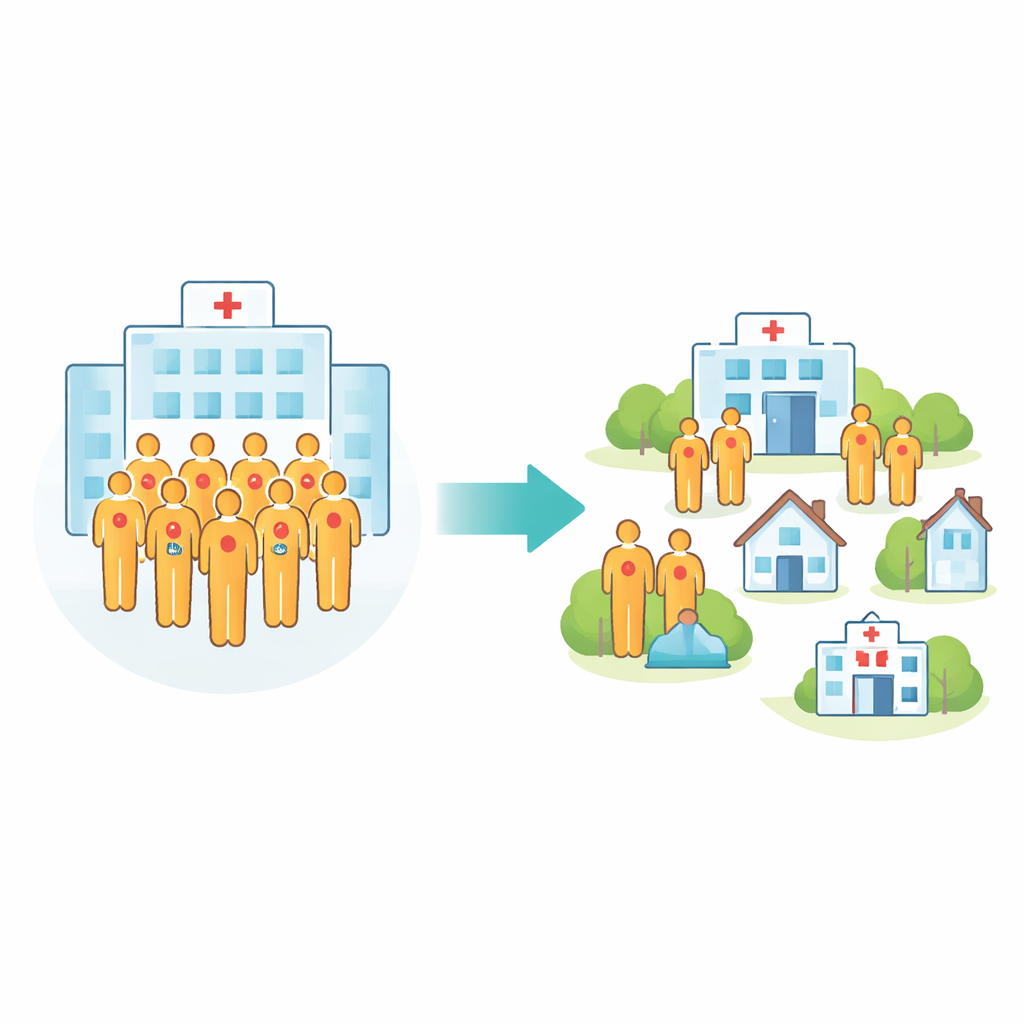
Como as células-tronco são coletadas hoje
Para pacientes elegíveis com mieloma múltiplo, a quimioterapia em altas doses seguida da reinfusão das próprias células-tronco é um pilar do tratamento. Antes desse transplante, os médicos precisam primeiro “mobilizar” as células-tronco da medula óssea para a corrente sanguínea e então coletá-las. Neste estudo realizado em um hospital universitário alemão, 109 pacientes passaram por mobilização baseada em quimioterapia com combinações de medicamentos de uso comum, seguidas de injeções diárias que estimulam a liberação das células-tronco. Quase todos os pacientes — 97% — tiveram, em última análise, uma coleta bem-sucedida, geralmente concluída em um ou dois dias. No entanto, a maioria permaneceu no hospital desde o início da quimioterapia até a conclusão da coleta, ocupando leitos por quase duas semanas em média.
Complicações e quando ocorrem
Embora a coleta em si tenha ocorrido bem, efeitos adversos foram comuns. Cerca de dois terços dos pacientes apresentaram pelo menos um problema sério que tipicamente requer cuidados hospitalares, como febre devido à baixa contagem de glóbulos brancos, anemia significativa necessitando transfusão ou problemas renais que exigem fluidos intravenosos. A febre durante o período de imunidade baixa foi o principal motivador das internações. Importante, o momento dos eventos graves caiu em dois grupos bem definidos: um pequeno grupo teve problemas precoces, dentro dos primeiros três dias, frequentemente ligados a comorbidades preexistentes; o grupo muito maior desenvolveu complicações mais tarde, tipicamente por volta de uma semana ou mais após o início do tratamento. Esse padrão “bimodal” sugere que pode haver uma janela segura para manter muitos pacientes em casa no início do processo.
Simulando uma mudança para mais cuidados domiciliares
Os pesquisadores então construíram modelos simples para testar, no papel, diferentes estratégias de admissão. Eles compararam a abordagem atual — todos admitidos antes da quimioterapia e mantidos até a coleta das células-tronco — com cenários em que pacientes sem sinais precoces de alerta permaneceriam em casa inicialmente e só viriam ao hospital em um dia fixo posterior, como o dia cinco, ou apenas se uma complicação se desenvolvesse. Em uma ampla gama de cenários, o número de dias de ocupação de leitos hospitalares diminuiu dramaticamente. Mesmo uma estratégia cautelosa, com admissão relativamente precoce e suposições conservadoras sobre febres, reduziu o uso de leitos em aproximadamente um terço. Abordagens mais ambiciosas, nas quais problemas selecionados como alterações renais leves ou algumas febres também seriam manejados em regime ambulatorial, reduziram o uso total de leitos em até 90% nas simulações, sem alterar o tratamento médico subjacente.
Usando dados para prever quem está em risco
Para apoiar essa mudança, a equipe testou métodos de aprendizado de máquina que usaram informações de rotina — como idade, função renal, contagens sanguíneas e detalhes do tratamento — para prever quais pacientes desenvolveriam posteriormente efeitos adversos graves e quando esses poderiam começar. Eles montaram uma estrutura em duas etapas: primeiro, um classificador para estimar se um evento grave ocorreria; segundo, um modelo de temporalidade para estimar o dia de início para aqueles em risco. Os modelos tiveram desempenho muito bom para algumas complicações, como piora dos valores renais ou necessidade de transfusão sanguínea, e desempenho menor para outras, sobretudo febre, cujas previsões foram modestas. No geral, os melhores modelos puderam estimar o início do primeiro problema sério com um erro médio de pouco mais de um dia, sugerindo que planos de admissão personalizados e mais precisos podem ser possíveis à medida que conjuntos de dados maiores se tornem disponíveis.
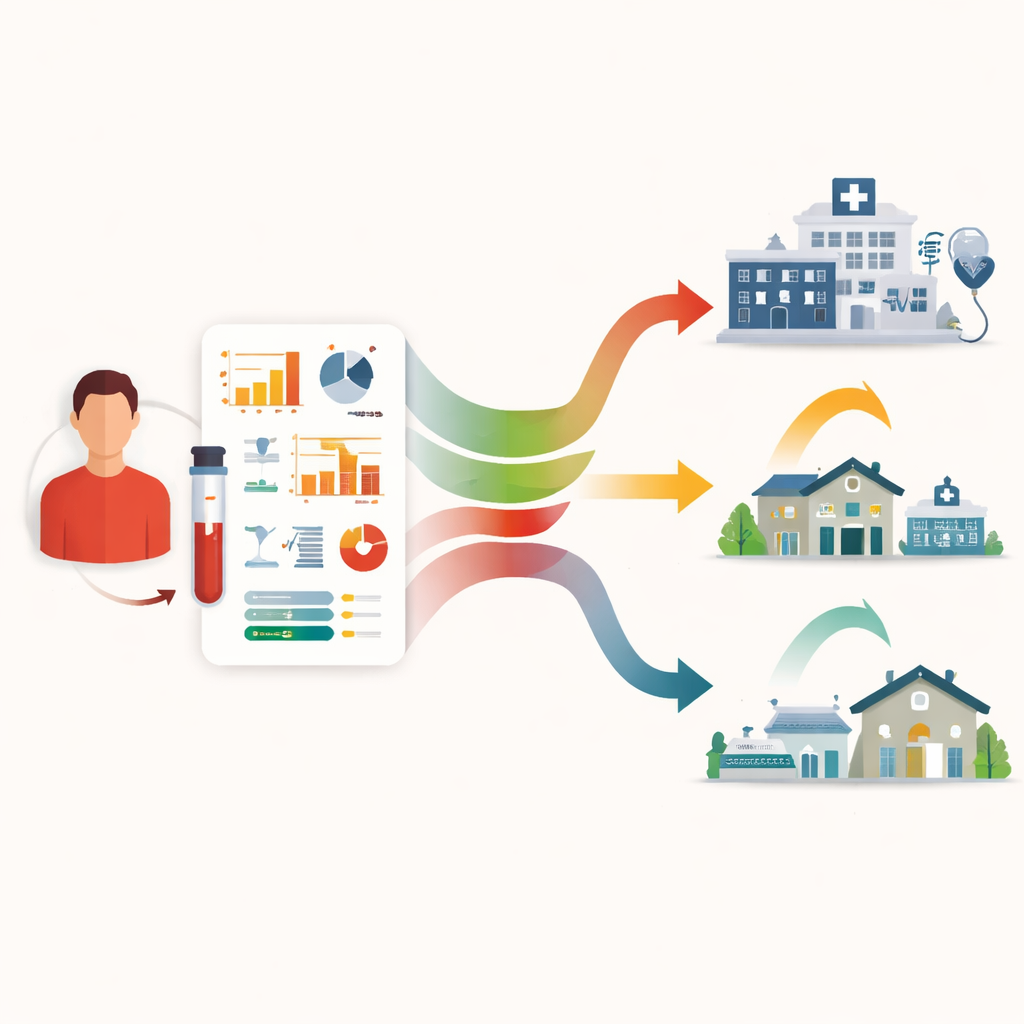
O que isso significa daqui para frente
Este trabalho indica que a mobilização de células-tronco baseada em quimioterapia para mieloma múltiplo não exige, por si só, longas internações completas para a maioria dos pacientes. Como complicações graves tendem a ocorrer muito cedo ou vários dias depois, programas ambulatoriais cuidadosamente planejados — com monitoramento laboratorial próximo, gatilhos claros para admissão rápida e ferramentas de risco orientadas por dados — poderiam transferir com segurança grande parte do processo para fora do hospital. Isso liberaria leitos escassos, provavelmente melhoraria a qualidade de vida de pacientes que preferem estar em casa e ofereceria um modelo para usar modelos preditivos na organização de outros tratamentos oncológicos de alto risco com mais eficiência.
Citação: Schwarz, F., Levien, L., Maulhardt, M. et al. Predicting adverse events for risk stratification of chemotherapy based stem cell mobilization in multiple myeloma. npj Digit. Med. 9, 203 (2026). https://doi.org/10.1038/s41746-026-02394-y
Palavras-chave: mieloma múltiplo, mobilização de células-tronco, atenção oncológica ambulatorial, gestão de leitos hospitalares, aprendizado de máquina na medicina