Clear Sky Science · pt
Uma estrutura causal e interpretable de aprendizado de máquina para previsão de risco pós‑cranioplastia e suporte à decisão cirúrgica
Por que prever riscos cirúrgicos importa
Quando uma lesão cerebral grave ou um AVC obriga os cirurgiões a remover temporariamente parte do crânio para salvar a vida do paciente, uma segunda operação — chamada cranioplastia — é necessária posteriormente para reparar a abertura. Embora essa cirurgia de acompanhamento frequentemente restabeleça tanto a proteção quanto a aparência, ela envolve uma probabilidade surpreendentemente alta de complicações, como infecção ou acúmulo de fluidos ao redor do cérebro. O estudo aqui resumido faz uma pergunta prática: podemos usar dados hospitalares e técnicas modernas de computador para prever quais pacientes têm maior risco e até sugerir formas mais seguras de realizar a operação?
Fechar o crânio, mas não sem perigo
Após uma craniectomia descompressiva — em que uma porção do crânio é removida para aliviar pressão perigosa — o cérebro fica vulnerável. A cranioplastia restaura a forma do crânio e pode melhorar a função cerebral e a aparência, apoiando a recuperação e a confiança do paciente. Ainda assim, mais de um em cada quatro pacientes desenvolve problemas depois do procedimento, incluindo infecção, sangramento, convulsões ou bolsas de ar ou líquido. Esses contratempos prolongam as internações, aumentam custos e podem desfazer ganhos difíceis na recuperação. Os médicos conhecem alguns fatores de risco por estudos anteriores, mas até agora faltavam ferramentas confiáveis para prever complicações para cada paciente individual.
Ensinar computadores a detectar problemas precocemente
Para enfrentar essa lacuna, os pesquisadores reuniram registros detalhados de 1.368 pacientes submetidos à cranioplastia em três grandes hospitais na China, ao longo de quase uma década. Eles se concentraram em informações que já estariam disponíveis antes ou durante a cirurgia — como o nível de consciência do paciente, o tamanho do defeito no crânio, o tempo desde a primeira operação, sinais de infecção ou acúmulo de líquido ao redor do cérebro e escolhas técnicas feitas na sala de cirurgia. Usando esses dados, treinaram e compararam 15 métodos diferentes de aprendizado de máquina, uma família de algoritmos que aprende padrões a partir de exemplos em vez de depender de regras escritas por humanos.
Através de um processo cuidadoso de seleção de variáveis, a equipe identificou nove preditores-chave que carregavam consistentemente a maior quantidade de informação em vários métodos estatísticos. Em seguida, construíram modelos para estimar a chance de qualquer complicação, bem como modelos separados para problemas específicos como infecção, acúmulo de fluidos, convulsões ou necessidade de uma nova cirurgia. Um modelo de random forest — técnica que combina muitas árvores de decisão — emergiu como o melhor preditor geral, alcançando um equilíbrio forte entre precisão e confiabilidade.
Quão bem funcionaram as pontuações digitais de risco
Os pesquisadores testaram seu modelo principal não apenas no grupo original de pacientes, mas também em pacientes de outro hospital e em um grupo tratado em um período posterior. Em todos os casos, o modelo distinguiu pacientes de alto e baixo risco com desempenho impressionante, classificando corretamente os pacientes em mais de 93 de cada 100 casos. Ele também se manteve preciso entre faixas etárias e para ambos os sexos, e as probabilidades previstas correspondiam de perto ao que ocorreu na prática. Modelos separados para complicações individuais também tiveram bom desempenho, embora fossem menos precisos para eventos raros, como convulsões ou certos tipos de sangramento.
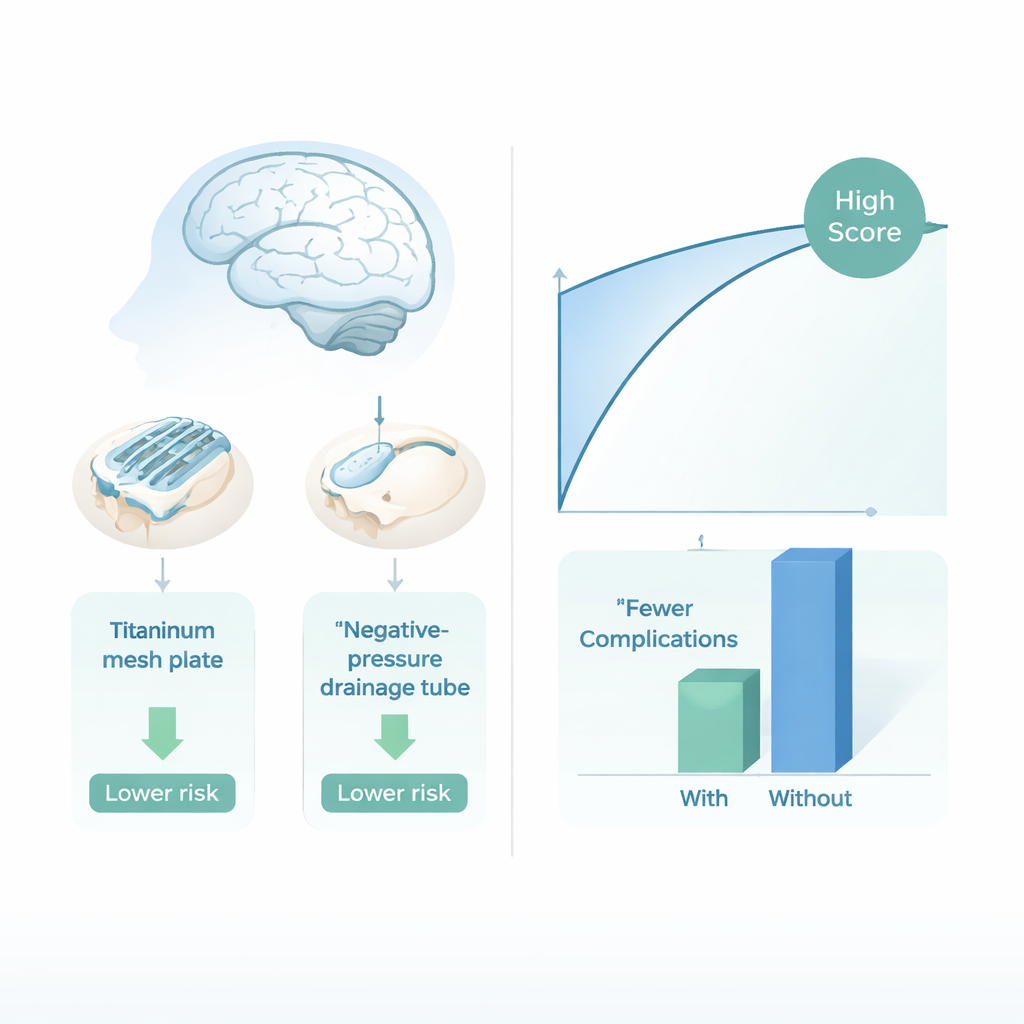
Da previsão à mudança na própria operação
Além de simplesmente classificar pacientes como de alto ou baixo risco, a equipe quis saber se escolhas cirúrgicas específicas poderiam realmente alterar esses riscos. Utilizando ferramentas de aprendizado de máquina "causal", estudaram duas decisões controladas pelos cirurgiões durante a cranioplastia: colocar um pequeno dreno de pressão negativa sob o couro cabeludo para remover sangue e líquidos, e usar uma placa de malha de titânio em vez de outros materiais artificiais. As análises sugeriram que tanto o dreno quanto a malha de titânio estavam associados a um número notavelmente menor de complicações no geral, especialmente na maioria dos grupos por idade e sexo. Em alguns casos, experimentos virtuais de "e se" mostraram que mudar apenas uma dessas escolhas poderia transformar um caso de alto risco em um de baixo risco aos olhos do modelo.
Transformando matemática complexa em uma ferramenta à beira do leito
Para tornar seu trabalho utilizável em hospitais movimentados, os autores empacotaram os modelos em uma aplicação web gratuita. Clínicos podem inserir alguns detalhes do paciente e planos operatórios para obter uma estimativa instantânea dos riscos gerais e específicos por complicação, junto com explicações sobre quais fatores impulsionam a previsão. Para pacientes e familiares, isso pode apoiar conversas mais claras sobre os prós e contras de diferentes abordagens cirúrgicas. Para cirurgiões, oferece uma forma de ir além do instinto e tomar decisões individualizadas baseadas em dados. Embora sejam necessários mais testes em outros países e estudos de acompanhamento de longo prazo, essa estrutura demonstra como ferramentas de aprendizado de máquina cuidadosamente projetadas podem tanto prever riscos cirúrgicos quanto apontar medidas concretas que podem tornar a neurocirurgia mais segura.
Citação: Li, W., Wang, B., Li, T. et al. A Causal and interpretable machine learning framework for postcranioplasty risk prediction and surgical decision support. npj Digit. Med. 9, 184 (2026). https://doi.org/10.1038/s41746-026-02370-6
Palavras-chave: cranioplastia, complicações pós‑operatórias, aprendizado de máquina, suporte à decisão cirúrgica, malha de titânio