Clear Sky Science · pt
A molécula de adesão celular 1 está regulada positivamente em mastócitos do tecido conjuntivo e potencialmente contribui para a desgranulação mediada por IgE
Por que acalmar as células da alergia importa
Quem já sentiu uma coceira súbita, urticária ou inchaço conhece o poder dos mastócitos — células do sistema imune que ficam em repouso na nossa pele até que um alérgeno as desencadeie. Quando essas células reagem em excesso, podem provocar condições como urticária e dermatite atópica. Este estudo investiga uma proteína de superfície pouco conhecida nos mastócitos, chamada CADM1, e mostra que reduzi‑la com um anticorpo específico pode atenuar, de forma modesta mas mensurável, reações alérgicas cutâneas em camundongos. O trabalho sugere uma nova maneira de ajustar respostas alérgicas sem desligar completamente o sistema imunológico.
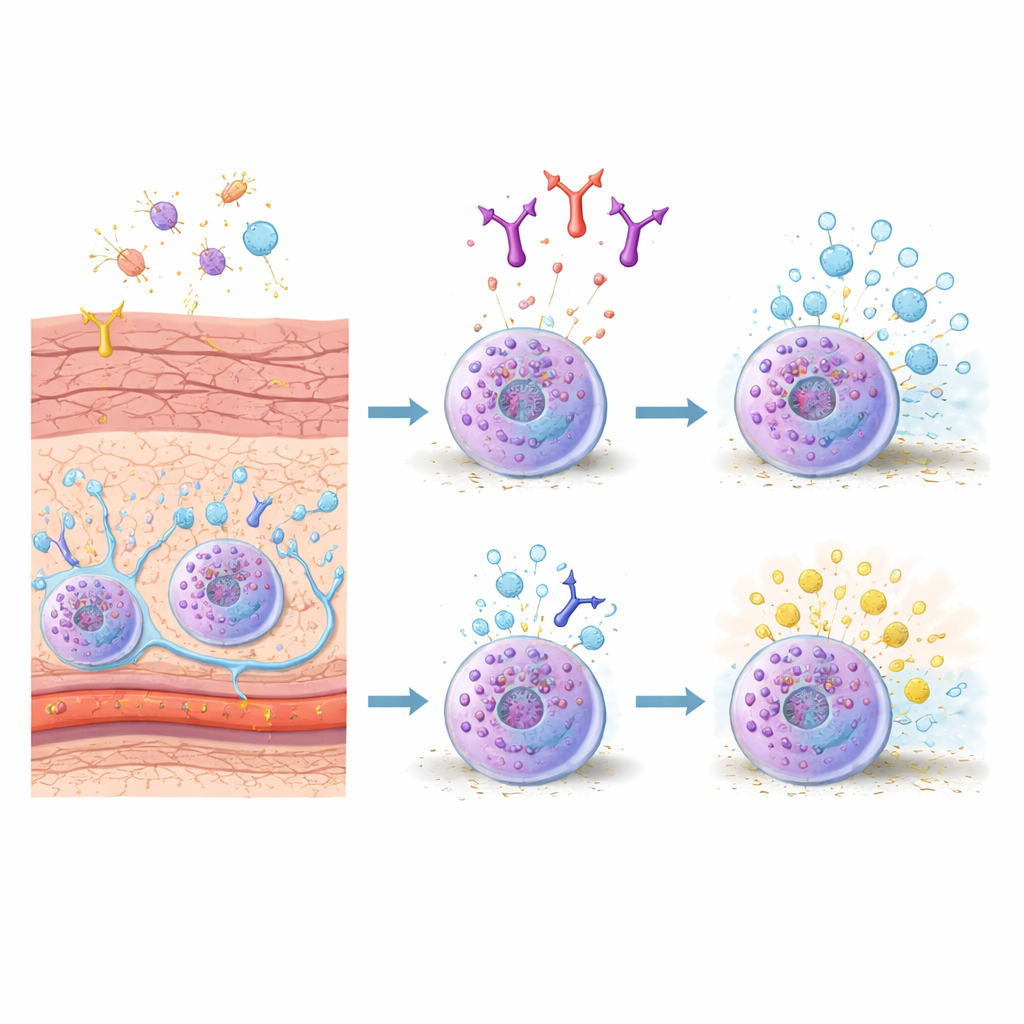
Conheça as células‑alarme da pele
Os mastócitos ficam posicionados em tecidos expostos ao meio externo, como pele e intestino, onde funcionam como fios‑disparadores de alarme. Em camundongos, um subtipo importante, os mastócitos do tecido conjuntivo, vive na pele e em tecidos mais profundos e responde fortemente a estímulos relacionados a alergia. Quando seus receptores de superfície ligam anticorpos IgE que reconhecem um alérgeno, essas células liberam rapidamente pacotes de substâncias — grânulos carregados de histamina, enzimas e moléculas sinalizadoras — que fazem os vasos sanguíneos vazarem, o tecido inchar e os nervos dispararem. Como essas células são centrais tanto em surtos alérgicos agudos quanto em inflamação crônica, os pesquisadores buscam maneiras de conter sua atividade com mais precisão.
Uma proteína pegajosa entra em destaque
Os autores focaram em uma molécula chamada CADM1, mais conhecida como uma “cola” que ajuda células a se ligarem a vizinhos, incluindo fibras nervosas e células de sustentação na pele. Trabalhos anteriores mostraram que o CADM1 nos mastócitos fortalece seu contato com fibras nervosas e pode agravar a coceira crônica em modelos de dermatite atópica. O que não estava claro era se o CADM1 também molda a resposta interna do mastócito durante reações alérgicas rápidas mediadas por IgE na pele. Para investigar isso, a equipe gerou mastócitos com características de tecido conjuntivo em laboratório, cultivando mastócitos da medula óssea junto com fibroblastos, imitando o microambiente cutâneo. Eles descobriram que esses mastócitos do tecido conjuntivo aumentaram dramaticamente seus níveis de CADM1 em comparação com os mastócitos apenas da medula óssea, sugerindo que CADM1 é uma marca do tipo de mastócito presente na pele.
Um anticorpo que reduz o surto celular
Os pesquisadores então usaram um anticorpo especialmente projetado, chamado 3E1, que se liga à porção externa do CADM1. Em mastócitos do tecido conjuntivo cultivados, uma breve exposição ao 3E1 reduziu acentuadamente o CADM1 na superfície celular, mas deixou outras moléculas-chave inalteradas. Quando essas células foram sensibilizadas com IgE e depois expostas a um alérgeno modelo, as células controle liberaram grandes quantidades de uma enzima de grânulo, um indicador de desgranulação. Células pré‑tratadas com 3E1 liberaram significativamente menos — cerca de um quinto a menos de grânulos. Notavelmente, o mesmo anticorpo não atenuou respostas em mastócitos da medula óssea, nem afetou a ativação por um sinal relacionado a nervos (substância P), apontando para um efeito seletivo na via de IgE em mastócitos do tipo cutâneo.
No interior da célula: remodelando o esqueleto e os grânulos
Para entender como o CADM1 influencia esse surto de atividade, a equipe observou eventos chave dentro das células usando microscopia fluorescente. Em mastócitos do tecido conjuntivo controle, a exposição ao alérgeno rapidamente induziu a formação e o movimento de grânulos secretórios e uma rearrumação dramática do “esqueleto” de actina logo abaixo da membrana celular — mudanças que ajudam os grânulos a viajar até a superfície e fundir‑se. Com o tratamento 3E1, os sinais iniciais dos grânulos foram muito mais fracos e a remodelação habitual da actina foi fortemente suprimida. Em outras palavras, reduzir o CADM1 não impediu o alérgeno de se ligar ao seu receptor, mas impediu a célula de reorganizar seu andaime interno e o sistema de tráfego que normalmente permite uma liberação em grande escala.
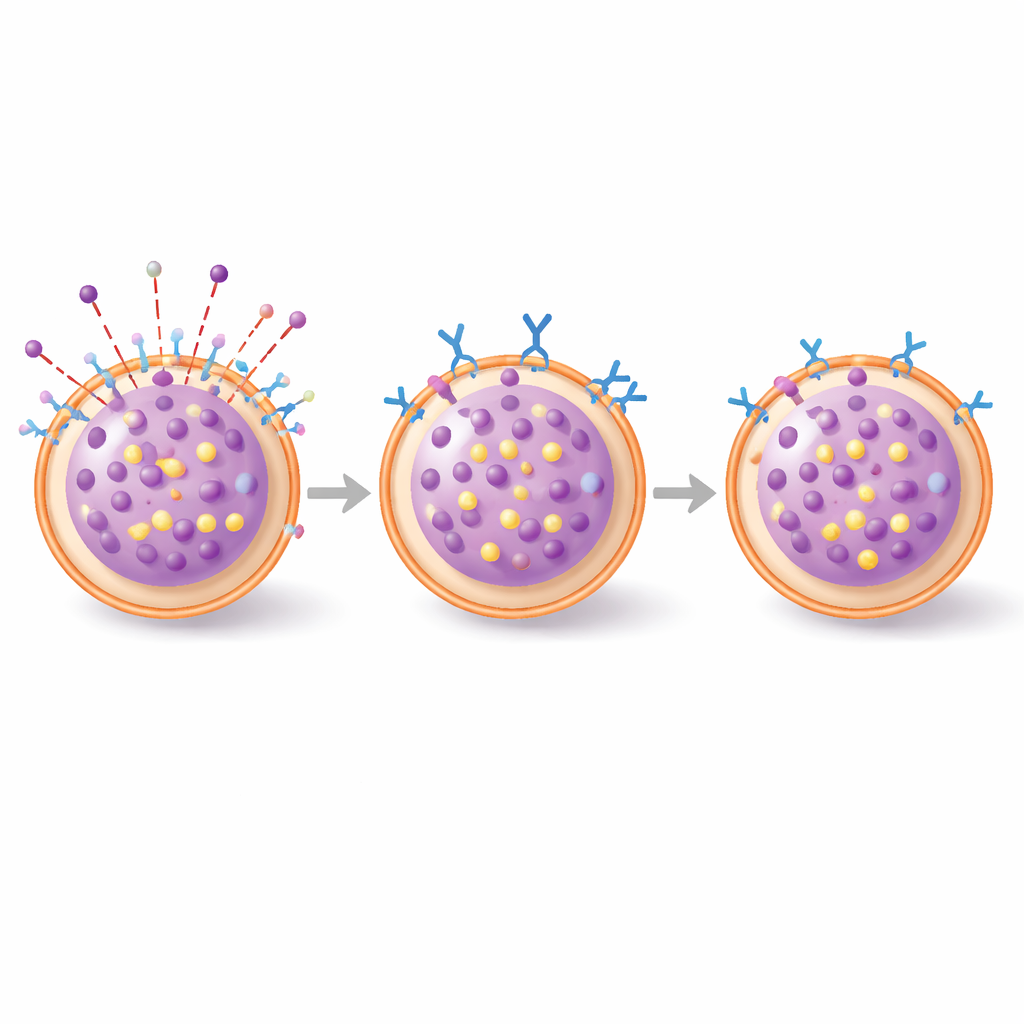
Do prato à pele viva
Os cientistas em seguida avançaram para um modelo de inchaço alérgico cutâneo em camundongos chamado anafilaxia cutânea passiva, no qual animais sensibilizados com IgE recebem um pequeno alérgeno químico na orelha. Camundongos que receberam o anticorpo 3E1 por via intravenosa antes do desafio ainda desenvolveram inchaço, mas a análise microscópica revelou que uma fração menor dos mastócitos cutâneos estava no processo de derramar seus grânulos em comparação com os animais controle. Um marcador tecidual de ativação de mastócitos, a triptase, também apresentou tendência de redução. O efeito de atenuação foi modesto, especialmente em pontos temporais muito precoces, mas tornou‑se mais claro algumas horas após o início da reação, consistente com um freio parcial na desgranulação contínua em vez de um bloqueio completo do gatilho inicial.
O que isso significa para o futuro do cuidado com alergias
No geral, o estudo sugere que o CADM1 é mais do que uma simples faixa de velcro celular: em mastócitos do tipo cutâneo, ele também sustenta a remodelação interna e o movimento de grânulos que impulsionam surtos alérgicos mediadas por IgE. Ao ligar o CADM1 com o anticorpo 3E1 e removê‑lo da superfície, os pesquisadores conseguiram reduzir a desgranulação em cultura e diminuir a ativação de mastócitos em reações alérgicas na pele de camundongos. Embora os efeitos tenham sido moderados e o trabalho tenha sido feito em animais, os achados levantam a possibilidade de terapias que miram o CADM1 para suavizar seletivamente respostas nocivas dos mastócitos na pele — potencialmente aliviando condições como erupções alérgicas agudas ou, com mais estudos, distúrbios crônicos como a dermatite atópica — sem suprimir amplamente o sistema imune.
Citação: Hagiyama, M., Yoneshige, A., Takeuchi, F. et al. Cell adhesion molecule 1 is upregulated in connective tissue mast cells and potentially contributes in IgE-mediated degranulation. Sci Rep 16, 9432 (2026). https://doi.org/10.1038/s41598-026-40526-2
Palavras-chave: mastócitos, reações alérgicas cutâneas, desgranulação por IgE, molécula de adesão celular 1, terapia com anticorpos direcionados