Clear Sky Science · pt
Identificação de fatores de risco e desenvolvimento de um modelo prognóstico multivariável para dermatite associada à incontinência em idosos residentes em casas de repouso
Por que a pele sensível importa na terceira idade
Para muitas pessoas idosas que vivem em casas de repouso, precisar de ajuda para usar o banheiro é uma realidade diária. Quando a pele fica frequentemente exposta à urina ou às fezes, pode ficar vermelha, dolorida e até infectada — uma condição chamada dermatite associada à incontinência (DAI). Além do desconforto, esses problemas de pele podem atrapalhar o sono, aumentar as necessidades de cuidados e elevar os custos de saúde. Este estudo fez uma pergunta prática: entre os residentes incontinentes, quem tem maior probabilidade de desenvolver DAI, e é possível construir um perfil de risco simples para que a equipe atue precocemente e proteja a pele?
O problema cotidiano por trás da ciência
A DAI é uma irritação comum da pele nas nádegas e na área genital causada pela umidade prolongada e pelo contato com urina e fezes. Pode provocar queimação, coceira e dor, e pode abrir caminho para feridas mais graves, como úlceras por pressão. À medida que as populações envelhecem e mais pessoas vivem com incontinência em cuidados de longa duração, o número de indivíduos em risco aumenta. Enfermeiros já dão atenção à gestão da continência e à limpeza da pele, mas faltava uma forma testada de estimar o risco futuro de DAI para um residente individual. Uma ferramenta de previsão confiável poderia ajudar as equipes a concentrar tempo e produtos protetores em quem mais precisa, evitando tratamentos desnecessários para os demais.
Como os pesquisadores estudaram os residentes
Os autores realizaram uma análise secundária de dados de um grande ensaio em 17 casas de repouso em Berlim, Alemanha. O ensaio original testou um programa de cuidados da pele baseado em evidências em 314 residentes. Para o trabalho atual, os pesquisadores selecionaram 149 residentes com 65 anos ou mais que eram incontinentes, não apresentavam DAI no início e foram reexaminados 12 semanas depois. Dermatologistas, cegos aos objetivos do estudo, realizaram exames cutâneos completos e usaram uma ferramenta internacional para decidir se a DAI havia se desenvolvido. Ao longo de 12 semanas, 20 residentes (cerca de 13%) desenvolveram DAI nova. A equipe então examinou mais de 50 características iniciais — desde mobilidade e capacidade de autocuidado até peso corporal, medicamentos e condições de pele existentes — para ver quais melhor previam quem desenvolveria DAI.
Os sinais-chave de risco identificados pela equipe
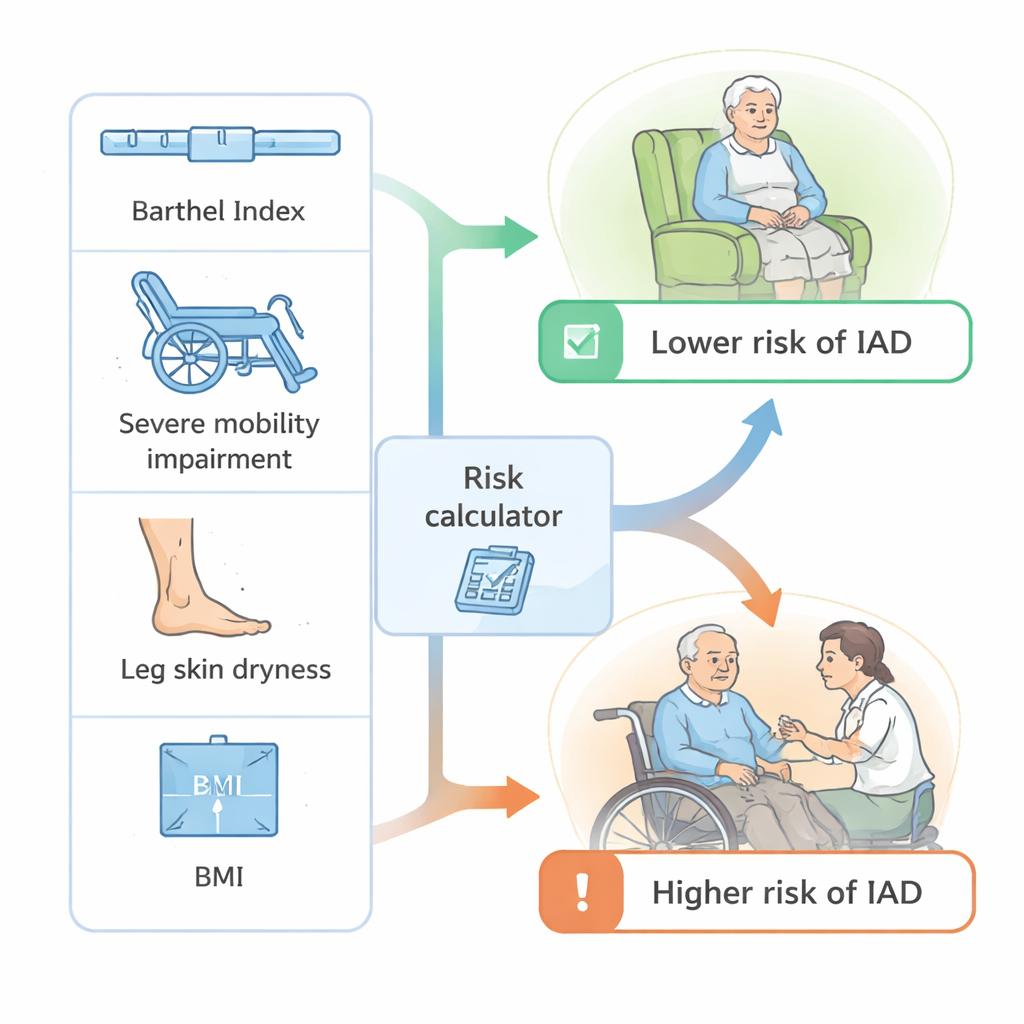
Surgiram vários padrões claros. Residentes com menor capacidade de realizar tarefas cotidianas, como vestir‑se ou mover‑se da cama para a cadeira — medido por uma pontuação padrão chamada Índice de Barthel — tiveram maior probabilidade de desenvolver DAI. Aqueles com problemas de mobilidade marcantes (como paralisia ou fraqueza severa) também apresentaram risco substancialmente maior. Ter incontinência urinária e fecal simultaneamente (“incontinência dupla”) aumentou ainda mais a chance de dano cutâneo. Surpreendentemente, residentes com ressecamento evidente nas pernas pareciam menos propensos a desenvolver DAI, sugerindo que um tipo de pele mais seca — ou os cuidados emolientes extras que pele seca costuma receber — pode oferecer alguma proteção contra danos por umidade na área da fralda.
Construção e teste de um modelo de previsão
Com esses achados, os pesquisadores construíram um modelo estatístico que combinou várias informações de cada residente: independência funcional geral (pontuação do Índice de Barthel), presença de comprometimento severo da mobilidade, índice de massa corporal e se havia pele seca visível nas pernas. Eles também incluíram uma interação que mostrou que ser mais independente era menos protetor se a pessoa apresentava incontinência de urina e fezes. O modelo foi então testado usando métodos estabelecidos. Ele conseguiu distinguir claramente entre residentes que viriam e não viriam a desenvolver DAI, com um nível de precisão (área sob a curva de 0,82) geralmente considerado bom em pesquisas de predição médica. Em um ponto de corte prático de risco, o modelo identificou corretamente a maioria dos residentes de alto risco enquanto evitava muitos falsos alarmes, e suas previsões corresponderam de perto ao que foi observado nas instituições.
O que isso significa para os cuidados do dia a dia
Para não especialistas, a conclusão é que o risco de DAI não é aleatório: concentra‑se em residentes fisicamente dependentes, com limitações severas de mobilidade e expostos a urina e fezes, enquanto certos padrões de “pele seca” podem indicar risco um pouco menor. Todas essas características já são registradas em avaliações rotineiras de enfermagem, o que significa que a equipe poderia usá‑las — possivelmente por meio de uma lista de verificação simples ou calculadora — para sinalizar residentes que precisam de verificações de pele mais frequentes, limpeza mais suave, cremes barreira e planos de continência. Embora este modelo ainda precise ser testado em outras casas de repouso e países, ele mostra que informações já disponíveis podem ser transformadas em um sistema prático de alerta precoce para manter a pele dos idosos mais saudável e confortável.
Citação: El Genedy-Kalyoncu, M., Völzer, B. & Kottner, J. Identification of risk factors and development of a multivariable prognostic prediction model for incontinence-associated dermatitis in older nursing home residents. Sci Rep 16, 7163 (2026). https://doi.org/10.1038/s41598-026-40416-7
Palavras-chave: dermatite associada à incontinência, cuidados em casas de repouso, saúde da pele, idosos, previsão de risco