Clear Sky Science · pt
A inibição de checkpoints imunológicos aumenta a resposta de células T específicas para antígeno em câncer de cabeça e pescoço
Voltando as defesas do corpo contra o câncer de cabeça e pescoço
Os cânceres de cabeça e pescoço continuam difíceis de tratar e até mesmo novas imunoterapias potentes ajudam apenas uma fração dos pacientes. Este estudo explora uma ideia promissora: ensinar as células imunes a reconhecer melhor sinais específicos do câncer e, em seguida, libertar essas células de “freios” moleculares para que possam atacar os tumores com mais eficácia. Para pessoas que vivem com, ou estão em risco de, câncer de cabeça e pescoço, este trabalho aponta para futuras vacinas e combinações de medicamentos que poderiam tornar os tratamentos atuais mais potentes e duradouros.
Por que a imunoterapia atual ajuda tão poucos
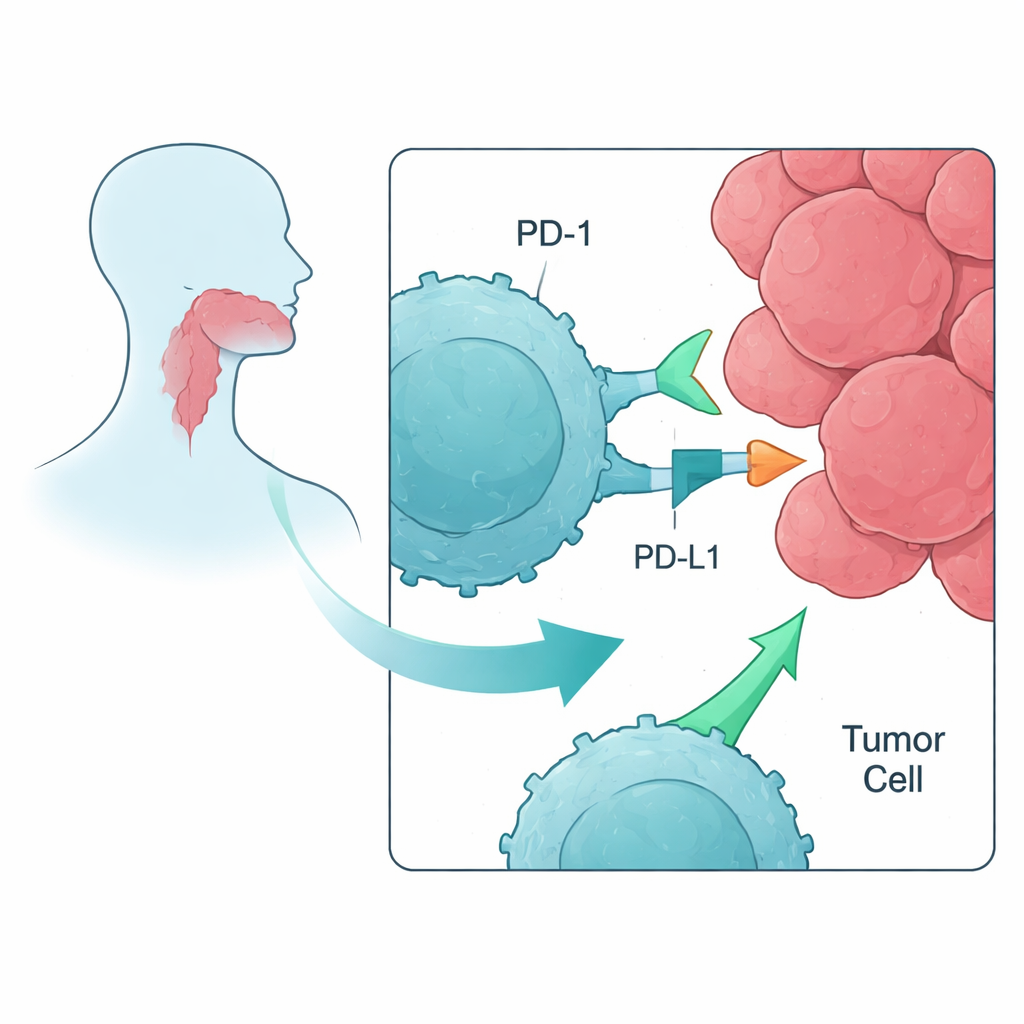
A imunoterapia moderna contra o câncer costuma visar proteínas chamadas checkpoints imunológicos, que atuam como freios nas células T, os glóbulos brancos capazes de destruir tumores. No carcinoma escamoso de cabeça e pescoço (CEC-CP), fármacos que bloqueiam o checkpoint PD-1 — como nivolumabe ou pembrolizumabe — já são usados. Ainda assim, apenas cerca de 20% dos pacientes se beneficiam, e muitos tumores acabam progredindo. Os autores buscaram entender, em um ambiente de laboratório controlado, como o bloqueio de PD-1 e checkpoints relacionados afeta células T que foram anteriormente preparadas para reconhecer marcadores tumorais específicos, e se combinar vários anticorpos contra checkpoints acrescenta algo além do bloqueio isolado de PD-1.
Treinando células imunes para ver alvos do câncer
Os pesquisadores começaram com células sanguíneas de voluntários saudáveis em vez de pacientes, para modelar como um sistema imune menos comprometido poderia responder precocemente na doença. Eles isolaram mononucleares do sangue periférico, que incluem células T, e as expuseram a pequenos fragmentos de proteínas — peptídeos — retirados de antígenos associados a tumores comumente encontrados em cânceres de cabeça e pescoço. Três desses alvos mostraram-se especialmente eficazes em ativar células T: MAGE, NY-ESO-1 e PRAME. Ao longo de cerca de uma semana em culturas de linfócitos com peptídeos, esses peptídeos atuaram como mini-vacinas, expandindo células T raras que podiam reconhecer especificamente cada marcador relacionado ao câncer.
Soltando os freios de células T treinadas
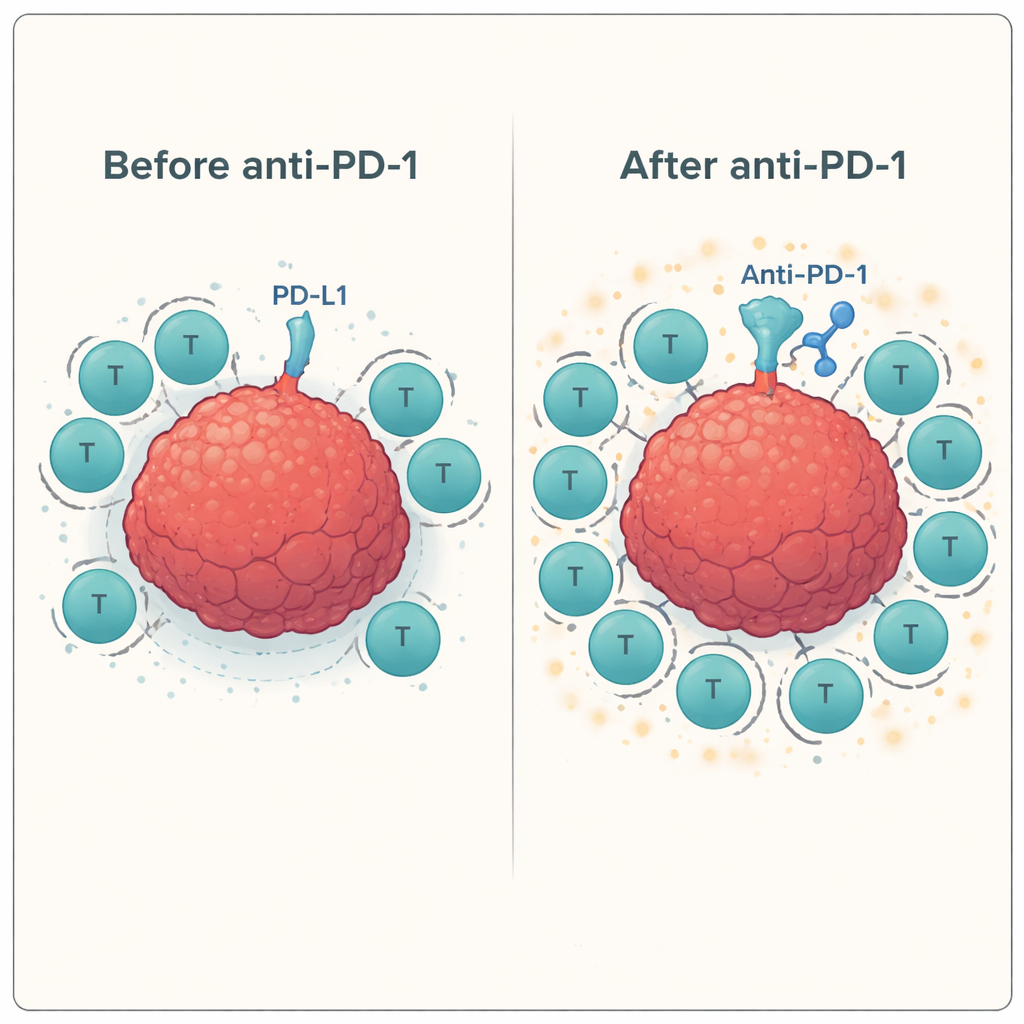
Em seguida, a equipe testou como essas células T treinadas se comportavam quando confrontadas com células reais de câncer de cabeça e pescoço na presença ou ausência de anticorpos bloqueadores de checkpoints. Eles usaram um ensaio padrão de laboratório (ELISPOT) para medir a liberação de interferon-gama e granzyme B — sinais de que as células T estão ativadas e capazes de matar. Entre vários doadores, a adição do anticorpo anti-PD-1 aumentou consistentemente a resposta das células T específicas para antígeno contra a linhagem tumoral, muitas vezes elevando a atividade em 60–100% ou mais em comparação com a estimulação apenas com peptídeo. Em contraste, o bloqueio de outros checkpoints, como LAG-3 ou TIM-3, sozinho ou em combinação com o bloqueio de PD-1, produziu pouco ou nenhum benefício adicional neste sistema.
Mapeando o panorama imune em detalhe
Para entender por que algumas combinações funcionaram e outras não, os pesquisadores usaram citometria de fluxo, uma técnica que conta e caracteriza células individuais. Eles mostraram que tanto as células T quanto as células tumorais expressam PD-1 e seus ligantes PD-L1 e PD-L2 em níveis relevantes, criando múltiplos pontos de contato onde o freio PD-1 pode ser acionado — e, portanto, bloqueado por medicamentos. Marcadores associados a LAG-3 e TIM-3 também estavam presentes, mas a linhagem tumoral expressou apenas um subconjunto de suas moléculas parceiras, o que pode ajudar a explicar o impacto limitado de visar esses checkpoints. Observou-se também uma tendência de aumento dos “sinais de aceleração” (moléculas coestimuladoras como CD137 e GITR) nas células T após estimulação por peptídeo e bloqueio de PD-1, sugerindo que, uma vez liberado o freio principal, o acelerador pode ser pressionado com mais firmeza.
O que isso pode significar para pacientes no futuro
Como esses experimentos foram realizados fora do corpo, eles não conseguem imitar totalmente o ambiente tumoral complexo ou os sistemas imunes frequentemente debilitados de pacientes que passaram por quimioterapia e radioterapia. Ainda assim, os achados oferecem uma mensagem clara em termos simples: quando as células T são primeiro ensinadas a reconhecer bandeiras específicas do câncer (por meio de uma vacina peptídica) e depois libertadas do freio PD-1, elas se tornam muito melhores em atacar células tumorais de cabeça e pescoço. Adicionar mais drogas de checkpoint além de PD-1 não ajudou neste contexto. Os autores concluem que uma estratégia focalizada — vacinar pacientes com peptídeos associados ao tumor como MAGE, NY-ESO-1 ou PRAME, em combinação com bloqueio de PD-1 — merece ser testada em ensaios clínicos como forma de transformar o sistema imune de mais pacientes em combatentes eficazes contra o câncer.
Citação: Schuler, P.J., Oliveri, F., Puntigam, L. et al. Immune checkpoint inhibition increases antigen-specific T cell response in head and neck cancer. Sci Rep 16, 5583 (2026). https://doi.org/10.1038/s41598-026-38740-z
Palavras-chave: câncer de cabeça e pescoço, terapia de checkpoints imunológicos, bloqueio de PD-1, vacinas contra o câncer, antígenos tumorais