Clear Sky Science · pt
Risco de síndrome do intestino irritável em pacientes com hidradenite supurativa: um estudo de coorte multicêntrico, federado e global
Quando Problemas de Pele se Conectam a Problemas Intestinais
Muitas pessoas pensam em erupções cutâneas e dores estomacais como problemas totalmente separados. Este estudo sugere que eles podem, às vezes, estar ligados. Ele examina uma condição de pele dolorosa e persistente chamada hidradenite supurativa (HS) e pergunta se pessoas com HS têm maior probabilidade de desenvolver, posteriormente, síndrome do intestino irritável (SII), uma causa comum de dor abdominal crônica e alterações intestinais. Entender essa ligação pode ajudar pacientes e médicos a detectar problemas intestinais mais cedo e tratar a pessoa como um todo, não apenas um órgão de cada vez.
Uma Doença de Pele Dolorosa com Alcance Oculto
A HS provoca nódulos recorrentes, abscessos e túneis drenantes em áreas como axilas e região inguinal. Essas crises não são apenas dolorosas fisicamente; também afetam o ânimo, o trabalho e os relacionamentos. Na última década, pesquisadores perceberam que a HS é mais do que um problema localizado da pele. O mesmo sistema imunológico hiperativo que inflama folículos pilosos e glândulas sudoríparas na pele pode também perturbar outros órgãos, contribuindo para condições como doenças articulares, problemas metabólicos e, possivelmente, distúrbios gastrointestinais.
O que é Síndrome do Intestino Irritável?
A SII é uma das queixas digestivas mais comuns em todo o mundo. Pessoas com SII convivem com episódios repetidos de dor abdominal, inchaço e diarreia, prisão de ventre, ou ambos, mesmo quando exames padrão muitas vezes não mostram dano evidente aos intestinos. Cientistas acreditam que a SII surge de uma mistura de fatores: inflamação de baixo grau, mudanças na comunidade de micróbios que vivem no intestino, uma barreira intestinal mais permeável que permite que irritantes atravessem para o corpo, e um sistema sensível de comunicação “cérebro–intestino” que amplifica os sinais de dor.
Acompanhando Milhões de Registros Médicos
Para investigar se a HS aumenta a chance de desenvolver SII, os pesquisadores usaram uma grande rede de registros eletrônicos de saúde nos Estados Unidos que inclui cerca de 100 milhões de pacientes. Identificaram mais de 119.000 adultos com HS atendidos entre 2005 e 2023 e emparelharem cada um com uma pessoa semelhante sem HS. O pareamento levou em conta idade, sexo, raça, peso corporal, diagnósticos de saúde mental e outras condições médicas, tornando os dois grupos tão parecidos quanto possível, exceto pela presença de HS. Qualquer pessoa que já tivesse SII ou câncer foi excluída, e a equipe então acompanhou os pacientes por até 15 anos para ver quem foi diagnosticado com SII posteriormente.
Maior Risco Intestinal em Pessoas com HS
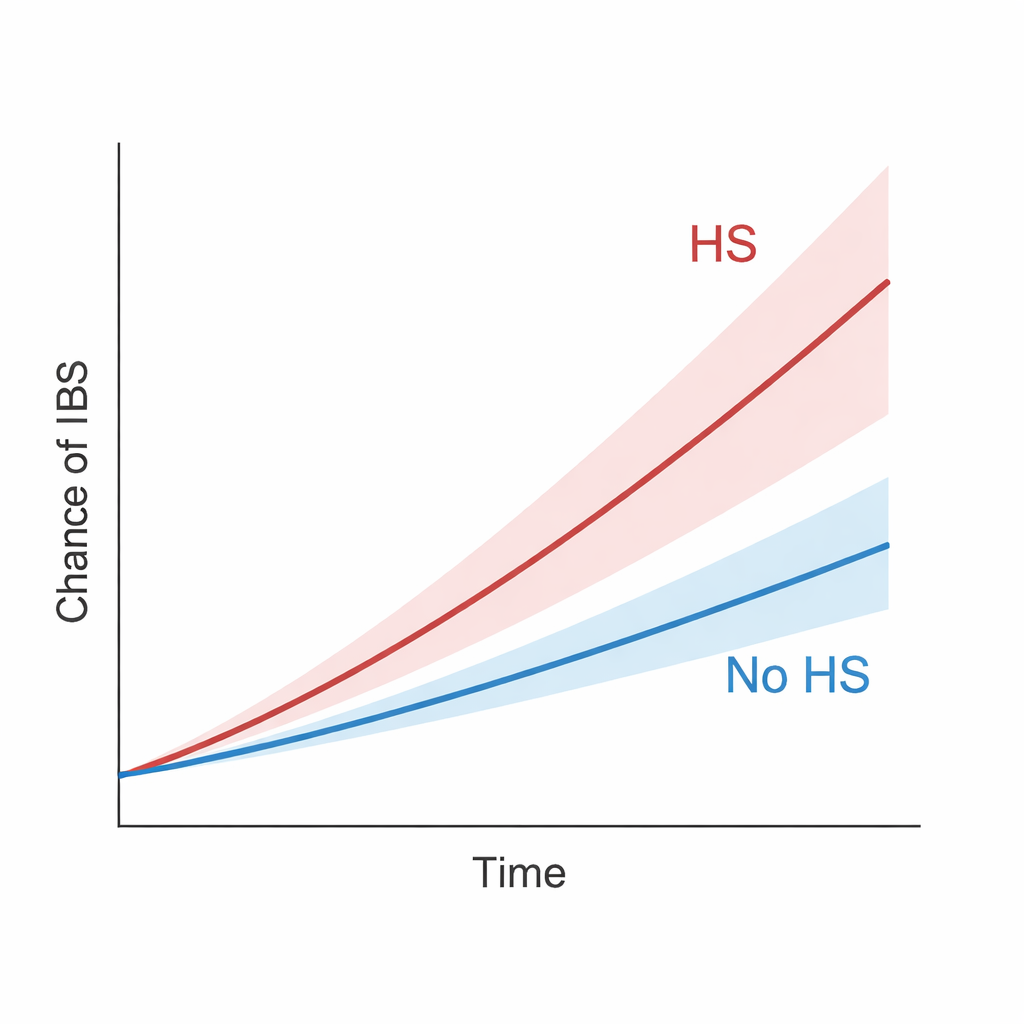
Ao longo desse prolongado acompanhamento, pessoas com HS tiveram maior probabilidade de desenvolver SII do que seus pares sem HS. No geral, a HS esteve associada a cerca de 42% mais risco de SII. A diferença entre os grupos cresceu de forma constante ao longo do tempo, sugerindo que não se tratou apenas de um aumento de curto prazo. O padrão se manteve mesmo quando os pesquisadores aplicaram critérios mais rígidos, como desconsiderar casos de SII que surgiram no primeiro a terceiro ano após o diagnóstico de HS, ou redefinir a HS para capturar apenas os casos mais bem documentados ou graves. De fato, pessoas com HS grave o suficiente para requerer internações hospitalares ou procedimentos cirúrgicos apresentaram risco especialmente alto de SII. Quando pacientes com HS foram comparados a pessoas com psoríase — outra doença inflamatória crônica da pele já associada à SII — o grupo com HS ainda mostrou maior probabilidade de SII, o que sugere um risco adicional específico.
Quem Parece Mais Afetado?
O risco aumentado de SII apareceu tanto em homens quanto em mulheres com HS, e em adultos mais jovens e mais velhos. No entanto, pareceu particularmente forte em pessoas com 65 anos ou mais, que tiveram mais que o dobro do risco de SII em comparação com adultos mais velhos sem HS. Os autores argumentam que vias biológicas compartilhadas podem ajudar a explicar essa conexão: micróbios perturbados na pele e no intestino, um sistema imunológico cronicamente “ativado” e uma barreira enfraquecida tanto na pele quanto no intestino que permite a passagem de irritantes. Estresse emocional, dor e uso repetido de antibióticos — comuns no cuidado da HS — também podem contribuir ao influenciar as bactérias intestinais e o eixo cérebro–intestino–pele.
O que Isso Significa para os Pacientes
Para alguém que vive com HS, a mensagem do estudo não é que a SII seja inevitável, mas que ela é mais provável e merece atenção. Médicos que cuidam de pacientes com HS podem considerar perguntar sobre dor abdominal de longa duração, inchaço ou mudanças súbitas nos hábitos intestinais e encaminhar os pacientes para avaliação mais cedo do que tarde. O reconhecimento precoce da SII pode levar a melhor controle dos sintomas por meio de dieta, medicamentos e manejo do estresse. Mais amplamente, esses resultados somam-se a uma visão crescente da HS como uma condição que afeta o corpo inteiro, incentivando pesquisas futuras sobre como pele, intestino, sistema imunológico e mente interagem — e como tratar uma parte dessa rede pode melhorar as outras.
Citação: Chang, HC., Hsu, YH., Chen, SJ. et al. Risk of irritable bowel syndrome in patients with hidradenitis suppurativa: a global-federated, multicenter cohort study. Sci Rep 16, 7157 (2026). https://doi.org/10.1038/s41598-026-38442-6
Palavras-chave: hidradenite supurativa, síndrome do intestino irritável, eixo intestino-pele, inflamação crônica, comorbidades