Clear Sky Science · pt
O efeito potencial da reposição de albumina na modulação imune e na dinâmica da esfingosina 1-fosfato
Por que isso importa para pacientes em unidades de terapia intensiva
Pessoas em unidades de terapia intensiva frequentemente apresentam níveis muito baixos de uma proteína sanguínea chamada albumina. Médicos às vezes administram infusões de albumina na esperança de estabilizar a pressão arterial e melhorar a sobrevida, mas grandes ensaios não mostraram benefício claro. Este estudo faz uma pergunta diferente: em vez de olhar apenas para o balanço de fluidos, a albumina poderia influenciar o sistema imunológico ao transportar uma pequena molécula lipofílica mensageira no sangue — e isso poderia ajudar a explicar por que alguns pacientes parecem se beneficiar mais do que outros?
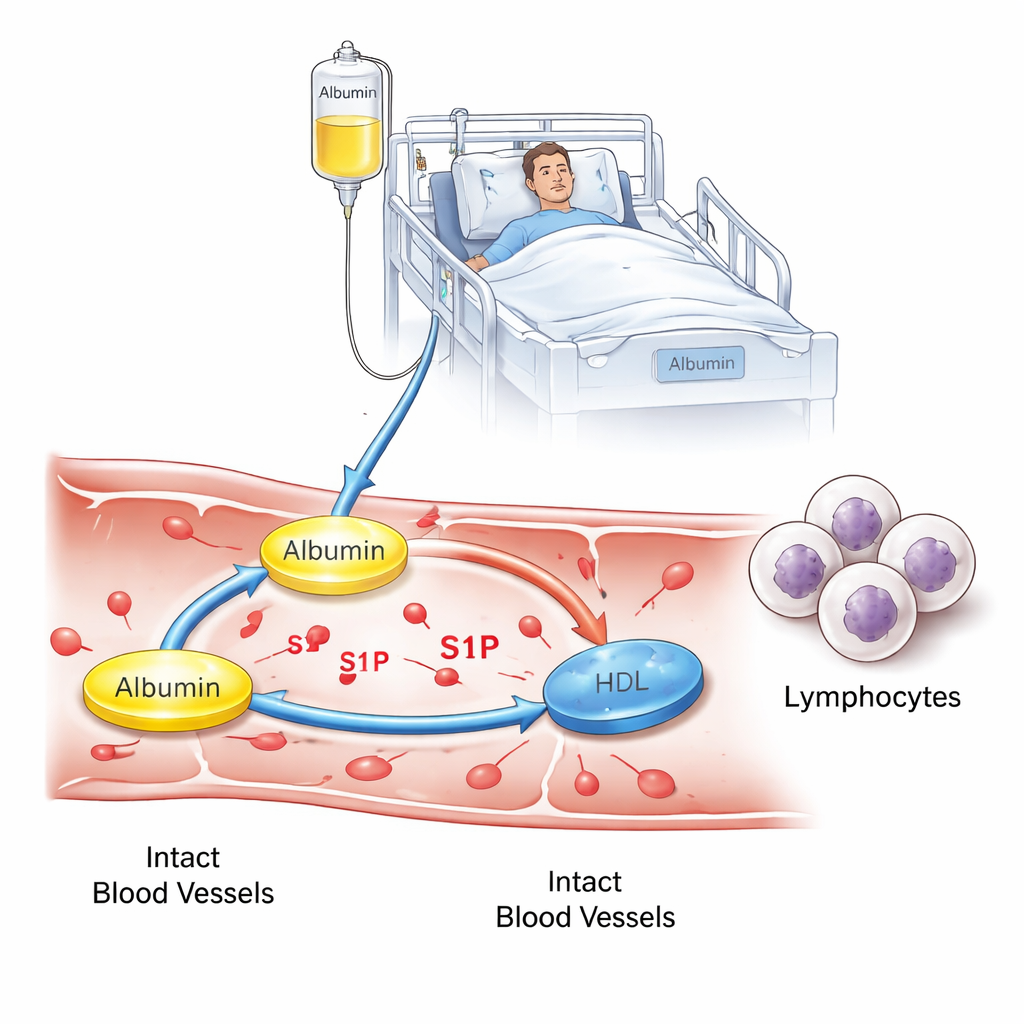
Um olhar mais atento sobre a albumina e um mensageiro minúsculo
A albumina faz mais do que apenas manter água nos vasos sanguíneos. Ela também transporta muitas moléculas pequenas, incluindo a esfingosina 1-fosfato (S1P), que ajuda a controlar como os leucócitos se movem pelo corpo e o quão “permeáveis” os vasos sanguíneos ficam durante doenças graves. Em pessoas saudáveis, a S1P circula principalmente em dois transportadores: albumina e lipoproteína de alta densidade (HDL, frequentemente chamada de “colesterol bom”). Quando as pessoas ficam criticamente doentes — especialmente em sepse — tanto a albumina quanto os níveis de HDL podem cair, e trabalhos anteriores mostraram que os níveis de S1P também diminuem, o que se associa a piores desfechos. Os autores propuseram testar se administrar albumina humana a pacientes de UTI com albumina baixa poderia alterar como a S1P é distribuída entre albumina e HDL, e se essa mudança se manifestaria como alterações em células imunes ou na estabilidade dos vasos sanguíneos.
Como o estudo foi realizado à beira do leito
A equipe acompanhou 47 adultos em uma única unidade de terapia intensiva ao longo de cerca de um ano. Todos apresentavam níveis baixos de albumina, mas os médicos que os tratavam — não os pesquisadores — decidiram quem recebeu infusões de albumina. Com base nisso, os pacientes foram divididos em três grupos: um pequeno grupo controle com albumina normal, um grupo maior com albumina baixa que não recebeu albumina, e um grupo tratado com albumina baixa que recebeu 180 gramas de albumina humana ao longo de três dias. Amostras de sangue foram coletadas para exames laboratoriais padrão, medições detalhadas de S1P e contagem de diferentes tipos de leucócitos. Os pesquisadores também usaram métodos especializados para determinar se a S1P em cada amostra estava principalmente ligada à albumina ou ao HDL, e realizaram ensaios laboratoriais para ver como o plasma dos pacientes afetava o movimento de leucócitos e a integridade de camadas de células endoteliais dos vasos.
O que mudou no sangue — e o que não mudou
Como esperado, as infusões de albumina aumentaram claramente os níveis de albumina no sangue no grupo tratado, confirmando que o tratamento funcionou em um sentido básico. Surpreendentemente, os níveis totais de S1P no sangue não aumentaram com a terapia de albumina e permaneceram mais baixos do que nos pacientes de UTI cuja albumina já era normal no início. A mudança importante foi onde a S1P era transportada: após o tratamento, mais S1P foi encontrada ligada à albumina e menos ao HDL, mostrando uma redistribuição mensurável entre transportadores sem alterar a quantidade total. Ao mesmo tempo, as contagens de dois tipos-chave de células imunes na circulação — células T CD4 e células B — caíram ao longo dos três dias de tratamento. Esse padrão é compatível com a ideia de que alterações no manuseio da S1P podem modificar a recirculação das células imunes, embora o desenho do estudo não permita provar causa e efeito.
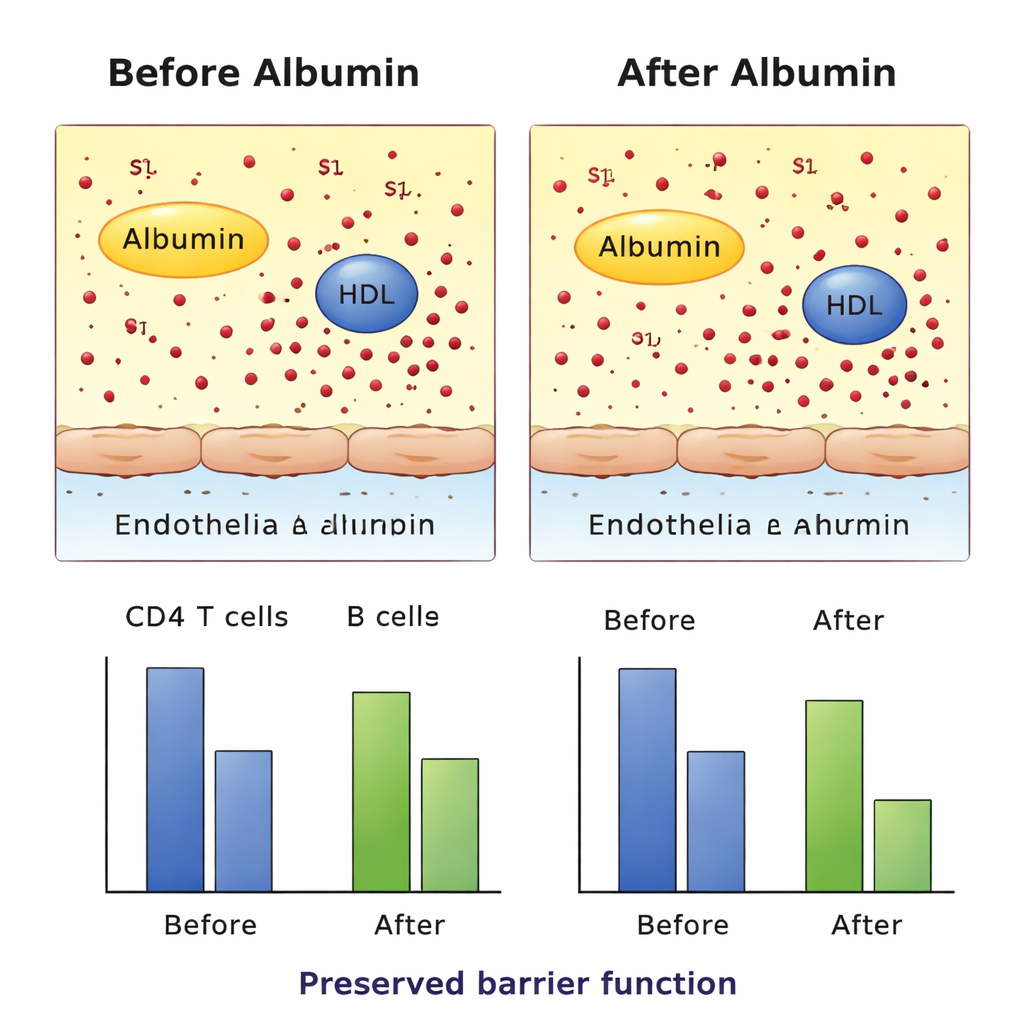
Testando proteção vascular e movimento celular em laboratório
Para avaliar se essa troca de transportador tinha efeitos adversos, os pesquisadores testaram amostras de pacientes em diversos sistemas laboratoriais controlados. Eles expuseram células endoteliais cultivadas ao plasma de diferentes grupos de pacientes e monitoraram quão bem a camada celular resistia à corrente elétrica, um indicador de quão íntegra a barreira permanecia. Também usaram um ensaio de migração em que células imunes fluorescentes atravessavam uma membrana em direção ao plasma do paciente, simulando o “homing” induzido por S1P. Nesses experimentos ex vivo, o plasma de pacientes tratados com albumina não enfraqueceu a barreira vascular nem reduziu de forma significativa o movimento de células imunes dirigido por S1P em comparação com os controles. Testes adicionais a nível de receptor mostraram que a S1P transportada tanto pelo HDL quanto pela albumina ainda podia ativar seus receptores-alvo, ao menos nas condições estudadas.
O que isso significa para escolhas de tratamento no futuro
Para não especialistas, a conclusão principal é que infusões de albumina em pacientes muito gravemente doentes não parecem restaurar a quantidade total dessa importante molécula mensageira S1P, mas deslocam seu transporte do HDL para a albumina na circulação. Essa mudança está ligada a alterações sutis nas células imunes circulantes sem dano óbvio à estabilidade vascular nos testes de laboratório. Os achados sustentam a ideia de que a albumina tem papéis imunomoduladores além de simplesmente atrair fluido para a circulação e que seus benefícios — se existirem — podem se limitar a tipos específicos de pacientes, como aqueles com HDL muito baixo ou inflamação acentuada. Estudos maiores e direcionados serão necessários para saber se pacientes cuidadosamente selecionados podem obter vantagem clínica significativa a partir desse papel mais nuançado da terapia com albumina.
Citação: Winkler, M.S., Enzmann, F., Schilder, M. et al. The potential effect of albumin replacement on immune modulation and sphingosine 1-phosphate dynamics. Sci Rep 16, 5412 (2026). https://doi.org/10.1038/s41598-026-38157-8
Palavras-chave: terapia com albumina, doença crítica, esfingosina 1-fosfato, imunologia da sepse, barreira vascular