Clear Sky Science · pt
Comparação de curvas pressão-volume não invasivas derivadas de ressonância magnética cardíaca e ecocardiografia transtorácica em indivíduos normais
Por que este estudo do coração importa
Médicos dependem cada vez mais de exames cardíacos para decidir quem está em risco de insuficiência cardíaca e quem está respondendo ao tratamento. Dois tipos populares de exame — ressonância magnética cardíaca (RMC) e ecocardiografia transtorácica (ETT, o ultrassom cardíaco padrão) — podem ser usados para traçar “curvas pressão–volume”, uma forma gráfica de ver o trabalho que o coração faz a cada batida. Este estudo faz uma pergunta aparentemente simples, com grandes consequências práticas: se ambos os exames afirmam medir a mesma mecânica cardíaca, eles de fato dão as mesmas respostas, ou a mudança de método ao longo do acompanhamento pode induzir o médico ao erro?
Duas maneiras de observar um coração batendo
Os pesquisadores estudaram 20 adultos jovens saudáveis no Cazaquistão que foram submetidos tanto à RMC quanto a uma ecocardiografia 2D padrão dentro de uma semana. A RMC é frequentemente considerada o método de imagem mais preciso para tamanho e função cardíaca, mas é cara e menos disponível. A ETT, em contraste, usa ultrassom à beira do leito, é mais barata e é o instrumento de rotina na cardiologia cotidiana. Usando software especializado, a equipe combinou as variações do volume ventricular ao longo do tempo de cada exame com a pressão arterial medida no braço para construir uma curva pressão–volume — uma curva fechada que mostra como o ventrículo esquerdo se enche, gera pressão e ejeta sangue durante cada batida.
Transformando curvas em números simples de desempenho
A partir de cada curva, a equipe extraiu vários números-chave que são usados cada vez mais em pesquisa e, gradualmente, em decisões clínicas. Entre eles estão quão “rígido” o ventrículo parece ao contrair (elastância ventricular), quão rígidas as artérias parecem ao oferecer resistência (elastância arterial) e o quão bem coração e artérias estão casados (acoplamento ventrículo–arterial). Também calcularam trabalho sistólico (o trabalho mecânico realizado para bombear uma única batida), a área pressão–volume total (um proxy para a energia mecânica total) e a eficiência de trabalho (a parcela da energia que efetivamente movimenta sangue em vez de ser armazenada como tensão elástica no músculo cardíaco). Todos esses valores podem influenciar como os médicos interpretam doença cardíaca precoce, o impacto da hipertensão ou os benefícios de fármacos e dispositivos.
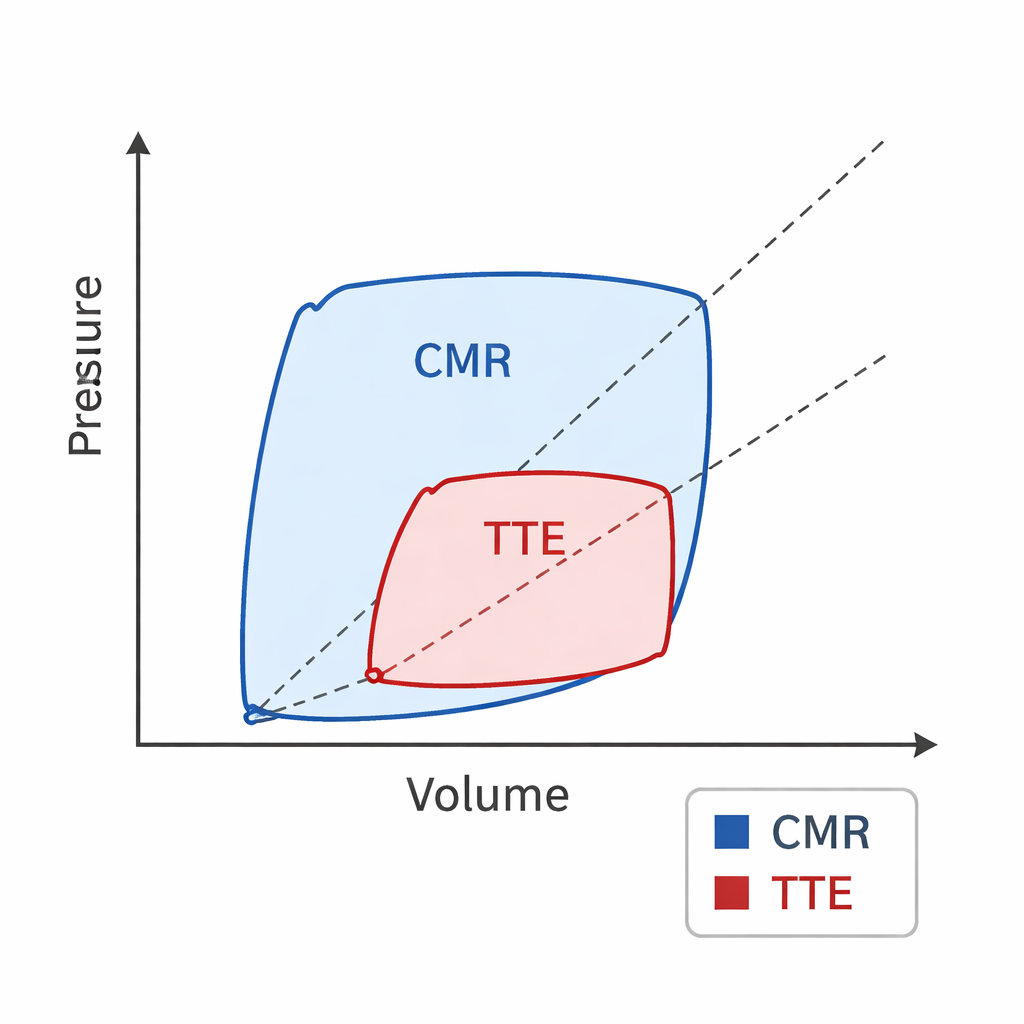
Mesmas pessoas, números diferentes
Apesar de terem escaneado exatamente os mesmos corações saudáveis, RMC e ETT não concordaram quanto a essas medidas pressão–volume. Como esperado a partir de trabalhos anteriores, a ETT mediu volumes cardíacos menores do que a RMC. Partindo disso, o estudo mostrou que, quando as curvas foram derivadas da ETT, o coração e as artérias pareciam mais rígidos: os valores de elastância ventricular e arterial, e sua razão, foram todos mais altos. Ao mesmo tempo, trabalho sistólico, área pressão–volume total e eficiência calculada foram menores com ETT, porque a curva desenhada a partir dos dados de ultrassom ocupava uma área menor no gráfico pressão–volume do que a curva da RMC. Análises de Bland–Altman — um método padrão para testar concordância entre técnicas — confirmaram diferenças sistemáticas entre as duas técnicas, embora a maioria das medições individuais caísse dentro dos limites estatísticos de concordância.
Padrões preservados, mas cautela necessária
Para averiguar se essas diferenças alteravam a fisiologia básica, os autores também examinaram como as medidas baseadas nas curvas se relacionavam com marcadores familiares como volume ao final da diástole e da sístole, volume sistólico e fração de ejeção. Usando mapas de correlação, encontraram que os padrões gerais foram semelhantes para RMC e ETT: quando um parâmetro aumentava ou diminuía, as alterações relacionadas nas medidas padrão tendiam a mover-se na mesma direção, independentemente do método. Isso significa que, embora os números absolutos discordem, as relações subjacentes permanecem em grande parte intactas. Ainda assim, porque algumas medidas baseadas nas curvas estão sendo exploradas como preditores de desfechos — como progressão da insuficiência cardíaca ou sobrevida — até mudanças modestas entre métodos podem alterar a classificação de risco de um paciente.
O que isso significa para pacientes e atendimento futuro
Para um leitor leigo, a mensagem central é direta: duas “câmeras” diferentes olhando o mesmo coração saudável podem produzir retratos matemáticos notavelmente diferentes de como esse coração funciona. Os autores concluem que RMC e ETT não podem ser simplesmente trocadas ao acompanhar medidas de curvas pressão–volume ao longo do tempo, especialmente durante seguimento em estudos ou no cuidado ao paciente. Cada método precisa de suas próprias faixas de referência normais, e trabalhos futuros devem tratá-los como ferramentas distintas em vez de réguas intercambiáveis. Na prática, se um médico ou ensaio começar a monitorar esses parâmetros cardíacos avançados com um método de imagem, manter-se fiel ao mesmo método é essencial para evitar confundir uma mudança tecnológica com uma mudança no coração do paciente.
Citação: Zhankorazova, A., Khamitova, Z., Tonti, G. et al. Comparison of noninvasive pressure-volume loops derived from cardiac magnetic resonance and transthoracic echocardiography in normal subjects. Sci Rep 16, 7556 (2026). https://doi.org/10.1038/s41598-026-38095-5
Palavras-chave: curva pressão-volume, imagem cardíaca, ecocardiografia, ressonância magnética cardíaca, acoplamento ventrículo-arterial