Clear Sky Science · pt
Valor prognóstico de nove biomarcadores inflamatórios para mortalidade em 30 dias em pacientes idosos criticamente enfermos com fratura osteoporótica de quadril
Por que uma fratura de quadril pode se tornar fatal
Para muitas famílias, a fratura de quadril de um avô ou avó é o início de uma jornada assustadora por cirurgias, complicações e, às vezes, pela unidade de terapia intensiva (UTI). Os médicos sabem que alguns pacientes idosos se recuperam, enquanto outros, apesar de lesões semelhantes, não sobrevivem ao primeiro mês. Este estudo faz uma pergunta aparentemente simples: será que um exame de sangue comum realizado no primeiro dia na UTI pode indicar quais pacientes com fratura de quadril estão em maior perigo, para que as equipes de cuidado possam responder mais cedo e de forma mais agressiva?
Um olhar mais atento às quadris frágeis na velhice
Fraturas de quadril causadas por osteoporose estão entre as lesões mais graves enfrentadas por idosos. Uma queda leve pode fraturar ossos enfraquecidos, levando à perda de independência e a um risco acentuado de morte. À medida que as populações envelhecem em todo o mundo, espera-se que as fraturas de quadril ultrapassem seis milhões de casos por ano até 2050, a maioria em pessoas com mais de 65 anos. Aqueles graves o suficiente para necessitar de cuidados intensivos frequentemente chegam com inflamação acentuada, infecções como sepse ou falência orgânica. Nesse grupo vulnerável, mesmo pequenas complicações podem ser letais, então os médicos precisam com urgência de métodos rápidos e confiáveis para separar pacientes de baixo risco dos de alto risco assim que chegam.
Convertendo hemogramas rotineiros em sinais de alerta
Os pesquisadores analisaram dados do grande banco de dados hospitalar MIMIC-IV, concentrando-se em 205 pacientes com 65 anos ou mais que apresentavam fratura de quadril por osteoporose e estadia na UTI superior a 24 horas. Para cada pessoa, foram coletadas contagens sanguíneas de rotina — níveis de neutrófilos, linfócitos, monócitos e plaquetas — registradas próximo à admissão na UTI. A partir desses quatro componentes, construíram nove razões ou produtos simples, como a relação plaquetas-linfócitos (PLR) e a relação neutrófilos-linfócitos (NLR), que se acredita refletir a intensidade da inflamação corporal e a capacidade de resposta do sistema imunológico. Em seguida, acompanharam quem morreu por qualquer causa nos 30 dias após a entrada na UTI.
Plaquetas e células imunes como indicador de risco
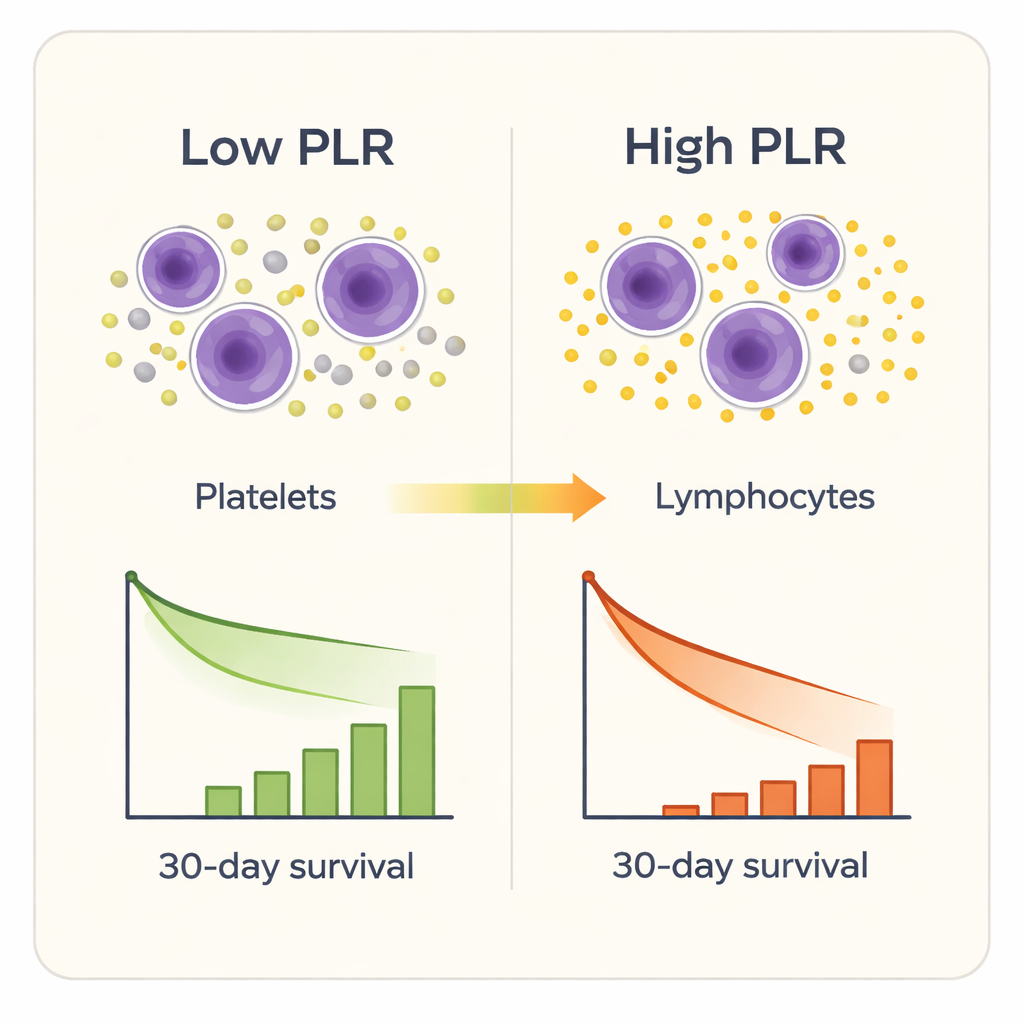
Sete dos nove marcadores inflamatórios distinguiram, em algum grau, sobreviventes de não sobreviventes, mas um sobressaiu: a relação plaquetas-linfócitos. Pacientes com valores mais altos de PLR na admissão tinham maior probabilidade de morrer dentro de 30 dias, mesmo após ajuste por idade, sexo, comorbidades e escores de gravidade estabelecidos na UTI. Testes estatísticos mostraram que o PLR previu morte de curto prazo com mais acurácia do que outros marcadores compostos e melhor do que as contagens brutas de plaquetas ou linfócitos isoladamente. Quando os pesquisadores dividiram os pacientes em quatro grupos por nível de PLR, as taxas de mortalidade aumentaram de forma acentuada, de cerca de 2% no grupo com menor PLR para mais de um terço no grupo com PLR mais alto. Uma análise mais detalhada mostrou que o risco de morte começou a subir de forma perceptível quando o PLR excedeu cerca de 189, e aumentou abruptamente além de aproximadamente 302.
O que isso pode significar à beira do leito
Como o PLR deriva diretamente de um hemograma completo padrão, é barato, rápido e já disponível na maioria dos hospitais. Na prática, uma equipe de UTI poderia calcular o PLR assim que um paciente idoso com fratura de quadril chegasse. Aqueles com valores muito altos poderiam receber monitorização mais próxima, investigação de infecções mais agressiva, tratamento antecipado para prevenir tromboses ou respostas mais rápidas a sinais sutis de deterioração. O PLR também pode acrescentar informações além dos sistemas de escore tradicionais ao captar o equilíbrio entre plaquetas pró-coagulação e células imunes debilitadas — um equilíbrio que pode levar pacientes frágeis à falência orgânica e a uma recuperação ruim.
Quão sólidas são essas conclusões e o que vem a seguir?
Este trabalho tem ressalvas importantes. Ele revisou registros existentes de um único banco de dados de cuidados críticos, portanto não pode provar que um PLR alto cause diretamente a morte, apenas que se associa a risco maior. O PLR foi medido apenas uma vez, na admissão, e o estudo incluiu um número relativamente pequeno de pacientes de UTI em comparação com os muitos idosos que fraturam o quadril mas nunca precisam de cuidados intensivos. Ainda assim, os resultados foram consistentes em muitos subgrupos, incluindo homens e mulheres e faixas etárias diferentes. Os autores concluem que o PLR é um sinal promissor e de baixo custo de perigo em pacientes idosos criticamente enfermos com fratura osteoporótica de quadril, e que pessoas com PLR acima de cerca de 302 podem pertencer a um grupo particularmente de alto risco. Confirmar essas descobertas em estudos prospectivos maiores pode abrir caminho para decisões guiadas pelo PLR para salvar mais vidas após uma fratura de quadril.
Citação: Liu, ZJ., Li, Xm., Du, Z. et al. Prognostic value of nine inflammatory biomarkers for 30-day mortality in critically ill elderly patients with osteoporotic hip fracture. Sci Rep 16, 6930 (2026). https://doi.org/10.1038/s41598-026-37945-6
Palavras-chave: fratura osteoporótica de quadril, pacientes idosos na UTI, biomarcador de inflamação, relação plaquetas-linfócitos, mortalidade em 30 dias