Clear Sky Science · pt
Infusão pela artéria brônquica de inibidores de PD-1 mais quimioterapia melhora a sobrevida livre de progressão em NSCLC avançado: um estudo de coorte prospectivo
Por que essa nova abordagem para câncer de pulmão importa
Para muitas pessoas com câncer de pulmão avançado, os medicamentos modernos de imunoterapia trouxeram nova esperança — mas eles não funcionam para todos e podem causar efeitos colaterais graves. Este estudo explora uma forma diferente de administrar um tipo de imunoterapia amplamente usado, chamado inibidores de PD-1, enviando o medicamento diretamente para as artérias que alimentam o tumor pulmonar em vez de pela via venosa padrão no braço. Os pesquisadores fizeram uma pergunta simples, porém importante: uma entrega mais precisa pode tornar o tratamento mais eficaz sem torná-lo mais perigoso?
Um olhar mais atento a um câncer comum
O câncer de pulmão não pequenas células (NSCLC) é a forma mais comum de câncer de pulmão e uma das principais causas de morte por câncer no mundo. Fármacos que bloqueiam o PD-1, um sinal de freio em células imunes, podem ajudar as defesas do corpo a reconhecer e atacar células tumorais. Esses medicamentos, frequentemente combinados com quimioterapia, são hoje o padrão de tratamento para NSCLC avançado. Ainda assim, muitos pacientes veem sua doença progredir apesar do tratamento, e alguns desenvolvem complicações relacionadas ao sistema imune, como inflamação pulmonar, problemas hepáticos ou reações cutâneas. Uma razão pode ser que, quando administrado por via venosa, o medicamento se dispersa por todo o corpo, de modo que a quantidade que realmente alcança o tumor pode ser menor do que o ideal, enquanto o resto do organismo fica exposto à dose total.
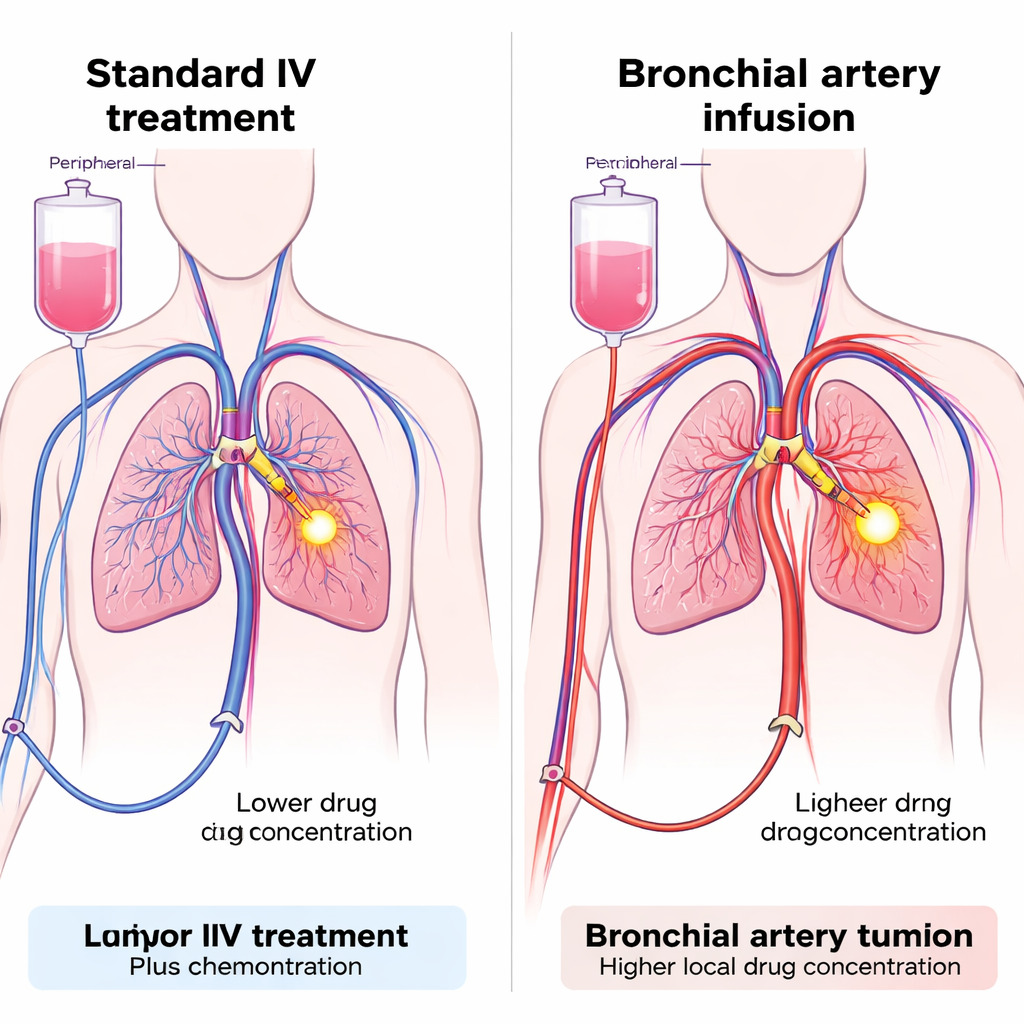
Entregar medicamentos diretamente ao suprimento sanguíneo do tumor
A equipe testou uma técnica chamada infusão pela artéria brônquica (BAI), que usa cateteres minúsculos introduzidos por uma artéria na perna para alcançar as artérias que irrigam o tumor pulmonar. Uma vez posicionados, tanto a quimioterapia quanto o inibidor de PD-1 podem ser injetados diretamente nesses vasos, banhando a área do tumor com uma dose local elevada enquanto se limita quanto se espalha pela circulação geral. A BAI já é usada em alguns hospitais para administrar quimioterapia em tumores pulmonares difíceis, mas usá-la para aplicar imunoterapia é novidade. Os pesquisadores desenharam um estudo de coorte prospectivo com 47 pacientes com NSCLC avançado que não haviam respondido bem ao tratamento de primeira linha padrão. Todos os pacientes receberam quimioterapia por BAI; a diferença chave foi como o inibidor de PD-1 foi administrado — ou pelas artérias que nutrem o tumor (grupo BAI) ou pela via intravenosa habitual (grupo Venoso).
Melhor controle tumoral com administração direcionada
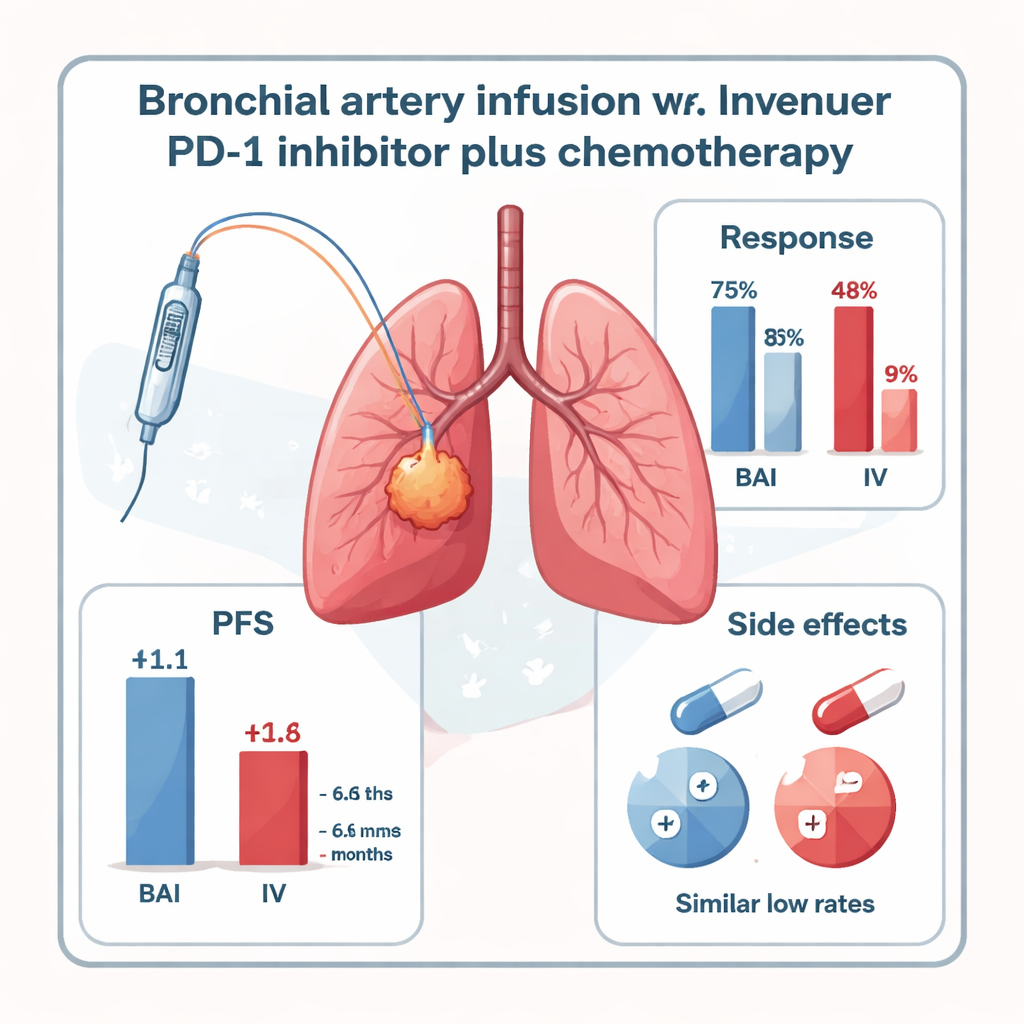
Quando os pacientes foram avaliados aos seis meses, aqueles que receberam o inibidor de PD-1 por BAI apresentaram controle da doença visivelmente melhor. Quase metade do grupo BAI (47,8%) viu seus tumores encolherem o suficiente para atender aos critérios formais de resposta, comparado a apenas 16,7% no grupo intravenoso padrão. Quando a doença estável foi incluída, 73,9% dos pacientes BAI tiveram o câncer controlado, contra 41,6% no grupo venoso. O tempo antes de o câncer voltar a crescer — conhecido como sobrevida livre de progressão — também foi maior com BAI: mediana de 11,1 meses comparada a 6,6 meses para o tratamento intravenoso. A sobrevida global mostrou uma tendência a favor da BAI (17,9 vs. 15,2 meses), embora o estudo fosse pequeno demais para provar claramente essa diferença.
Segurança e limitações do estudo
Importante para pacientes e médicos, administrar o inibidor de PD-1 diretamente nas artérias brônquicas não pareceu tornar o tratamento mais perigoso. Não foram observados eventos adversos graves (grau 3–4) relacionados ao tratamento em nenhum dos grupos. Pneumonite imunomediada de leve a moderada ocorreu em taxas baixas e semelhantes em ambos os grupos, e outros efeitos colaterais, como náusea, alterações breves do ritmo cardíaco ou problemas da tireoide, foram incomuns e manejáveis com cuidados de suporte. Contudo, o estudo tem limitações: envolveu apenas 47 pacientes em um único centro, não foi randomizado e incluiu majoritariamente um tipo específico de câncer pulmonar escamoso central com artérias alimentadoras claramente visíveis. Ensaios maiores e mais diversos são necessários para confirmar se esses resultados se mantêm.
O que isso pode significar para o futuro do tratamento do câncer de pulmão
Para o público leigo, a mensagem é que como um medicamento é administrado pode ser quase tão importante quanto qual medicamento é escolhido. Ao direcionar a imunoterapia diretamente aos vasos sanguíneos que nutrem um tumor pulmonar, os médicos deste estudo pareceram manter o câncer sob controle por mais tempo sem adicionar riscos graves. Embora essa abordagem ainda seja experimental e exija equipamentos e expertise especializados, ela aponta para um futuro em que o tratamento do câncer seja direcionado não só em nível molecular, mas também em termos de fluxo sanguíneo e anatomia. Se confirmada em ensaios randomizados maiores, a infusão pela artéria brônquica de imunoterapia poderia se tornar uma opção valiosa para pacientes cujo câncer de pulmão avançado deixou de responder ao tratamento padrão.
Citação: Liu, B., Zhou, J., He, W. et al. Bronchial artery infusion of PD-1 inhibitors plus chemotherapy improves progression-free survival in advanced NSCLC: a prospective cohort study. Sci Rep 16, 7067 (2026). https://doi.org/10.1038/s41598-026-37607-7
Palavras-chave: câncer de pulmão não pequenas células, imunoterapia, inibidor de PD-1, infusão pela artéria brônquica, administração direcionada de fármacos