Clear Sky Science · pt
Prevalência e genotipagem de Pseudomonas aeruginosa em alimentos e fontes humanas
Por que um germe comum importa no dia a dia
Pseudomonas aeruginosa é complicado de pronunciar, mas é um germe que pode se deslocar silenciosamente da água e de alimentos crus para hospitais e pessoas, às vezes causando infecções graves e de difícil tratamento. Este estudo, realizado em uma cidade egípcia, rastreou onde essa bactéria aparece em itens cotidianos como água da torneira, peixes, carnes e leite, e em infecções de feridas de pacientes. Também examinou sua resistência a antibióticos e se carrega “ferramentas” genéticas que a tornam mais perigosa. Os achados ajudam a explicar por que higiene alimentar, água limpa e uso cuidadoso de antibióticos estão interligados na proteção da saúde pública.
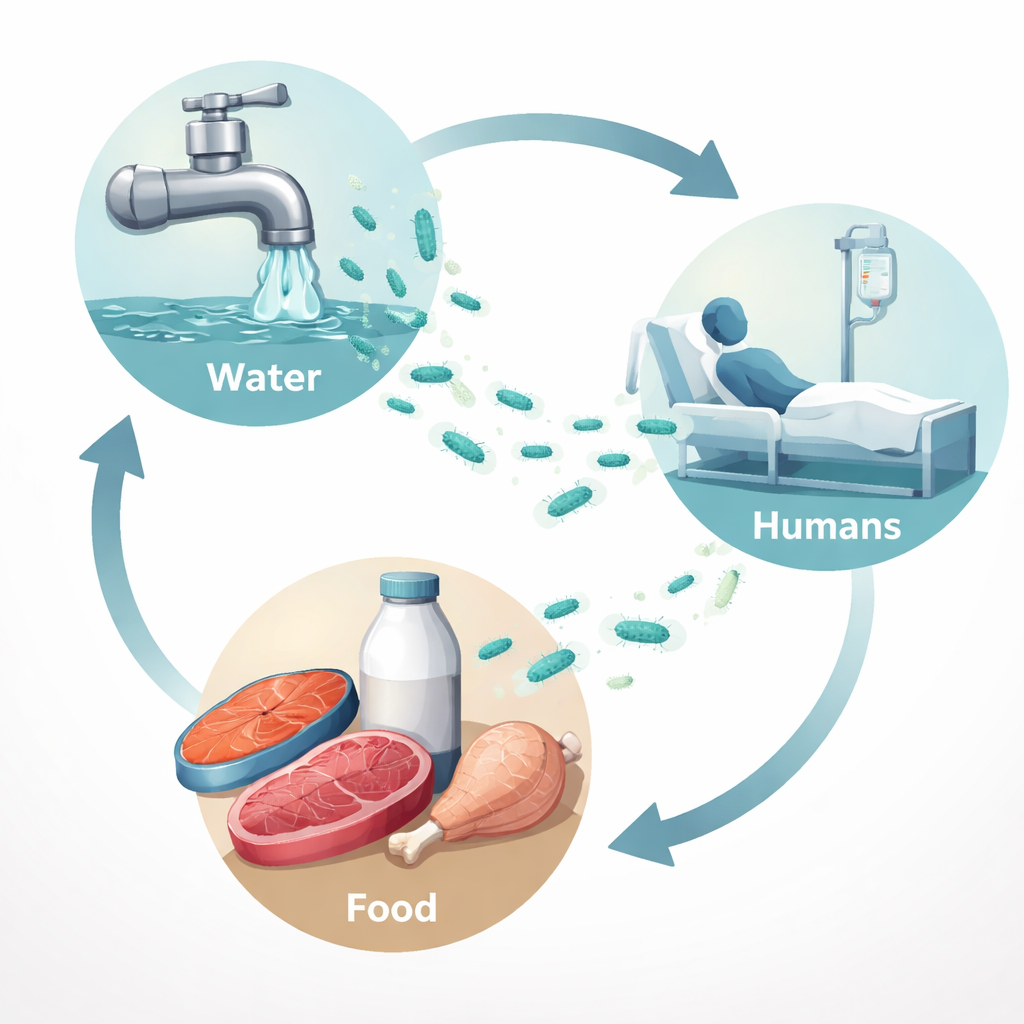
Do mercado ao hospital: seguindo o germe
Os pesquisadores coletaram 350 amostras na região da cidade de Sadat, no Governorado de Menoufia, Egito. Incluíram-se pus humano de feridas infectadas, água da torneira, swabs de peixes, carne de frango, carne moída, leite cru e superfícies hospitalares. O foco foi especificamente P. aeruginosa. No total, a bactéria foi encontrada em cerca de uma em cada sete amostras. Apareceu com mais frequência em amostras de feridas humanas (aproximadamente uma em cada quatro), mas também esteve presente na água da torneira, em peixes e no leite cru, e em menor grau em frango e carne moída. Curiosamente, nenhum dos swabs de superfícies hospitalares testou positivo, sugerindo que, nesse contexto, a ameaça maior pode vir dos alimentos e da água que entram no hospital, em vez de balcões e equipamentos contaminados.
Quão perigosas são essas bactérias?
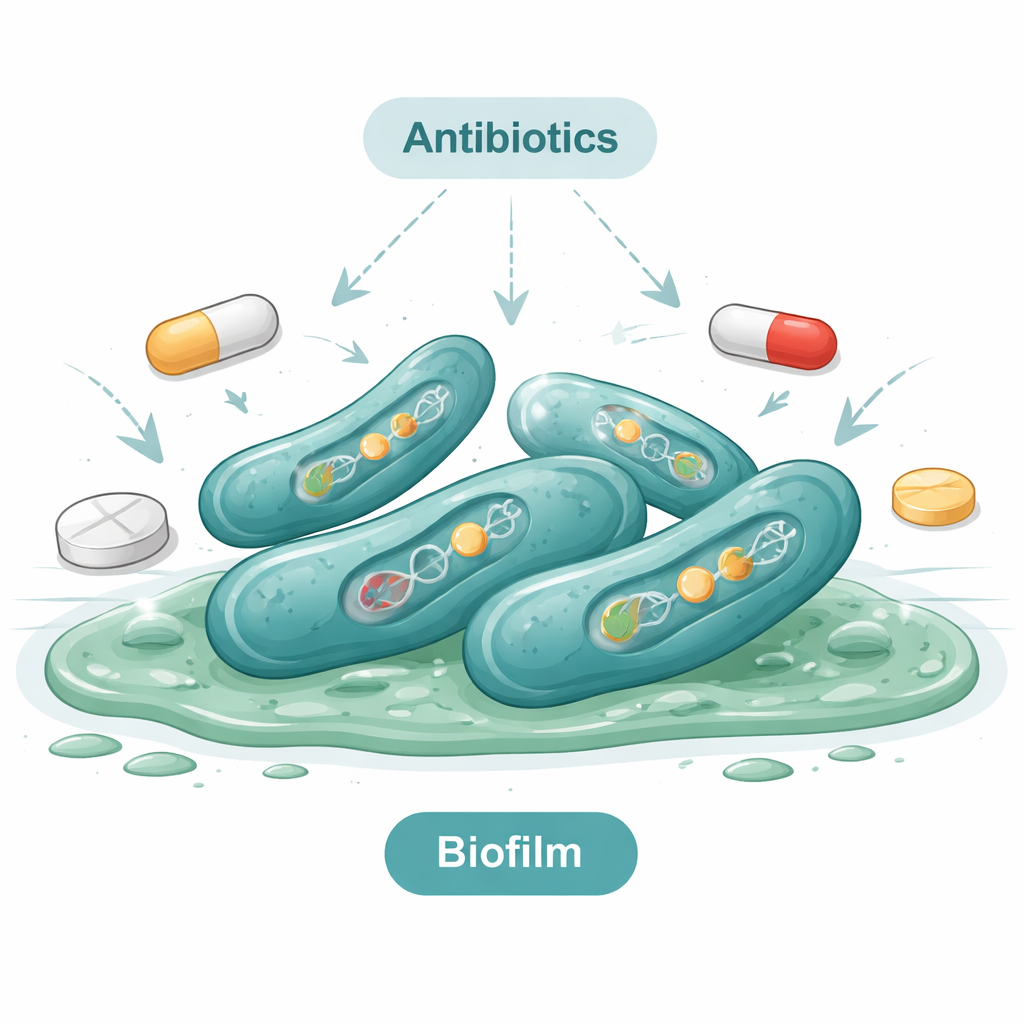
Encontrar o germe é apenas parte da história; seu comportamento importa tanto quanto. A equipe testou cada isolado bacteriano com métodos laboratoriais padrão para ver se podia formar uma camada protetora viscosa chamada biofilme. Cerca de um terço dos isolados o fez, com alguns formando camadas fortes e espessas. Biofilmes tornam as bactérias muito mais difíceis de eliminar porque protegem as células de agentes de limpeza e antibióticos. Testes genéticos nas cepas formadoras de biofilme mostraram que carregavam múltiplos genes de “virulência”, que codificam proteínas que danificam tecidos do hospedeiro ou ajudam as bactérias a se aderirem a superfícies e a escapar do sistema imune. Em termos simples, muitas das cepas encontradas não estavam apenas presentes — estavam bem equipadas para causar doença.
Antibióticos que falham — e alguns que ainda funcionam
O estudo então fez uma pergunta urgente: quais antibióticos ainda funcionam contra essas cepas? Quando os pesquisadores expuseram 50 isolados a 16 medicamentos diferentes, descobriram que muitos antibióticos comuns eram quase inúteis. Todos os isolados foram resistentes à amoxicilina, e quase todos resistiram à eritromicina e a vários outros fármacos mais antigos. A maioria também permaneceu indiferente à colistina, um fármaco frequentemente reservado como último recurso. Em um ponto mais positivo, um punhado de antibióticos — incluindo imipenem e alguns fármacos relacionados — ainda manteve atividade contra muitos isolados. Mesmo assim, mais de quatro em cada cinco cepas eram resistentes a vários tipos de drogas ao mesmo tempo, uma situação conhecida como resistência a múltiplas drogas. Testes genéticos confirmaram isso: as bactérias carregavam genes de resistência que as ajudam a inativar antibióticos ou a bombeá-los para fora de suas células.
Ligando alimentos, água e infecções humanas
Para investigar o grau de relação entre as cepas nas diferentes fontes, a equipe usou um método de “impressão digital” do DNA chamado ERIC‑PCR em um subconjunto de isolados clínicos. Essa técnica agrupa bactérias com base em padrões repetidos em seus genomas. A análise dividiu as cepas em agrupamentos que continham amostras tanto de pessoas quanto de alimentos, como peixes, leite, frango e carne moída. Esse padrão sugere que alimentos e água podem atuar como degraus, permitindo que cepas semelhantes de P. aeruginosa se movam entre o ambiente e pacientes humanos. Em termos práticos, a bactéria detectada em um pedaço de peixe cru no mercado pode estar intimamente relacionada àquela que causa uma infecção de ferida em um hospital próximo.
O que isso significa para a saúde cotidiana
Para o público em geral, a mensagem é direta: um germe ambiental comum está chegando da água e de alimentos de origem animal até as pessoas, e muitas de suas cepas estão armadas com genes que as tornam resistentes, persistentes e prejudiciais. Porque tantos isolados são resistentes a vários antibióticos, tratar essas infecções se torna mais complicado, caro e arriscado. Os autores defendem que melhor higiene na produção e manuseio de alimentos, sistemas de água mais seguros e uso mais criterioso de antibióticos em humanos e animais são essenciais para desacelerar a disseminação dessas cepas resistentes. Eles também pedem vigilância contínua e estudos genéticos mais detalhados para mapear como P. aeruginosa circula pela cadeia alimentar e chega aos hospitais, de modo que futuros surtos possam ser melhor previstos e prevenidos.
Citação: Mousa, W.S., Abdeen, E.E., El-Gendy, H.F. et al. Prevalence and genotyping of Pseudomonas aeruginosa from food and human sources. Sci Rep 16, 7179 (2026). https://doi.org/10.1038/s41598-026-37559-y
Palavras-chave: Pseudomonas aeruginosa, bactérias transmitidas por alimentos, resistência a antibióticos, biofilme, contaminação da água