Clear Sky Science · pt
Desenvolvimento e validação de um novo nomograma para prever metástase em linfonodos axilares em pacientes com câncer de mama no Egito
Por que isso importa para as pacientes
Para muitas mulheres com câncer de mama, o maior medo após o diagnóstico não é apenas a própria doença, mas também os efeitos colaterais a longo prazo do tratamento. Um dos procedimentos mais gravosos é a cirurgia para remoção de linfonodos da axila, que pode impedir a disseminação do câncer, mas costuma causar inchaço no braço, dor e limitação de movimento. Este estudo investiga se uma ferramenta simples de predição poderia ajudar médicos no Egito a julgar melhor quem realmente precisa dessa cirurgia agressiva — e quem poderia evitá-la com segurança.
O problema da cirurgia “tamanho único”
Tradicionalmente, os cirurgiões removiam muitos linfonodos da axila (procedimento chamado esvaziamento axilar) para verificar se o câncer de mama havia se espalhado. Embora eficaz no controle da doença, essa operação é altamente invasiva e pode deixar as pacientes com infecções, inchaço crônico do braço (linfedema) e problemas no ombro que duram a vida toda. Um procedimento mais recente, a biópsia do linfonodo sentinela, remove menos linfonodos, mas ainda é uma cirurgia e nem sempre está disponível em contextos com recursos limitados. Ao mesmo tempo, o rastreamento moderno faz com que muitas mulheres sejam diagnosticadas mais cedo, e mais de três quartos dos linfonodos removidos em alguns pacientes acabam não apresentando câncer — evidência de que muitas mulheres podem estar recebendo tratamento em excesso.
Um amplo estudo egípcio em busca de uma abordagem mais inteligente
Para enfrentar essa questão, pesquisadores de um grande centro de câncer em Alexandria, no Egito, revisaram os prontuários de 1.246 mulheres tratadas por câncer de mama invasivo entre 2018 e 2024. Todas apresentavam doença de estágio inicial a localmente avançado (estágios I–III) e foram submetidas a esvaziamento axilar completo ou biópsia do linfonodo sentinela, de modo que o status dos linfonodos foi conhecido com certeza. A equipe coletou informações detalhadas que normalmente estariam disponíveis ao redor do momento da cirurgia: idade da paciente, tamanho e posição do tumor na mama, características microscópicas, status hormonal e de HER2, e achados de imagem em mamografia e ultrassonografia. Em seguida, usaram métodos estatísticos para buscar combinações de fatores que melhor predissem se o câncer havia se espalhado para os linfonodos axilares.
Construindo uma “folha de pontuação” de risco para disseminação linfonodal
Dessa análise, cinco características emergiram como os indícios independentes mais fortes de envolvimento dos linfonodos: a localização do tumor na mama (especialmente na cauda axilar ou regiões externas), seu tamanho, o subtipo biológico do tumor, a presença de células tumorais em pequenos vasos sanguíneos ou linfáticos, e se a ultrassonografia da axila mostra linfonodos com aspecto suspeito. Os pesquisadores transformaram esses fatores em uma ficha visual de pontuação, chamada nomograma. Cada fator soma um certo número de pontos; ao somá-los obtém-se a estimativa individual da chance de os linfonodos axilares conterem câncer. Quando testado contra os desfechos reais dos pacientes, o modelo principal se mostrou altamente preciso, separando corretamente mulheres com e sem disseminação nodal em mais de 9 em cada 10 casos — um nível de desempenho que superou a ultrassonografia isolada e muitas ferramentas publicadas anteriormente.
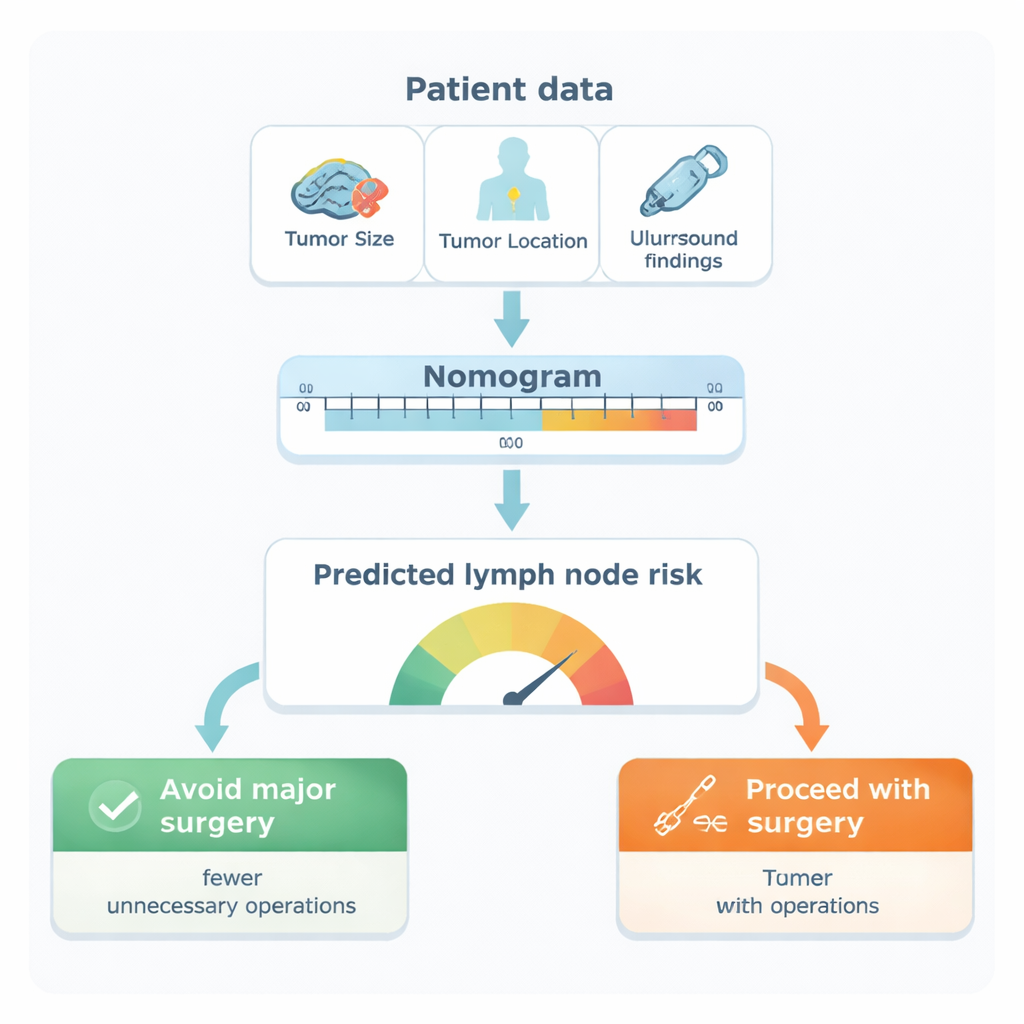
Dos números às decisões na sala de cirurgia
A equipe então investigou como essa ficha de pontuação poderia alterar o cuidado na prática. Usando um método chamado análise de curva de decisão, exploraram diferentes “limiares de risco” para a escolha da cirurgia. Em um limiar de risco de 20%, o modelo identificaria a maioria das mulheres que realmente tinham metástase em linfonodos (cerca de 94% de sensibilidade), ao mesmo tempo em que pouparia muitas mulheres sem disseminação de esvaziamentos desnecessários. Em termos práticos, mulheres com risco previsto abaixo de 20% teriam apenas cerca de 1 em 8 de chance de doença nodal oculta. Segundo a análise, usar o nomograma nesse limiar poderia evitar aproximadamente 11 esvaziamentos axilares desnecessários para cada 100 mulheres avaliadas, sem aumentar de forma significativa o risco de deixar de detectar doença grave.
O que isso significa para pacientes e sistemas de saúde
Para as pacientes, a mensagem do estudo é promissora: no futuro, um conjunto breve de achados clínicos e de imagem poderia ser combinado em uma simples pontuação de risco para orientar uma cirurgia mais personalizada. Mulheres com risco previsto muito baixo de disseminação linfonodal poderiam evitar grandes operações axilares — e suas complicações a longo prazo — especialmente em hospitais onde técnicas mais avançadas são escassas. Aqueles com risco mais alto poderiam ainda receber estadiamento e tratamento completos. Embora a ferramenta precise ser testada em outros hospitais e países antes de ser amplamente adotada, ela representa um passo prático rumo a um cuidado do câncer de mama mais personalizado e menos lesivo no Egito e em ambientes com recursos limitados semelhantes.
Citação: Ismail, H.M., Arafa, M.A., Elsaid, A.A.A. et al. Development and validation of a novel nomogram predicting axillary lymph node metastasis among breast cancer patients in Egypt. Sci Rep 16, 7187 (2026). https://doi.org/10.1038/s41598-026-37354-9
Palavras-chave: cirurgia do câncer de mama, metástase em linfonodos, nomograma de predição, manejo axilar, oncologia no Egito