Clear Sky Science · pt
Custo da doença por Mycoplasma genitalium na Austrália: uma abordagem baseada em incidência incorporando terapia guiada por resistência
Por que essa infecção oculta importa
A maioria das pessoas nunca ouviu falar de Mycoplasma genitalium, uma bactéria minúscula que se transmite por via sexual e frequentemente não causa sintomas. Ainda assim, ela pode inflamar silenciosamente o trato reprodutivo, contribuir para doença inflamatória pélvica em mulheres e está se tornando mais difícil de tratar devido ao aumento da resistência a antibióticos. Este estudo faz uma pergunta simples, porém importante, para a Austrália: quando alguém é diagnosticado com essa infecção, qual abordagem de tratamento não apenas funciona melhor, mas também custa menos ao sistema de saúde?
Um germe silencioso com impacto crescente
Mycoplasma genitalium é uma infecção sexualmente transmissível que pode infectar a uretra, o colo do útero e, às vezes, o reto. Como as pessoas frequentemente não se sentem doentes, muitas infecções não são detectadas. Ao contrário de algumas outras infecções sexualmente transmissíveis, ela não é rotineiramente notificada aos sistemas nacionais de vigilância, portanto o número real de infecções na Austrália é incerto. Sabe-se, porém, que a bactéria está associada a condições dolorosas, como uretrite em homens, e cervicite, doença inflamatória pélvica e possivelmente dor pélvica crônica em mulheres. Essas complicações podem exigir consultas clínicas, antibióticos e às vezes internações hospitalares, tudo isso com um custo financeiro além do impacto pessoal.
Resistência a antibióticos muda o jogo
Durante anos, os médicos costumavam usar uma dose única do antibiótico azitromicina para tratar Mycoplasma genitalium. Com o tempo, no entanto, o germe se adaptou. Na Austrália e em grande parte da região do Pacífico Ocidental, mais da metade das infecções agora carrega alterações genéticas que as tornam resistentes à azitromicina e a fármacos relacionados. Como resultado, as pessoas têm mais probabilidade de permanecer infectadas após o tratamento padrão, precisar de consultas extras e antibióticos mais potentes, e podem continuar a transmitir a infecção a outras pessoas. Essa tendência força clínicos e planejadores de saúde a avaliar os benefícios de estratégias de tratamento mais novas e personalizadas em relação aos seus custos iniciais adicionais.
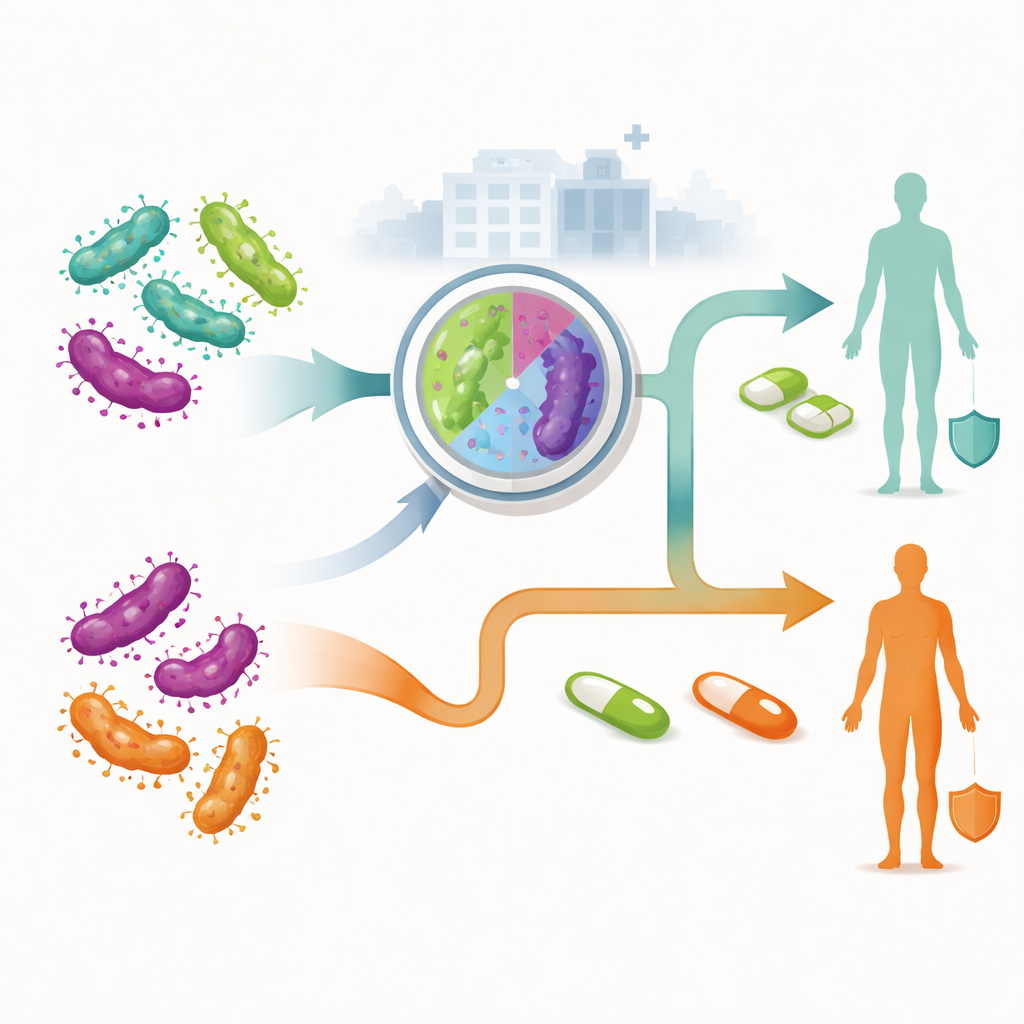
Dois caminhos de atendimento: tentativa às cegas versus tratamento guiado
Os pesquisadores compararam duas estratégias amplas para manejar infecções recém-diagnosticadas em adultos atendidos por serviços australianos. Na abordagem tradicional, não guiada, todos recebem o mesmo primeiro esquema antibiótico sem saber se sua cepa é resistente. Apenas se o tratamento falhar é que se avança para medicamentos de segunda ou terceira linha. Na abordagem guiada pela resistência, um teste laboratorial no momento do diagnóstico verifica se o germe provavelmente é resistente aos antibióticos macrolídeos. Pessoas com infecções suscetíveis iniciam uma combinação de fármacos, enquanto aquelas com infecções resistentes começam um regime diferente que evita medicamentos ineficazes. A equipe usou um modelo de árvore de decisão para mapear cada rota possível que um paciente poderia seguir, incluindo se aceita o tratamento, retorna para verificação de cura, precisa de terapia adicional ou — entre mulheres — desenvolve doença inflamatória pélvica e dor pélvica crônica.
Contando os dólares por trás de cada decisão
Para estimar o custo de uma única infecção desde o diagnóstico até a recuperação, o estudo somou as despesas médicas diretas: consultas clínicas, testes laboratoriais, custo de medicamentos e cuidados hospitalares para complicações. Os preços foram baseados nas tabelas de tarifas do governo australiano, dados de custo hospitalar e preços de mercado em 2025. O modelo foi executado separadamente para três grupos: mulheres não grávidas, homens que fazem sexo com homens e homens que fazem sexo com mulheres, porque suas taxas de resistência e sucesso do tratamento diferem. Os pesquisadores também testaram a sensibilidade dos resultados a incertezas, como quão comum é a resistência, a probabilidade de retorno para acompanhamento e a frequência das complicações.
Menos complicações e contas mais baixas
Em todos os três grupos, o atendimento guiado pela resistência mostrou-se, no conjunto, mais barato, embora alguns de seus medicamentos custem mais por receita. Para as mulheres, o custo total esperado por infecção foi cerca de 34 dólares australianos menor com a terapia guiada do que com a abordagem tradicional. Homens que fazem sexo com homens tiveram uma economia de aproximadamente 39 dólares por pessoa, e homens que fazem sexo com mulheres cerca de 23 dólares. O tratamento guiado produziu taxas de cura mais altas na primeira tentativa, resultando em menos retornos, menos cursos de antibióticos e — entre mulheres — menos casos de doença inflamatória pélvica e dor pélvica crônica. Testes de sensibilidade mostraram que, embora certos fatores, como o preço dos medicamentos de primeira linha e a prevalência da resistência, influenciem a magnitude das economias, eles não alteraram o resultado principal: a terapia guiada permaneceu como a opção menos dispendiosa.
O que isso significa para pacientes e serviços de saúde
Em termos simples, testar Mycoplasma genitalium quanto à resistência antes de escolher antibióticos ajuda os médicos a combinar o fármaco certo ao paciente certo, eliminando infecções com mais confiabilidade e, a longo prazo, economizando dinheiro para o sistema de saúde. Em um mundo onde a resistência a antibióticos aumenta constantemente, essa abordagem também ajuda a desacelerar a propagação de cepas difíceis de tratar ao evitar medicamentos que já não funcionam. Para os pacientes, isso se traduz em menos consultas, episódios de doença mais curtos e menor risco de complicações graves — benefícios que vão além do demonstrativo de custos.
Citação: Cheng, Q., Watts, C., Al Adawiyah, R. et al. Cost of illness of Mycoplasma genitalium in Australia: an incidence-based approach incorporating resistance-guided therapy. Sci Rep 16, 8034 (2026). https://doi.org/10.1038/s41598-026-36992-3
Palavras-chave: Mycoplasma genitalium, resistência a antibióticos, infecção sexualmente transmissível, custos de saúde, terapia guiada por resistência