Clear Sky Science · pt
Alterações volumétricas e funcionais do pâncreas remanescente após diferentes tipos de pancreatectomia: Explorando o potencial regenerativo
Por que cirurgiões e pacientes se importam com um pâncreas “remanescente”
Quando parte do pâncreas é removida cirurgicamente — para tratar câncer, cistos ou inflamação grave — os pacientes frequentemente se perguntam o que acontece com o segmento que permanece. Ele regenera, encolhe ou se adapta de alguma forma? E, o mais importante, como isso afeta o risco de desenvolver diabetes no futuro? Este estudo acompanhou pessoas por dois anos após duas operações pancreáticas comuns para avaliar como o pâncreas remanescente mudou em volume e quão bem continuou a produzir insulina, o hormônio que mantém a glicemia sob controle.
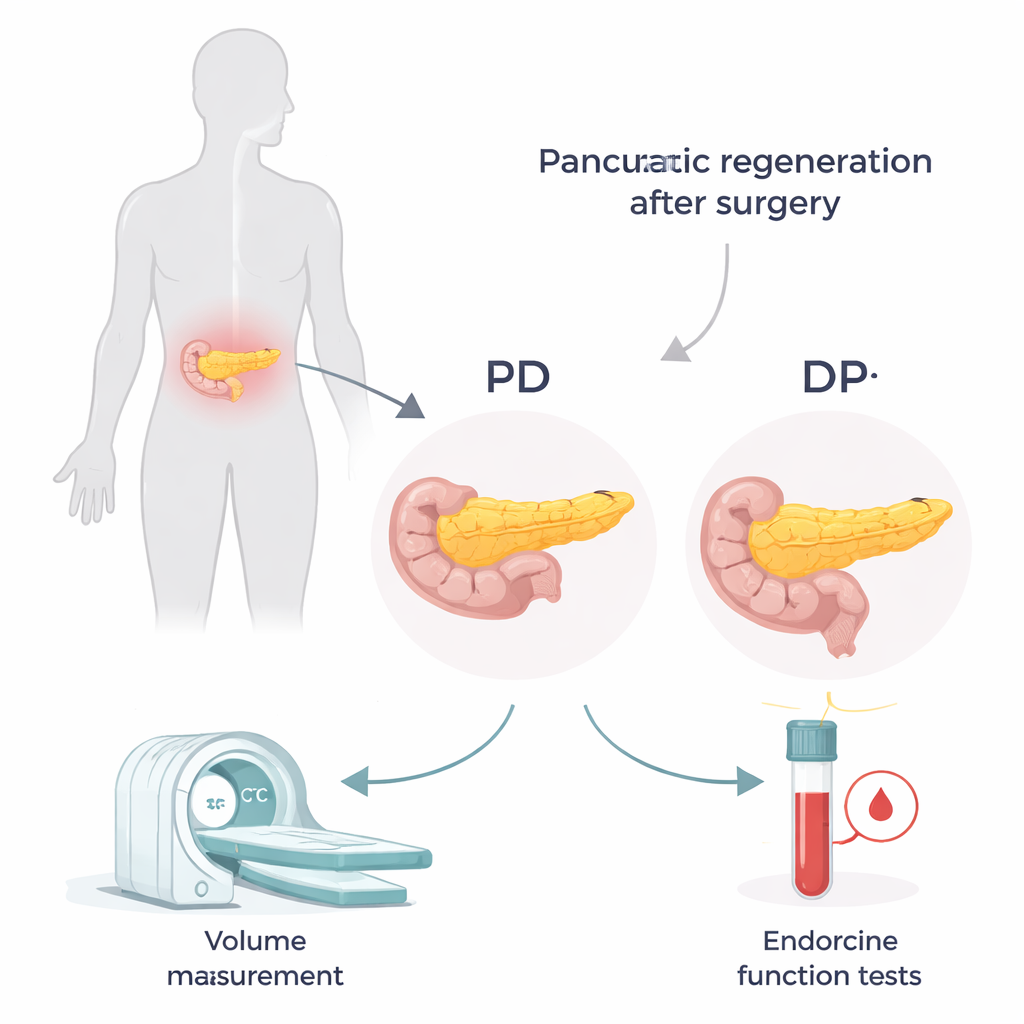
DuAS operações diferentes, dois remanescentes diferentes
O pâncreas fica profundo no abdome e se estende da direita para a esquerda. Os cirurgiões escolhem entre duas operações principais dependendo de onde a doença está localizada. Na pancreaticoduodenectomia (PD, frequentemente chamada de procedimento de Whipple), a porção direita — a “cabeça” — é removida, deixando o “corpo e cauda” centrais e esquerdos. Na pancreatectomia distal (DP), a porção esquerda — a “cauda” — é retirada, deixando principalmente a cabeça. A cabeça e a cauda não são idênticas: a cauda é mais rica nos pequenos aglomerados de células que produzem insulina. Isso significa que perder a cauda pode ter um impacto maior no controle do açúcar no sangue, mesmo que a quantidade total de pâncreas removida pareça similar.
Medindo tamanho e potência hormonal ao longo do tempo
Para acompanhar como o pâncreas se adaptou após a cirurgia, os pesquisadores revisaram prontuários de 135 pacientes tratados em um único hospital entre 2009 e 2017. Eles usaram tomografias computadorizadas com contraste para medir o volume do pâncreas inteiro antes da cirurgia e da porção remanescente aos 3 meses, 1 ano e 2 anos após o procedimento. Nas mesmas visitas, foram realizados exames de sangue relacionados ao metabolismo da glicose, incluindo peptídeo C — um marcador de quanto insulina o corpo está produzindo. Ao combinar o peptídeo C com os níveis de glicose em um índice simples, conseguiram estimar quão eficientemente o tecido pancreático remanescente estava funcionando.
Quando maior não significa melhor
As duas cirurgias produziram padrões de crescimento e atrofia marcadamente diferentes. Após a pancreatectomia distal, a região remanescente da cabeça frequentemente aumentou de tamanho ao longo do tempo: em média, seu volume subiu para cerca de 110% do tamanho pós-operatório imediato aos dois anos, e quase três quartos desses pacientes apresentaram hipertrofia clara, ou aumento. Após a pancreaticoduodenectomia, ocorreu o oposto: o corpo e a cauda remanescentes gradualmente reduziram-se para cerca de dois terços do tamanho inicial, e o verdadeiro aumento foi raro. A dilatação do ducto pancreático principal — um sinal de que a via de drenagem pode estar estreitada — esteve associada a maior atrofia nos pacientes submetidos à PD. Ainda assim, apesar de preservarem mais tecido no total, os pacientes de DP tiveram pior desempenho metabólico: cerca de um terço dos pacientes previamente não diabéticos desenvolveram diabetes novo, e nenhum dos que já tinham diabetes entrou em remissão.
A força oculta das células produtoras de insulina remanescentes
Uma análise mais detalhada da produção hormonal revelou por que o tamanho por si só não contava toda a história. Em ambos os grupos, a produção de insulina caiu aos três meses, mas então se recuperou parcialmente. Quando os pesquisadores ajustaram a produção de insulina pelo quanto de pâncreas restou, observaram que o pâncreas após PD tornou-se surpreendentemente eficiente: cada unidade de tecido produziu mais insulina ao longo do tempo. Em contraste, pacientes que perderam a cauda rica em ilhotas na DP tenderam a ter uma recuperação endócrina mais fraca, mesmo que o pâncreas remanescente fosse mais volumoso e às vezes até aumentado. Isso corrobora estudos anatômicos que mostram que a cauda contém aproximadamente o dobro de células produtoras de insulina em relação à cabeça, e sugere que as células sobreviventes podem “trabalhar mais” para compensar quando necessário.
Implicações para cirurgia e saúde a longo prazo
Para pacientes e cirurgiões, estes achados destacam que o que importa não é apenas quanto pâncreas é preservado, mas qual parte. Remover a cauda distal, rica em ilhotas, acarreta maior risco de diabetes do que remover a cabeça, mesmo quando mais tecido total é poupado. O estreitamento do ducto pancreático após um procedimento de Whipple pode prejudicar ainda mais o remanescente ao causar fibrose e atrofia. Os autores concluem que operações para tumores benignos ou de baixo risco devem ser planejadas para preservar o máximo possível de células produtoras de insulina — às vezes favorecendo procedimentos que poupam a cauda — para que os pacientes tenham a melhor chance de manter uma glicemia saudável nos anos após a cirurgia.
Citação: Lu, WH., Tsai, HM., Liao, TK. et al. Volume and functional changes of remnant pancreas after different types of pancreatectomy: Exploring the regenerative potential. Sci Rep 16, 6947 (2026). https://doi.org/10.1038/s41598-026-36886-4
Palavras-chave: pancreatectomia, regeneração pancreática, diabetes pancreatogênica, função endócrina, pancreaticoduodenectomia vs pancreatectomia distal