Clear Sky Science · pt
Benefício e risco associados à administração de inibidor do receptor de interleucina‑6 durante COVID‑19 grave: um estudo multicêntrico retrospectivo
Por que isso importa para pacientes e familiares
Durante a pandemia de COVID-19, os médicos precisaram com urgência de tratamentos para ajudar os pacientes mais graves a sobreviver, especialmente aqueles com dificuldade para respirar. Uma opção promissora foi uma classe de medicamentos que bloqueia a interleucina‑6 (IL‑6), um mensageiro potente da inflamação no corpo. Essas drogas, como tocilizumabe e sarilumabe, podem acalmar uma resposta imune exagerada — mas também podem enfraquecer as defesas do organismo contra germes. Este estudo faz uma pergunta simples, porém crucial: quando usadas em hospitais reais durante casos graves de COVID‑19, essas drogas ajudam mais do que prejudicam?
Como o estudo foi organizado
Pesquisadores em Paris revisaram prontuários médicos de 2.587 adultos hospitalizados com COVID‑19 grave ou crítica entre março de 2020 e dezembro de 2021. Alguns pacientes ficaram apenas em enfermarias, enquanto outros necessitaram de unidades de terapia intensiva (UTIs) por falência de órgãos ou necessidade de ventilação mecânica. Dentro desses grupos, uma minoria — 224 pessoas, cerca de 9% — recebeu pelo menos uma dose de um inibidor do receptor de IL‑6 (IL‑6Ri), principalmente tocilizumabe e, menos frequentemente, sarilumabe. A equipe comparou pacientes que receberam e não receberam esses medicamentos, com foco em efeitos adversos graves, como infecções nosocomiais, sangramentos no trato digestivo e problemas hematológicos como plaquetas ou leucócitos baixos.
O que aconteceu com pacientes em enfermarias
Entre os 1.603 pacientes internados em enfermarias, os tratados com IL‑6Ri tendiam a estar mais graves: eles mais frequentemente precisaram de oxigênio em alto fluxo, permaneceram mais tempo no hospital e receberam com maior frequência outros tratamentos, como corticosteroides e anticoagulantes. Nesse grupo, o risco de morte hospitalar foi maior entre os que receberam IL‑6Ri (cerca de 19%) em comparação com os que não receberam (cerca de 10%). Ao mesmo tempo, o tempo de internação foi maior — em média 10 dias contra 7 dias. Embora essas diferenças possam refletir em parte que os médicos reservaram IL‑6Ri para os pacientes mais frágeis, elas levantam preocupações de que as drogas podem não estar claramente melhorando os desfechos fora da UTI.
O que ocorreu na terapia intensiva
Nos 984 pacientes que necessitaram de cuidados na UTI, os padrões de tratamento foram um pouco diferentes. Aqui, 133 pacientes receberam um IL‑6Ri. Tanto os pacientes da UTI tratados quanto os não tratados exigiram altas taxas de suporte avançado, como ventilação mecânica, posicionamento em prona e, às vezes, oxigenação por membrana extracorpórea (ECMO), uma forma de bypass pulmão‑coração. Nesse grupo mais grave, as taxas de óbito hospitalar foram semelhantes entre quem recebeu ou não IL‑6Ri — cerca de um em cada quatro morreu em cada grupo. Os tempos de permanência na UTI e o tempo total de hospitalização também foram aproximadamente iguais. Em outras palavras, nessa população de UTI do mundo real, bloquear a IL‑6 não melhorou claramente a sobrevida, mas também não a piorou.
O risco chave: mais infecções
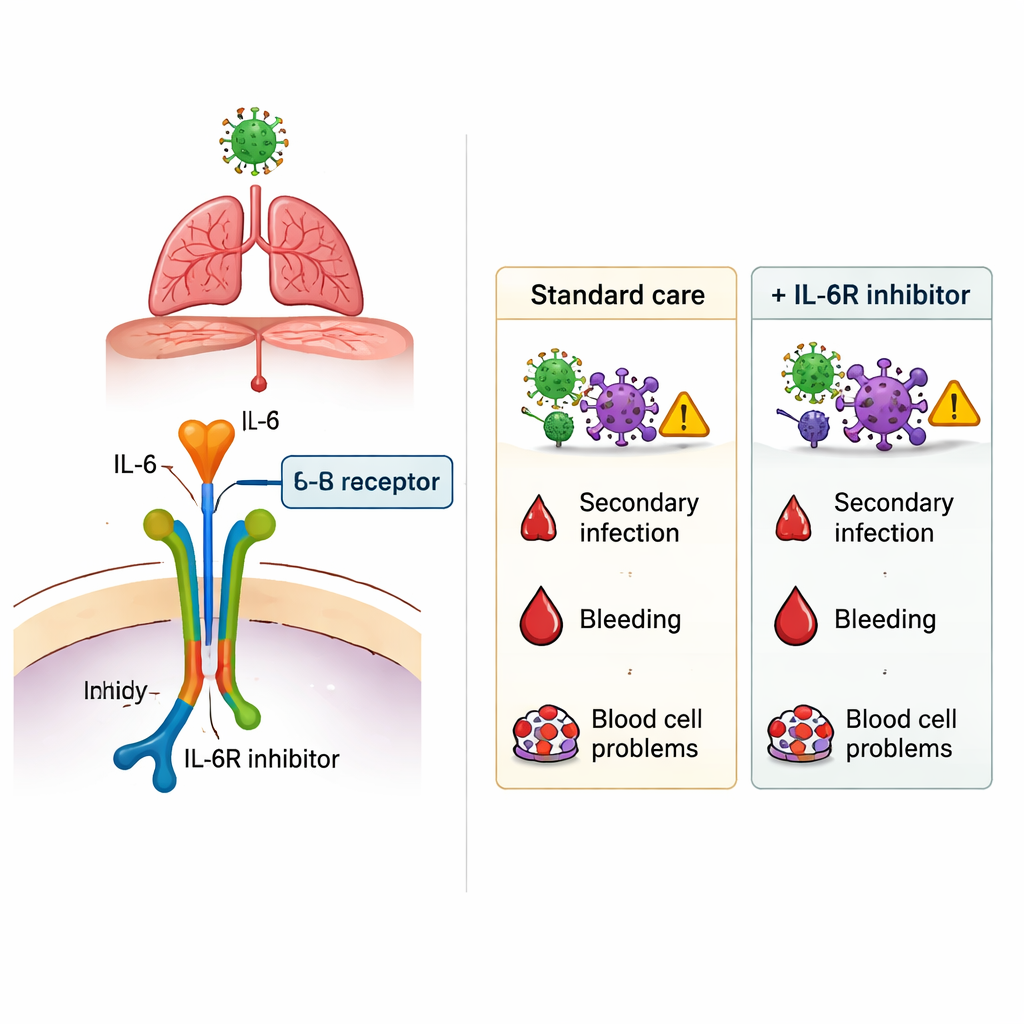
A descoberta mais marcante emergiu quando os pesquisadores analisaram novas infecções surgidas durante a internação, como pneumonia associada ao ventilador, infecções do trato urinário, infecções sanguíneas e outras doenças adquiridas no hospital. Em toda a população, pacientes que receberam um IL‑6Ri apresentaram mais infecções secundárias do que aqueles que não receberam. Após ajuste cuidadoso por idade, peso, comorbidades e gravidade da doença, o uso de IL‑6Ri permaneceu associado a maior risco de infecção — aproximadamente um aumento relativo de 40% a 100%, dependendo do método de análise. Esse risco adicional não se limitou a um único tipo de germe ou local de infecção. Por outro lado, sangramentos graves no estômago ou intestinos e complicações hematológicas ocorreram em taxas semelhantes com ou sem tratamento com IL‑6Ri, sugerindo que esses efeitos adversos temidos não foram nitidamente ampliados pelas drogas neste contexto.
O que isso significa para o futuro
Para leitores não especializados, a conclusão é que drogas como tocilizumabe e sarilumabe podem alterar modestamente o curso da COVID‑19 grave, mas não sem custo. Neste grande estudo francês, o uso delas esteve ligado a maior chance de infecções adquiridas no hospital, enquanto a sobrevida dos pacientes mais graves em UTI não melhorou claramente e pacientes de enfermaria que as receberam morreram com mais frequência. O estudo não prova que os bloqueadores de IL‑6 causaram diretamente esses desfechos — os médicos podem tê‑los escolhido para pacientes já em maior risco — mas reforça a necessidade de decisões cuidadosas, caso a caso. Ao considerar drogas bloqueadoras de IL‑6, os clínicos devem pesar o benefício potencial de diminuir a inflamação perigosa contra a possibilidade real de favorecer novas infecções, especialmente em pacientes vulneráveis.
Citação: Lefèvre, C., Funck-Brentano, T., Cachanado, M. et al. Benefit and risk associated with interleukin-6 receptor inhibitor administration during severe COVID-19: a retrospective multicentric study. Sci Rep 16, 5978 (2026). https://doi.org/10.1038/s41598-026-36864-w
Palavras-chave: COVID-19, inibidor da interleucina-6, tocilizumabe, infecções secundárias, terapia intensiva