Clear Sky Science · pt
A terapia evolutiva pode ser aplicada no câncer de pulmão não pequenas células?
Repensando o tratamento do câncer como um confronto evolutivo
O cuidado do câncer costuma ser retratado como uma batalha direta: administrar os medicamentos mais potentes possíveis e tentar erradicar cada célula cancerígena. No entanto, em tumores rápidos e agressivos como o câncer de pulmão não pequenas células (CPNPC) avançado, essa abordagem de “ataque máximo” frequentemente sai pela culatra. Os tumores encolhem inicialmente, mas quase sempre retornam, agora dominados por células resistentes ao medicamento. Este estudo faz uma pergunta provocadora: e se, em vez de tentar obliterar o tumor, os médicos o tratassem como um ecossistema em evolução e usassem esquemas de dosagem que propositalmente mantenham algumas células sensíveis ao medicamento vivas para controlar as resistentes?
Por que o tratamento padrão em alta dose pode acelerar a resistência
Na prática atual, pacientes com CPNPC metastático e certas alterações genéticas frequentemente recebem comprimidos diários chamados inibidores de tirosina quinase (ITKs), como erlotinibe. Esses medicamentos podem reduzir dramaticamente os tumores no início, mas quase todos os pacientes acabam recaindo porque células cancerígenas resistentes sobrevivem e assumem o controle. Quando os médicos elevam a dose ao máximo tolerável, matam principalmente as células sensíveis que respondem bem ao fármaco. As células resistentes, que conseguem sobreviver mesmo a doses altas, de repente enfrentam menos competição por espaço e nutrientes. O resultado é uma “vitória” evolutiva para as células tumorais mais resistentes, e o tumor retorna, agora muito mais difícil de tratar. 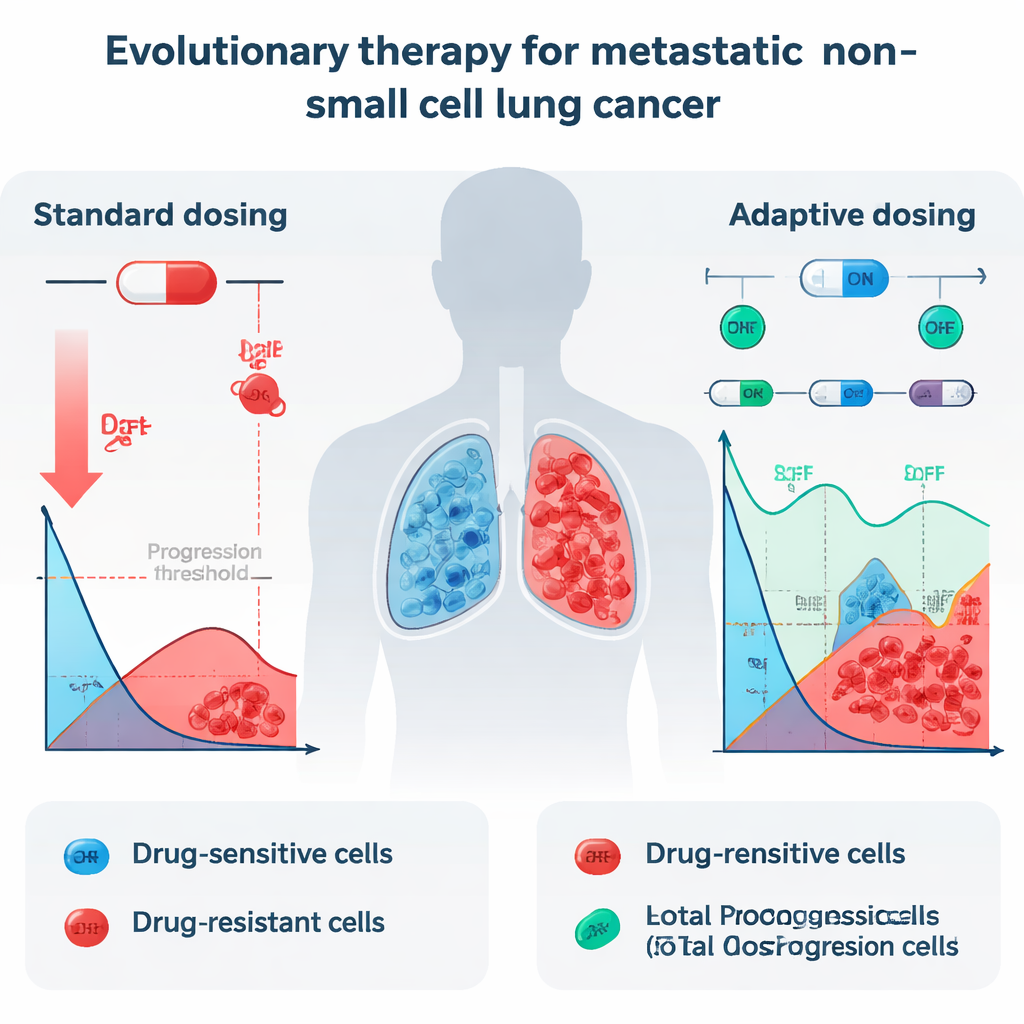
Usando a matemática para testar uma nova estratégia de dosagem em pacientes reais
Os pesquisadores exploraram se uma estratégia diferente, chamada terapia evolutiva, poderia funcionar no CPNPC em estágio IV. A terapia evolutiva não tem como objetivo erradicar o tumor de imediato. Em vez disso, procura controlá‑lo mantendo uma mistura estável de células sensíveis e resistentes, permitindo que as sensíveis “preencham” o espaço e limitem as resistentes. A equipe adotou um protocolo específico de dosagem intermitente (ligado/desligado) que já havia mostrado promessa no câncer de próstata e então perguntou: esse tipo de estratégia seria teoricamente eficaz também para o câncer de pulmão? Para responder, eles analisaram medidas detalhadas do tamanho do tumor de 13 pacientes com CPNPC tratados com erlotinibe em um ensaio clínico, convertendo as imagens em volume tumoral total ao longo do tempo e alimentando esses dados em um conjunto de modelos matemáticos.
Encontrando o modelo que realmente captura a resistência
Os investigadores testaram 26 modelos diferentes de crescimento tumoral, todos dividindo as células cancerígenas em dois grupos: sensíveis ao medicamento e resistentes. Esses modelos diferiam em como descreviam limites de crescimento, como os dois tipos celulares competem entre si, como o medicamento é processado no corpo e como o tratamento mata as células. Muitos modelos mais simples ajustaram razoavelmente bem os dados dos pacientes quando os tumores apenas encolhiam. Mas quando os tumores seguiram um percurso mais realista em “U”—encolhendo com o tratamento e depois crescendo novamente à medida que a resistência surgia—a maioria dos modelos falhou. A melhor correspondência foi um tipo chamado modelo gompertziano que incluiu duas ideias cruciais: primeiro, os tumores não podem crescer sem limite (sentem a superlotação); segundo, células sensíveis e resistentes competem de forma assimétrica, de modo que o sucesso de um tipo depende de quantas células do outro tipo estão presentes.
Simulando terapia adaptativa versus cuidado padrão
Uma vez identificados os modelos com melhor ajuste, a equipe os usou para simular duas estratégias de tratamento para cada paciente: a dose máxima constante habitual e um protocolo adaptativo inspirado em Zhang e colegas. Na abordagem adaptativa, o erlotinibe é administrado até que o tumor encolha para metade do seu tamanho inicial; então o medicamento é suspenso para permitir que as células sensíveis se reganhem; o tratamento é reiniciado quando o tumor volta ao tamanho inicial, e esse ciclo se repete. Em todos os modelos de bom desempenho que incluíam competição entre os tipos celulares, essa estratégia adaptativa retardou consistentemente o tempo até o tumor ultrapassar 110% do seu tamanho original—um marco comum para progressão. No melhor modelo gompertziano com competição, o tempo mediano para progressão aumentou de cerca de 24,8 meses com dosagem padrão para 42,3 meses com o protocolo adaptativo, um ganho de aproximadamente um ano e meio. 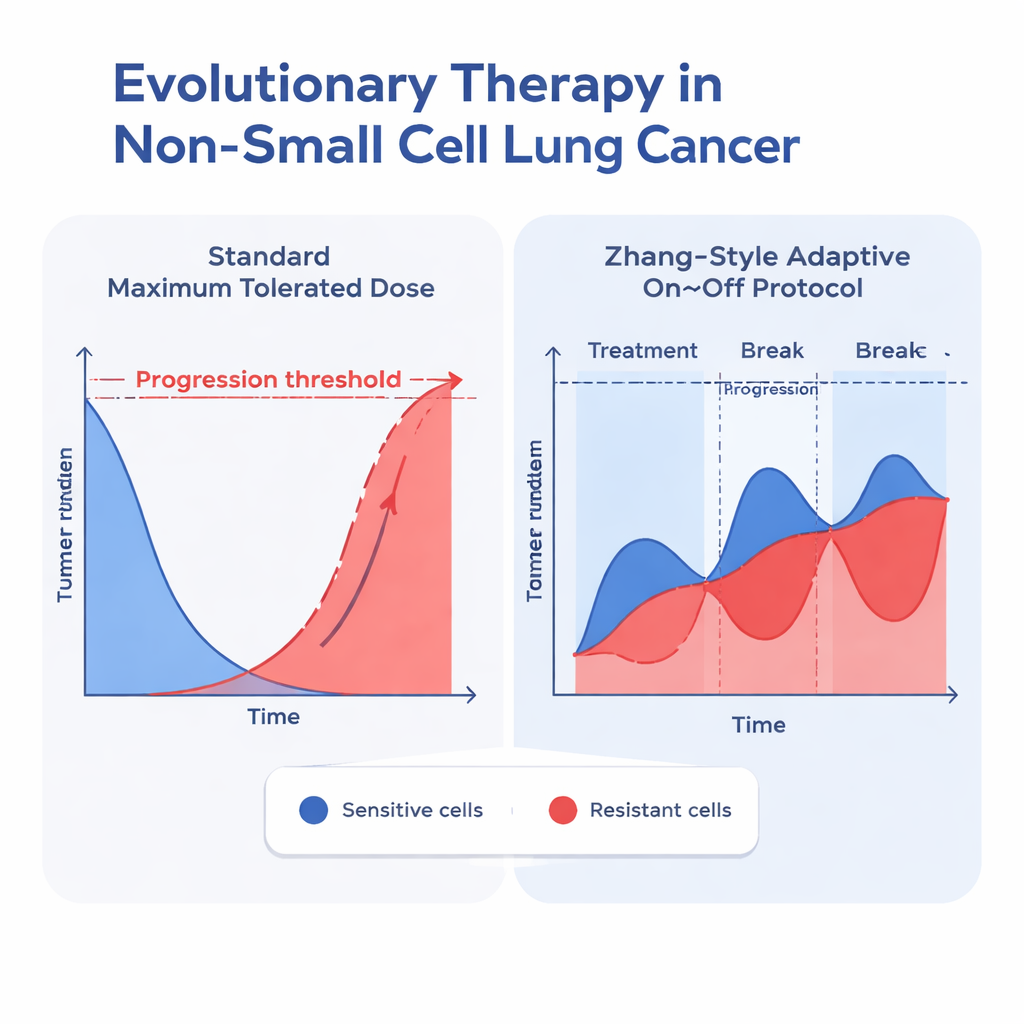
O que isso pode significar para pacientes futuros
Este trabalho ainda não muda como os médicos tratam pacientes com CPNPC hoje, mas oferece uma prova de conceito poderosa. Ao fundamentar seus modelos em dados reais de pacientes e exigir que os modelos reproduzam não apenas o encolhimento inicial, mas também o crescimento por resistência, os autores mostram que a terapia evolutiva é teoricamente viável mesmo em um câncer de crescimento rápido e letal. Seus resultados sugerem que pausas de tratamento cuidadosamente cronometradas podem prolongar o controle da doença, usando as células sensíveis ao medicamento como aliadas em vez de danos colaterais. Transformar essa ideia em prática exigirá mais dados, melhores biomarcadores — como exames de sangue que rastreiem o DNA tumoral — e ensaios clínicos rigorosos. Ainda assim, a mensagem para leitores leigos é clara: às vezes, a maneira mais inteligente de combater o câncer não é atacá‑lo com toda a força possível, mas orientar sua evolução para que ele permaneça um inimigo gerenciável e de progressão mais lenta.
Citação: Jansén-Storbacka, L.R., Honasoge, K.S., Molnárová, E. et al. Can evolutionary therapy be applied in non-small cell lung cancer?. Sci Rep 16, 7442 (2026). https://doi.org/10.1038/s41598-026-36712-x
Palavras-chave: terapia evolutiva, câncer de pulmão não pequenas células, resistência a medicamentos, dose adaptativa, oncologia matemática