Clear Sky Science · pt
Identificação de genes bacterianos-chave e alvos terapêuticos em pacientes hipertensos com diabetes tipo 2 por meio de análise bioinformática
Por que seu intestino importa para a pressão arterial e a glicemia
Pressão alta e diabetes tipo 2 costumam aparecer juntos, aumentando o risco de infartos, derrames e doença renal. Médicos historicamente trataram essas condições separadamente, com foco em medicamentos que atuam no coração, nos vasos sanguíneos ou na insulina. Este estudo faz uma pergunta diferente: será que microrganismos minúsculos que vivem no intestino — e os genes que carregam — podem impulsionar ambos os problemas ao mesmo tempo, e talvez revelar novas opções de tratamento?
O mundo oculto dentro do intestino
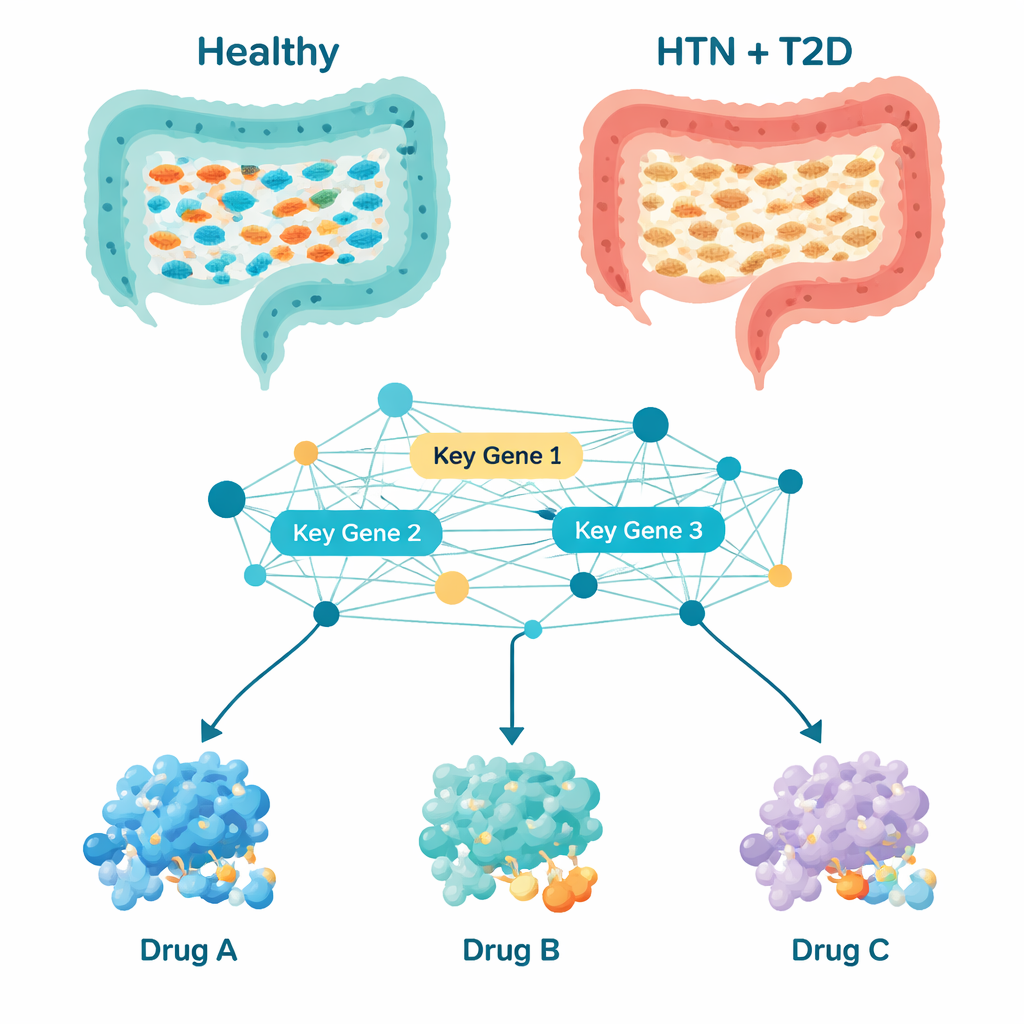
Os pesquisadores analisaram amostras de fezes de 124 adultos, comparando 29 pessoas com hipertensão e diabetes tipo 2 com 95 voluntários saudáveis. Usando sequenciamento genético de marcadores bacterianos, construíram um retrato detalhado de quais micróbios estavam presentes e de quão diversa era a comunidade intestinal de cada pessoa. Indivíduos com ambas as condições apresentaram comunidades bacterianas mais ricas e distribuídas de forma mais uniforme, que se agrupavam separadamente das dos saudáveis, o que indica que seus ecossistemas intestinais estavam claramente reorganizados em vez de apenas levemente perturbados.
Uma mudança microbiana de benéfica para prejudicial
Quando a equipe analisou com mais detalhe quais tipos de bactérias eram mais abundantes, observaram um padrão distinto. Em pessoas saudáveis, bactérias que ajudam a produzir ácidos graxos de cadeia curta — compostos conhecidos por manter a saúde da mucosa intestinal e ajudar a controlar inflamação e metabolismo — eram comuns. Isso incluía grupos como Bacteroides, Prevotella, Roseburia e Akkermansia. Em pessoas com hipertensão e diabetes, muitas dessas bactérias benéficas estavam reduzidas. Ao mesmo tempo, microrganismos ligados em outros estudos à inflamação e ao desequilíbrio metabólico, como Megasphaera, Lactobacillus, Streptococcus e Veillonella, eram mais prevalentes. Dezenove grupos bacterianos diferiam consistentemente entre pacientes e controles saudáveis, sugerindo uma mudança coordenada em direção a um ambiente intestinal que pode favorecer inflamação de baixo grau e estresse metabólico.
Dos micróbios aos “botões de controle” moleculares
Contar micróbios por si só não explica como eles influenciam o corpo, então os cientistas usaram ferramentas computacionais para inferir o que as bactérias intestinais provavelmente estão fazendo. Eles predisseram quais vias metabólicas — cadeias de reações químicas — estavam mais ou menos ativas nos pacientes. De mais de mil vias, 195 destacaram-se como alteradas. Muitas se relacionavam a como as bactérias produzem proteínas, processam energia e lidam com blocos de construção como nucleotídeos e aminoácidos. Ao construir uma rede de como as proteínas bacterianas correspondentes interagem, a equipe identificou dez genes “hub” que ocupavam pontos-chave nessa rede. Esses genes, com nomes como gltB, gyrB, fusA e mdh, atuam como botões de controle para funções bacterianas centrais, como produção de energia, cópia de DNA, síntese proteica e metabolismo de ácidos graxos e nucleotídeos. Como essas atividades estão intimamente ligadas à inflamação, à saúde vascular e ao controle da glicose, alterações nesses genes microbianos podem repercutir no organismo e afetar pressão arterial e glicemia.
Buscando novos usos para medicamentos existentes
Com essa lista de genes bacterianos-controladores, os pesquisadores recorreram à triagem de fármacos por computador. Reuniram 189 medicamentos já estudados para pressão alta, diabetes tipo 2 ou problemas metabólicos relacionados, e usaram docking molecular — essencialmente um quebra-cabeça 3D — para ver quais compostos poderiam se ligar com mais afinco às proteínas produzidas pelos dez genes bacterianos-chave. Três candidatos se destacaram: Naringina e Neohesperidina, compostos de origem vegetal encontrados em frutas cítricas, e Bromocriptina, um medicamento já aprovado para diabetes tipo 2. Simulações detalhadas por 100 bilhõesimos de segundo sugeriram que os complexos envolvendo Neohesperidina e Bromocriptina eram especialmente estáveis, o que indica que esses fármacos podem se ligar e influenciar de forma confiável as proteínas bacterianas-alvo na vida real. Verificações adicionais sobre a semelhança dos compostos com fármacos e sobre como poderiam ser absorvidos, distribuídos e eliminados pelo corpo apontaram a Bromocriptina como a candidata mais prática a curto prazo, embora os três exijam estudos cuidadosos de segurança e posologia.
O que isto significa para cuidados futuros
Em termos simples, este trabalho mapeia uma cadeia de três passos: pessoas com hipertensão e diabetes tipo 2 tendem a ter um microbioma intestinal distinto; esse microbioma carrega um conjunto de genes bacterianos que pode empurrar o metabolismo e os vasos sanguíneos em direções prejudiciais; e alguns medicamentos existentes parecem capazes de visar esses genes bacterianos. O estudo não prova que alterar esses micróbios ou seus genes curará a doença, nem testa tratamentos em pacientes. Mas traça um roteiro para diagnósticos e terapias baseados no microbioma, em que médicos um dia possam modificar bactérias intestinais ou usar fármacos sob medida para aliviar o fardo combinado da pressão alta e do diabetes.
Citação: Rahat, M.T.I., Sumi, M.S.A., Nurejannath, M. et al. Identification of bacterial key genes and therapeutic targets in hypertensive patients with type 2 diabetes through bioinformatics analysis. Sci Rep 16, 6431 (2026). https://doi.org/10.1038/s41598-026-36467-5
Palavras-chave: microbioma intestinal, hipertensão, diabetes tipo 2, genes bacterianos, reutilização de fármacos