Clear Sky Science · pt
Classificação da hipermobilidade da articulação temporomandibular com base na ATM lateral e ressonância magnética contribuindo para um protocolo de tratamento não cirúrgico
Por que a “flexibilidade excessiva” da articulação da mandíbula importa
Muita gente consegue abrir a boca suficientemente para morder um sanduíche alto ou bocejar profundamente sem pensar nisso. Mas, para alguns, a articulação da mandíbula na lateral do rosto – a articulação temporomandibular, ou ATM – desloca‑se demais e com muita facilidade. Isso pode causar estalos dolorosos, a mandíbula ficar presa aberta ou um receio constante de que um bocejo intenso leve a uma ida ao pronto‑socorro. O estudo resumido aqui buscou trazer ordem a esse problema confuso, criando uma forma simples, baseada em imagens, de classificar diferentes tipos de movimento excessivo da mandíbula e associar cada tipo a um plano de tratamento não cirúrgico.
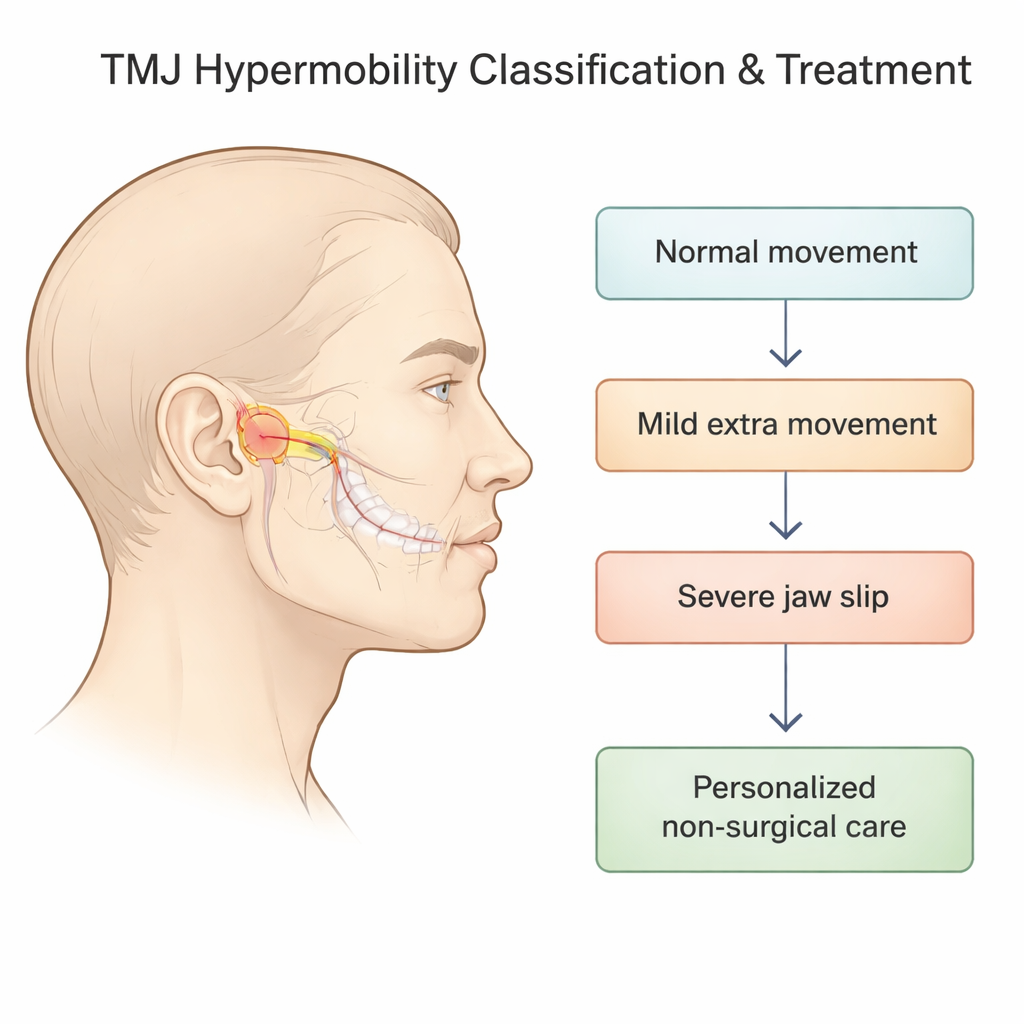
Transformando sintomas dispersos em estágios claros
Os pesquisadores concentraram‑se na “hipermobilidade” da ATM – situações em que a parte móvel da articulação (o côndilo) desliza excessivamente para frente para fora da cavidade e pode arrastar ou perder o disco amortecedor que fica entre os ossos. Sistemas anteriores tentaram descrever isso apenas com radiografias, mas deixavam de fora o que acontecia com o disco e nem sempre refletiam como a mandíbula realmente se sentia e funcionava. Neste projeto, a equipe combinou radiografias laterais da articulação com exames de ressonância magnética, que podem mostrar o disco e os tecidos moles adjacentes em detalhe, para construir uma classificação em cinco estágios que vai desde o movimento normal até a luxação grave que não se corrige sozinha.
Do movimento normal ao “deslizamento” e bloqueio da mandíbula
No novo sistema, o Estágio 0 representa a abertura normal: o osso da mandíbula termina diretamente sob a saliência óssea à frente da orelha, e o disco fica posicionado de forma adequada entre o osso e a cavidade. Os Estágios 1 e 2 descrevem deslizamentos mandibulares “auto‑redutores”, em que o côndilo move‑se à frente da saliência mas ainda pode retornar por conta própria; dentro de cada um desses estágios, o disco pode ser normal, deslocar‑se brevemente para frente e voltar com um estalo, ou permanecer fora de posição. O Estágio 3 abrange eventos mais sérios em que a mandíbula fica presa aberta e não retorna sozinha, enquanto o Estágio 4 captura um padrão em que o disco desloca‑se para trás durante a abertura. Essa visão detalhada é importante porque o emparelhamento exato da posição óssea e do comportamento do disco ajuda a prever sintomas como estalos, dor ou bloqueio, e indica com que intensidade a articulação precisa ser estabilizada.
Testando um plano de tratamento escalonado com agulha
Para ver se essa classificação poderia orientar o cuidado, a equipe acompanhou 144 pacientes com hipermobilidade da ATM. Todos receberam orientação sobre como proteger a articulação – por exemplo, evitar bocejos extremos e esportes de contato. O tratamento principal foi a lavagem do espaço articular com fluido (artrocentese) e, em seguida, a injeção do próprio sangue do paciente ou de uma fração concentrada e rica em fatores de crescimento do sangue chamada fibrina rica em plaquetas injetável (I‑PRF). Essas injeções têm por objetivo estimular uma cicatrização leve e o fortalecimento em torno da cápsula articular, limitando o quanto a mandíbula pode deslizar para frente. Para pacientes cujas superfícies articulares também mostravam desgaste, o I‑PRF foi preferido para apoiar a cicatrização tecidual; outros receberam injeções simples de sangue. Nos estágios em que o disco estava fora de posição, os pacientes também usaram um dispositivo oclusal noturno feito sob medida por um ano, ajustado em espessura para reposicionar suavemente a mandíbula e favorecer uma relação mais saudável entre disco e osso. A imobilização temporária da mandíbula com bandagens, parafusos ou talas por duas semanas ajudou os tecidos injetados a cicatrizarem sem serem excessivamente esticados.
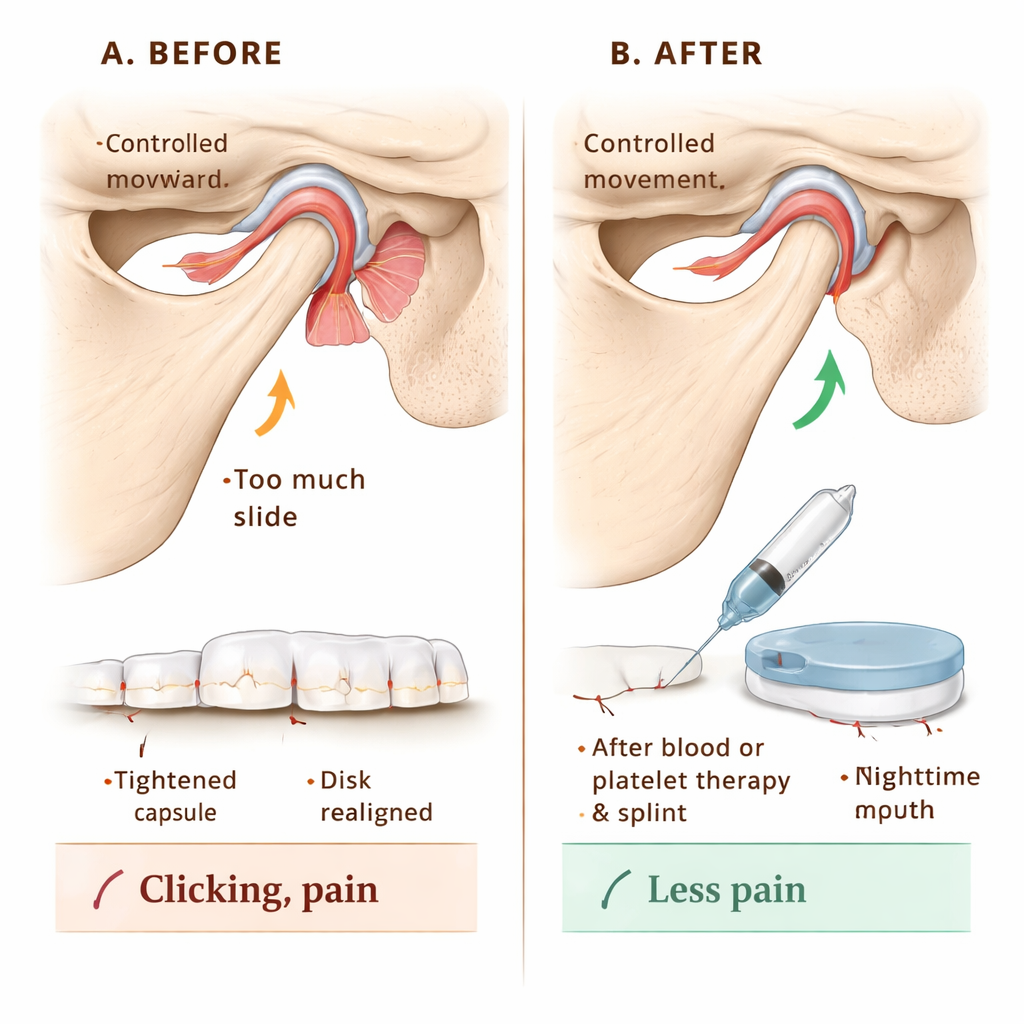
Medindo dor, movimento e ruídos
Ao longo de 12 meses, os pesquisadores acompanharam três desfechos práticos: quão amplamente os pacientes conseguiam abrir a boca voluntariamente, quanto de dor sentiam em uma escala de 0–10 e se havia ruídos articulares como estalos ou estalidos. Antes do tratamento, muitos pacientes conseguiam abrir a boca de forma extremamente ampla – um sinal de movimento excessivo e não de saúde – e relataram escores de dor altos, em torno de 8 em 10, com sons articulares em todos os casos. Após o tratamento, a abertura média reduziu‑se para uma faixa mais normal, os escores de dor caíram para zero em seis meses e mantiveram‑se assim, e os ruídos articulares desapareceram em todos os pacientes já na avaliação do primeiro mês. Tanto as injeções de sangue quanto o I‑PRF funcionaram bem; o sangue sozinho teve desempenho ligeiramente superior ao I‑PRF no controle da abertura excessiva da mandíbula, enquanto o alívio da dor a longo prazo acabou sendo semelhante entre os dois métodos.
O que isso significa para pessoas com problemas na mandíbula
Para pacientes e clínicos, este trabalho oferece um roteiro mais claro. Em vez de tratar toda mandíbula ruidosa ou instável da mesma maneira, os médicos podem usar imagens simples para atribuir um estágio que reflita tanto o quanto o osso da mandíbula se desloca quanto o que o disco amortecedor está fazendo. Esse estágio então aponta para um plano não cirúrgico personalizado que combina educação, imobilização breve, injeções articulares direcionadas e, quando necessário, uma tala cuidadosamente projetada. Os resultados deste estudo sugerem que essa abordagem pode reduzir de forma confiável a dor, silenciar estalos incômodos e conter o movimento excessivo da mandíbula sem recorrer, na maioria dos casos, a cirurgias que alterem o osso.
Citação: Hegab, A.F., Shuman, M., Al Hameed, H.A. et al. Classification of temporomandibular joint hypermobility based on lateral TMJ, and magnetic resonance imaging contributing to a nonsurgical treatment protocol. Sci Rep 16, 6345 (2026). https://doi.org/10.1038/s41598-026-36461-x
Palavras-chave: articulação da mandíbula, hipermobilidade da ATM, RM, tratamento não cirúrgico, injeção de sangue