Clear Sky Science · pt
Características iniciais associadas à mortalidade entre crianças vivendo com HIV ao iniciarem TARV em uma clínica rural de distrito em Moçambique
Por que este estudo importa para a saúde das crianças
O tratamento do HIV transformou uma infecção antes fatal em uma condição controlável para muitos adultos, mas crianças — especialmente em contextos rurais e de baixa renda — ainda morrem em taxas alarmantes. Este estudo, realizado em um hospital distrital rural no sul de Moçambique, acompanhou mais de 1.300 crianças com HIV que iniciaram terapia antirretroviral (TARV) entre 2002 e 2019. Ao investigar quem sobreviveu e quem não sobreviveu, os pesquisadores identificaram quais crianças estão em maior risco e o que pode ser alterado nas clínicas e nos sistemas de saúde para aumentar suas chances de vida.
Vida e morte em uma clínica rural de HIV
No Hospital Carmelo de Chókwè, um centro de referência que atende majoritariamente população rural, 1.341 crianças menores de 15 anos iniciaram tratamento para HIV ao longo de 17 anos. Juntas, contribuíram com mais de 6.700 “anos‑criança” de observação — tempo durante o qual seu progresso, recaídas e desfechos foram registrados em um sistema de prontuário eletrônico. No total, cerca de 14% dessas crianças morreram enquanto estavam em tratamento, o que corresponde a 2,8 mortes para cada 100 anos‑criança, uma taxa semelhante a outros cenários africanos, mas ainda inaceitável. A maioria das crianças começou o atendimento como ambulatory (pacientes ambulatoriais) e nunca havia recebido medicamentos antirretrovirais antes; muitos, porém, já apresentavam sinais de infecção avançada ao chegarem. 
As crianças mais novas enfrentam a subida mais íngreme
A idade emergiu como um dos preditores mais fortes de sobrevida. Crianças com dois anos ou menos no momento do início do tratamento tinham mais do que o dobro do risco de morrer em comparação com aquelas que começaram a terapia no início da adolescência. Crianças pequenas têm sistemas imunológicos menos maduros e são mais vulneráveis a infecções graves e à desnutrição. As conclusões do estudo corroboram um padrão mais amplo observado na África: atrasos no diagnóstico do HIV em lactentes, combinados com acesso limitado à nutrição adequada e a medicamentos profiláticos, criam uma janela perigosa em que até a TARV salvadora pode chegar tarde demais para reverter completamente os danos.
Quando o diagnóstico tardio encontra doença grave
Além da idade, a gravidade da doença no momento do início do tratamento foi crucial. Crianças que começaram a TARV enquanto estavam doentes a ponto de necessitar internação tiveram quase o dobro do risco de morte em comparação com as que estavam bem o suficiente para atendimento ambulatorial. Da mesma forma, aquelas que já se encontravam nos estágios mais avançados da doença por HIV, ou que apresentavam contagens de linfócitos CD4 muito baixas — marcador de um sistema imunológico gravemente comprometido — tinham várias vezes mais probabilidade de morrer. Muitas dessas crianças também lutavam contra a tuberculose (TB). Se precisaram de tratamento contra TB dentro de três meses após iniciar os antirretrovirais, o risco de morte quase dobrou, refletindo tanto o impacto da TB quanto as complicações que podem ocorrer quando um sistema imune em recuperação reage de forma intensa a infecções ocultas.
Nem todos os esquemas terapêuticos são iguais
O tipo de combinação de medicamentos contra o HIV recebida pelas crianças também importou. Esquemas baseados em stavudina (D4T), um medicamento mais antigo hoje amplamente descontinuado, estavam associados a um risco de morte muito maior. Em contraste, combinações que incluíam inibidores de protease — medicamentos mais potentes e modernos — ou zidovudina (ZDV) pareceram proteger as crianças, reduzindo substancialmente o risco de mortalidade em comparação com alguns esquemas à base de tenofovir. Como o estudo abrange muitos anos nos quais as diretrizes nacionais de tratamento mudaram, parte desse padrão reflete melhorias gerais no cuidado ao longo do tempo. Ainda assim, a mensagem é clara: esquemas modernos, mais seguros e mais potentes são parte essencial para manter as crianças vivas, especialmente quando iniciados antes que o HIV tenha devastado seu sistema imune. 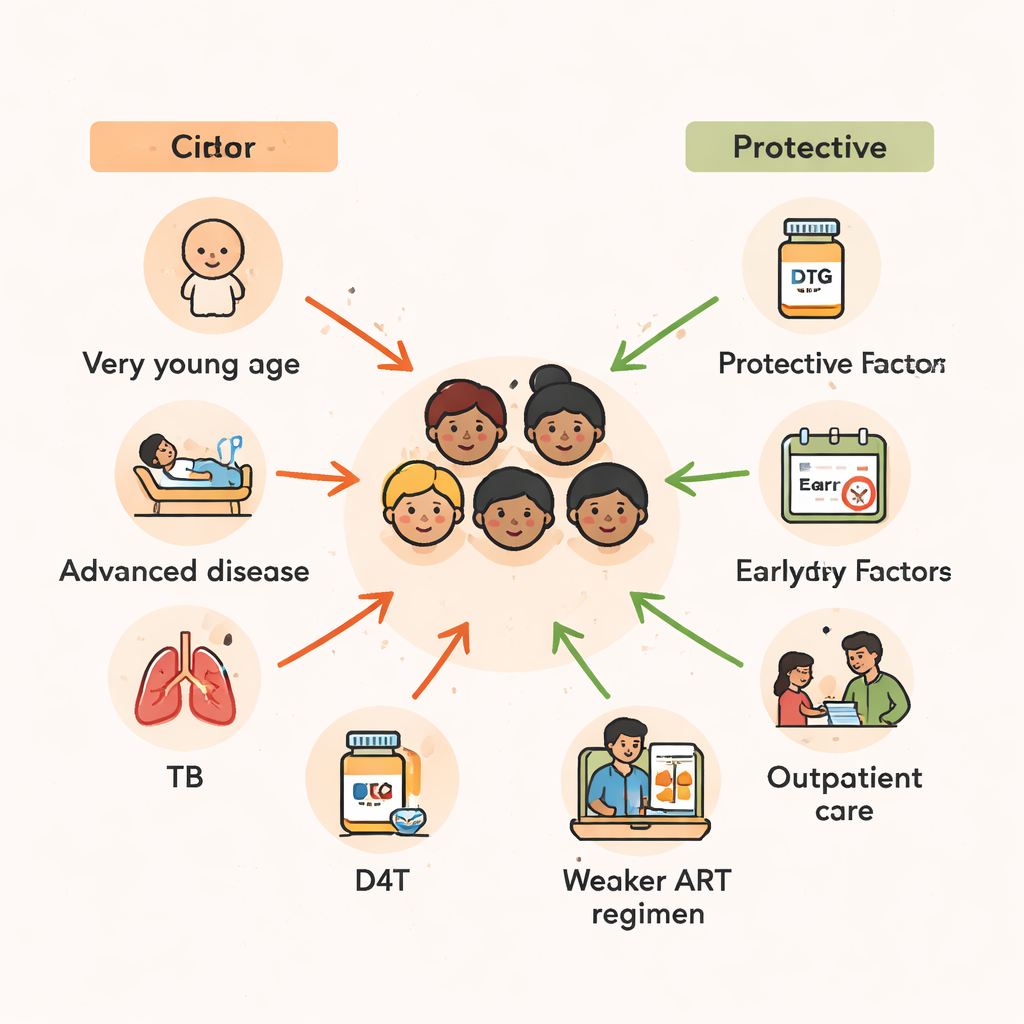
Transformando evidência em melhor cuidado
De forma direta, o estudo mostra que muitas crianças em áreas rurais de Moçambique estão iniciando o tratamento para HIV tardiamente — quando são muito jovens, já muito doentes ou enfrentando ao mesmo tempo HIV e TB — e que esse atraso aumenta muito suas chances de morrer. Os autores concluem que, para salvar mais vidas, as clínicas devem diagnosticar o HIV mais cedo, especialmente em lactentes; iniciar o tratamento antes do colapso do sistema imune; rastrear cuidadosamente infecções ocultas como a TB; e usar as combinações de medicamentos infantis mais eficazes e adequadas disponíveis hoje, como as baseadas em inibidores de protease ou dolutegravir. Reforçar o treinamento das equipes e cuidados centrados na família em áreas rurais, defendem, pode transformar essas evidências em prática cotidiana, ajudando a transformar o HIV de uma doença infantil letal em uma condição controlável, independentemente do local de nascimento da criança.
Citação: Nacarapa, E., Maddalozzo, R., Moosa, MY.S. et al. Baseline characteristics associated with mortality among children living with HIV initiating ART at a rural district HIV clinic of Mozambique. Sci Rep 16, 6051 (2026). https://doi.org/10.1038/s41598-026-36433-1
Palavras-chave: HIV pediátrico, terapia antirretroviral, coinfecção por tuberculose, Moçambique, mortalidade infantil