Clear Sky Science · pt
Prevalência e significado clínico da terapia medicamentosa orientada por diretrizes em insuficiência cardíaca aguda com fração de ejeção reduzida ou levemente reduzida
Por que isso importa para pessoas com problemas cardíacos
A insuficiência cardíaca é uma das principais causas de internação entre idosos, e muitos pacientes recebem alta com uma combinação de medicamentos destinados a proteger o coração. Mas, na prática cotidiana, nem todos recebem a combinação completa recomendada pelas diretrizes. Este estudo em hospitais japoneses fez uma pergunta simples, porém vital: entre pessoas hospitalizadas por piora aguda da insuficiência cardíaca, deixar o hospital com um maior número desses medicamentos respaldados por diretrizes realmente se traduz em menos mortes e menos retornos ao hospital?
As pessoas por trás dos números
A pesquisa utilizou um grande projeto chamado registro Kyoto Congestive Heart Failure (KCHF), que acompanha pacientes internados por insuficiência cardíaca aguda em 19 hospitais no Japão. De mais de 4.000 pessoas, a equipe focou em 2.086 que apresentavam função de bomba cardíaca debilitada (fração de ejeção reduzida ou levemente reduzida) e sobreviveram até a alta. Os médicos verificaram se cada paciente recebeu alta com três tipos principais de medicamentos para insuficiência cardíaca: fármacos que relaxam os vasos sanguíneos (inibidores da ECA ou BRAs), betabloqueadores que desaceleram e protegem o coração, e drogas que bloqueiam hormônios chamadas antagonistas do receptor da mineralocorticoide. Os pacientes foram agrupados conforme o número desses três tipos de medicamentos que realmente receberam na alta: nenhum, um, dois ou todos os três.
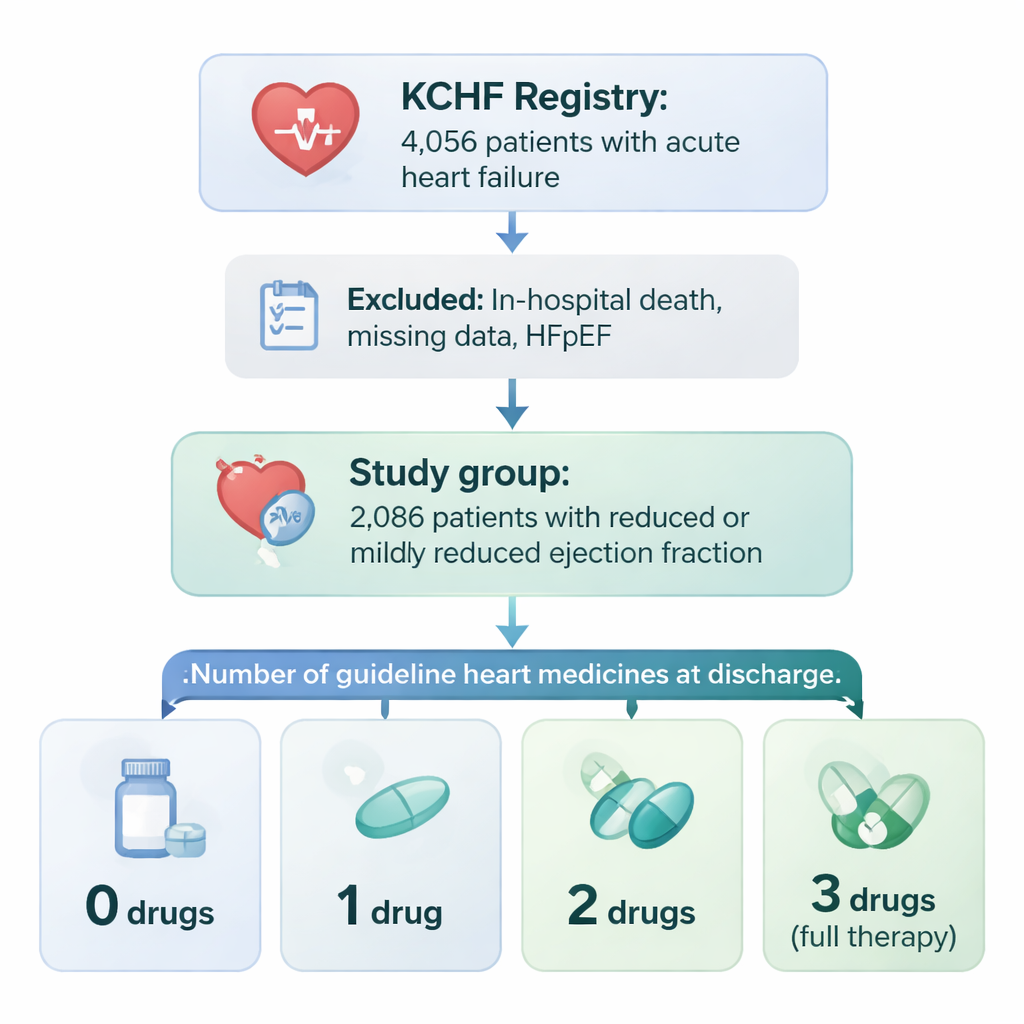
Quem recebe o esquema completo de tratamento
Apenas cerca de três em cada dez pacientes receberam alta com todas as três classes de medicamentos. Aqueles que receberam tendiam a ser mais jovens, mais frequentemente do sexo masculino, ambular de forma independente e ter menos comorbidades graves, como insuficiência renal ou anemia severa. Pessoas com 80 anos ou mais, aquelas que chegaram com infarto agudo do miocárdio e as com função renal muito comprometida foram muito menos propensas a receber a combinação completa. Em resumo, os médicos estavam mais dispostos ou capazes de prescrever os três medicamentos a pacientes que pareciam mais robustos e tinham menos complicações médicas, sendo mais cautelosos em pacientes mais frágeis que poderiam não tolerar efeitos adversos.
O que aconteceu depois da alta
Os pesquisadores acompanharam os pacientes por cerca de um ano após a alta, observando dois eventos-chave: morte por qualquer causa ou nova hospitalização por piora da insuficiência cardíaca. O padrão foi marcante. Entre aqueles que não receberam nenhum dos medicamentos recomendados, mais da metade morreu ou foi readmitida dentro de um ano. Esse risco diminuiu de forma progressiva à medida que aumentava o número de classes de medicamentos. Pacientes com alta usando os três medicamentos tiveram os melhores resultados, com apenas cerca de um quarto enfrentando morte ou re-hospitalização no mesmo período. Mesmo após ajuste cuidadoso para idade, função renal, anemia e muitos outros fatores de saúde, pacientes sem nenhum ou com apenas um dos tipos de medicamentos ainda apresentaram risco claramente maior do que aqueles com os três. Pessoas em uso de dois medicamentos situaram-se entre os grupos e foram estatisticamente semelhantes ao grupo com tratamento completo.
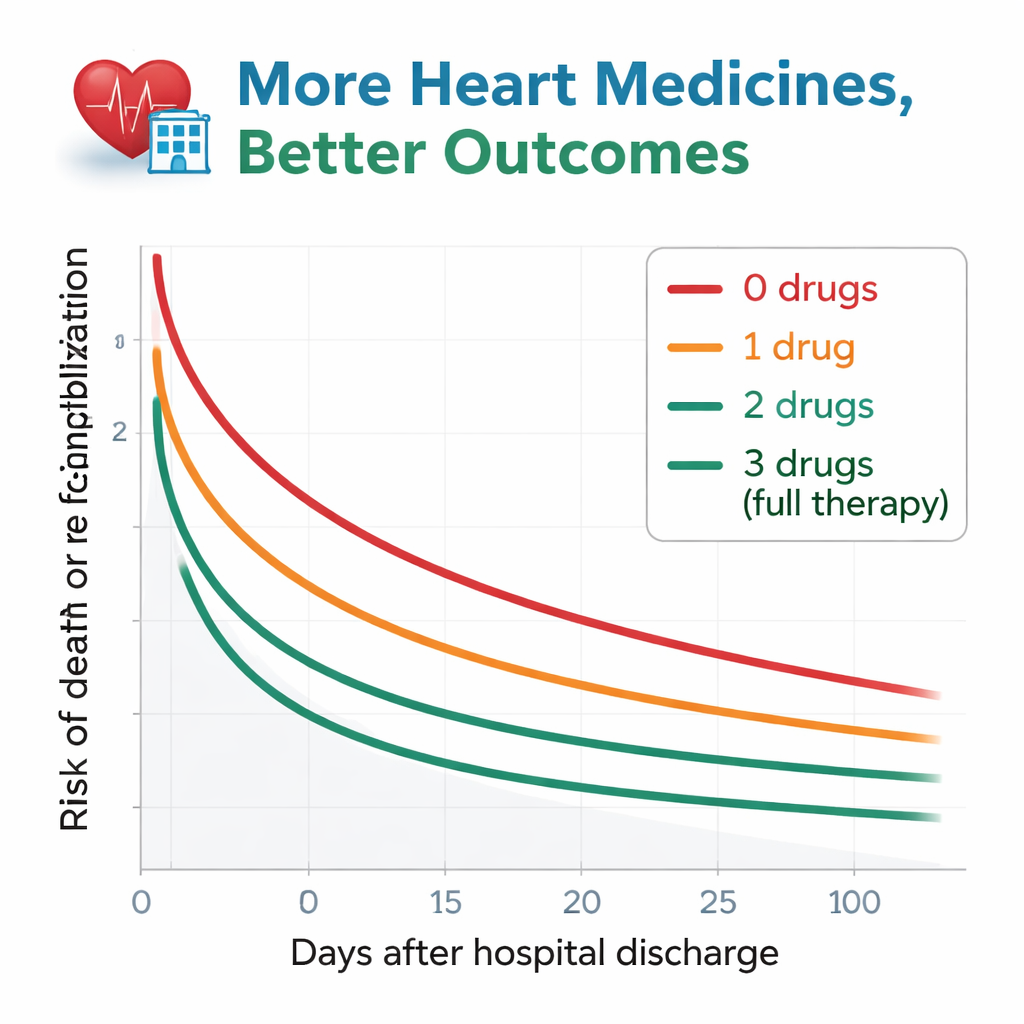
Por que alguns pacientes ainda ficam de fora
O estudo também esclarece por que muitos pacientes não recebem a combinação completa recomendada. Algumas razões são médicas: pressão arterial baixa, problemas renais ou exames laboratoriais anômalos podem tornar certos medicamentos inseguros. Idade avançada, fragilidade e dificuldade para tomar comprimidos regularmente também influenciam. Questões sociais e do sistema de saúde são relevantes, como o grau de familiaridade dos médicos com esses fármacos, a possibilidade de acompanhamento rigoroso após a alta e as variações no atendimento entre hospitais. Os autores ressaltam que os pacientes que receberam alta sem nenhuma das três classes de medicamentos eram um grupo pequeno, porém particularmente vulnerável, que pode enfrentar múltiplas barreiras ao tratamento.
O que isso significa para pacientes e familiares
Para pessoas que vivem com insuficiência cardíaca e seus cuidadores, a mensagem é direta: quando é seguro fazê-lo, estar em mais medicamentos comprovados para insuficiência cardíaca parece proteger contra morte e novas internações. Este estudo não pode provar causalidade, porque os pacientes mais graves também foram os menos propensos a receber tratamento completo. Ainda assim, em mais de dois mil casos do mundo real, aqueles com alta recebendo todas as três classes principais de medicamentos consistentemente se saíram melhor ao longo do ano seguinte. Conversar com médicos e enfermeiros sobre quais medicamentos são recomendados, quais efeitos colaterais observar e se fármacos adicionais podem ser adicionados de forma segura pode ajudar mais pacientes a obter os benefícios de sobrevida que as diretrizes clínicas visam proporcionar.
Citação: Miyoshi, Y., Kato, T., Morimoto, T. et al. Prevalence and clinical significance of guideline-directed medical therapy in acute heart failure with reduced or mildly reduced ejection fraction. Sci Rep 16, 5116 (2026). https://doi.org/10.1038/s41598-026-35835-5
Palavras-chave: insuficiência cardíaca, terapia orientada por diretrizes, medicamentos cardíacos, reinternação hospitalar, desfechos cardíacos