Clear Sky Science · pt
Funções antivirais inatas e imunes associadas ao decaimento do reservatório de HIV após terapia anti-PD-1
Por que esta pesquisa importa
Os medicamentos modernos contra o HIV conseguem manter o vírus sob controle por décadas, mas não o eliminam completamente. Um pequeno “reservatório” de células infectadas permanece dormente no organismo, pronto para reiniciar a infecção se o tratamento for interrompido. Este estudo investiga se um tipo de imunoterapia contra o câncer que “libera os freios” do sistema imune também pode ajudar a reduzir esse reservatório oculto de HIV e aponta pistas biológicas que podem indicar quem terá mais benefício.
Vírus oculto e um novo tipo de medicamento
Pessoas vivendo com HIV atualmente muitas vezes tomam terapia antirretroviral (TAR), que reduz o vírus no sangue a níveis indetectáveis. Ainda assim, o vírus persiste em uma pequena população de células imunes, principalmente células T CD4 de memória, onde fica silencioso e fora do alcance dos medicamentos. Muitas dessas células exibem uma proteína de superfície chamada PD-1, parte de um sistema de freio que normalmente impede que o sistema imune reaja em excesso. Drogas contra o câncer que bloqueiam o PD-1 transformaram o tratamento de vários tumores ao reativar células imunes. Como o PD-1 também é encontrado em células que hospedam o HIV e em células exauridas que combatem o vírus, os pesquisadores se perguntaram se esses mesmos medicamentos poderiam ajudar a soltar o aperto do HIV.
Um ensaio em pessoas com HIV e câncer
Neste estudo, 30 adultos vivendo com HIV e vários tipos de câncer receberam o anticorpo bloqueador de PD-1 pembrolizumabe a cada três semanas, além de sua TAR habitual. O tratamento foi, em geral, seguro, e alguns participantes apresentaram respostas tumorais parciais ou completas. Os pesquisadores coletaram sangue antes do tratamento, 24 horas depois, uma semana depois e ao final da terapia, que poderia ocorrer meses depois. Eles mediram o DNA do HIV dentro das células imunes como marcador do reservatório latente, o RNA do HIV como sinal de atividade viral, e um conjunto amplo de sinais imunes usando sequenciamento de RNA, medidas de proteínas e análises em célula única. 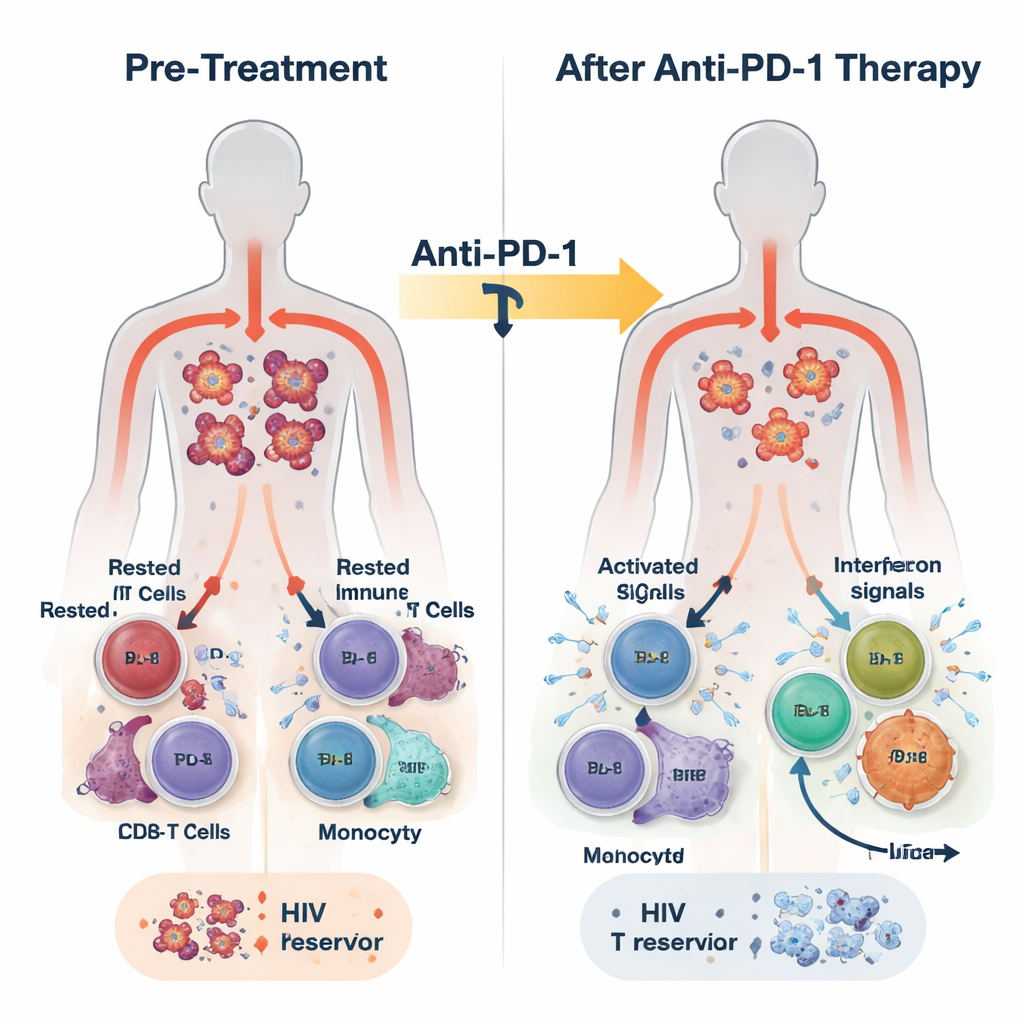
Um “alarme” antiviral inicial em alguns participantes
Em apenas 24 horas após a primeira dose, o sangue da maioria dos participantes mostrou um surto de atividade imune inata. Níveis de mensageiros inflamatórios como interferons (as moléculas clássicas de alarme antiviral do corpo) e IL-6 aumentaram, enquanto uma molécula supressora chamada TGF-beta caiu. Ao mesmo tempo, programas gênicos ligados à defesa antiviral, à atividade de monócitos e à função efetora de células T CD8 foram ativados nas células brancas do sangue. Uma análise mais detalhada revelou que essa resposta não foi uniforme. Ao final do tratamento, os participantes puderam ser divididos em dois grupos com base na intensidade e persistência da atividade de genes estimulados por interferon (ISG): um grupo ISG-alto que manteve esses programas antivirais ativos, e um grupo ISG-baixo nos quais eles desapareceram.
Vinculando padrões imunes à redução do reservatório de HIV
Os participantes ISG-alto começaram com quantidades menores de DNA do HIV em suas células T CD4 do que o grupo ISG-baixo e sofreram, ao longo do tempo, uma queda adicional de aproximadamente duas vezes nesse reservatório latente. Eles também tendiam a apresentar menos células CD4 capazes de reativar o HIV em testes laboratoriais ao final da terapia. Em contraste, aqueles do grupo ISG-baixo mostraram pouca ou nenhuma alteração no DNA do HIV e frequentemente tinham mais células que podiam ser induzidas a produzir RNA do HIV. Estudos de alta resolução em célula única ofereceram um quadro mecanístico: um subconjunto de monócitos aumentou rapidamente a expressão de genes antivirais; células T CD8 específicas para o HIV se expandiram e tornaram-se mais proliferativas; e certos subconjuntos de células T CD4 aumentaram defesas antivirais enquanto outros associados à transcrição viral contínua diminuíram. Experimentos em células de doadores saudáveis confirmaram que estimular sensores inatos ou vias de interferon poderia tanto aumentar proteínas antivirais em células T CD4 quanto reduzir sua susceptibilidade à infecção por HIV. 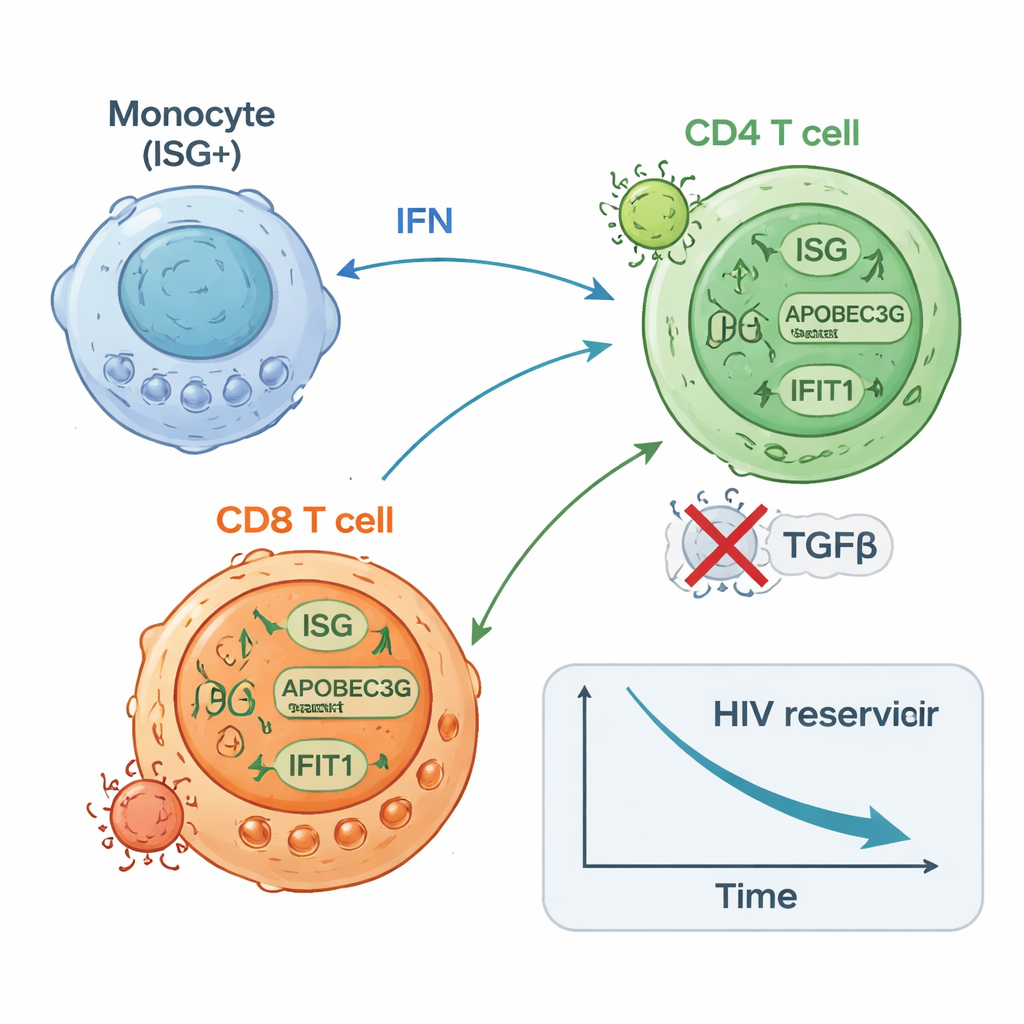
Pistas para escolher e melhorar terapias futuras
De forma intrigante, os mesmos padrões gênicos antivirais observados no grupo ISG-alto também aparecem no sangue de algumas pessoas com outros cânceres ou infecções, sugerindo que um estado imune naturalmente “pré-ativado” pode existir em um subconjunto de indivíduos. Neste estudo, esse estado primed—definido por fortes programas de interferon em células mieloides e T e baixa atividade de vias regulatórias como sinalização WNT e TGF-beta—esteve associado tanto ao controle mais seguro do reservatório de HIV quanto a características relacionadas a melhores desfechos oncológicos em outros ensaios. Os autores propõem que combinar o bloqueio de PD-1 com impulsos cuidadosamente temporizados às vias de interferon, ou com fármacos que bloqueiem TGF-beta, poderia potencialmente aumentar ainda mais a redução do reservatório de HIV enquanto continua a controlar o câncer.
O que isso significa para pessoas vivendo com HIV
Este trabalho ainda não oferece uma cura, e drogas bloqueadoras de PD-1 continuam sendo terapias poderosas, melhores quando reservadas para condições sérias como o câncer. Mas fornece prova importante de que elevar temporariamente os freios imunológicos pode desencadear uma resposta antiviral rápida e coordenada que reduz mensuravelmente o conjunto de células infectadas pelo HIV em alguns indivíduos em TAR. Igualmente importante, descreve um conjunto de assinaturas imunes detectáveis no sangue que podem permitir aos médicos identificar as pessoas com maior probabilidade de se beneficiar dessas abordagens e projetar estratégias combinadas que induzam o sistema imune a expor e eliminar mais dos últimos esconderijos do HIV.
Citação: Talla, A., Azevedo, J.L.L.C., Latif, M.B. et al. Innate antiviral and immune functions associated with the HIV reservoir decay after anti-PD-1 therapy. Nat Med 32, 505–517 (2026). https://doi.org/10.1038/s41591-025-04139-y
Palavras-chave: Reservatório de HIV, Bloqueio de PD-1, Resposta ao interferon, Imunoterapia contra o câncer, Terapia antirretroviral