Clear Sky Science · pt
Terapia anti-inflamatória com IL-2 em baixa dose em síndromes coronarianas agudas: um ensaio randomizado de fase 2
Por que acalmar a inflamação arterial é importante
Muitas pessoas que sobrevivem a um infarto ou a dores torácicas graves permanecem em alto risco de um novo evento, mesmo quando usam medicamentos padrão como estatinas e anticoagulantes. Uma razão principal é a inflamação persistente dentro das artérias, que mantém as paredes dos vasos irritadas e instáveis. Este estudo fez uma pergunta simples, porém importante: podemos, com segurança, estimular o sistema imune a reduzir essa inflamação usando doses muito baixas de uma proteína sinalizadora natural chamada interleucina‑2 (IL‑2)? Se sim, isso poderia abrir uma nova forma de proteger o coração além dos medicamentos tradicionais que reduzem o colesterol.
Uma nova maneira de orientar o sistema imune
Os pesquisadores focaram em um grupo especial de glóbulos brancos chamados células T reguladoras, ou Tregs. Essas células atuam como “pacificadoras” do sistema imune, ajudando a desligar inflamações excessivas e a promover a cicatrização. Estudos anteriores mostraram que pessoas com síndromes coronarianas agudas — infartos e condições relacionadas — têm menos Tregs e Tregs menos eficazes. Em doses altas, a IL‑2 pode estimular células imunes agressivas e é usada em terapia contra o câncer, mas em doses muito baixas ela favorece principalmente as Tregs. A equipe desenhou o ensaio IVORY para testar se IL‑2 em baixa dose, administrada após um evento cardíaco além dos cuidados habituais, poderia aumentar com segurança as Tregs e reduzir a inflamação nas artérias.
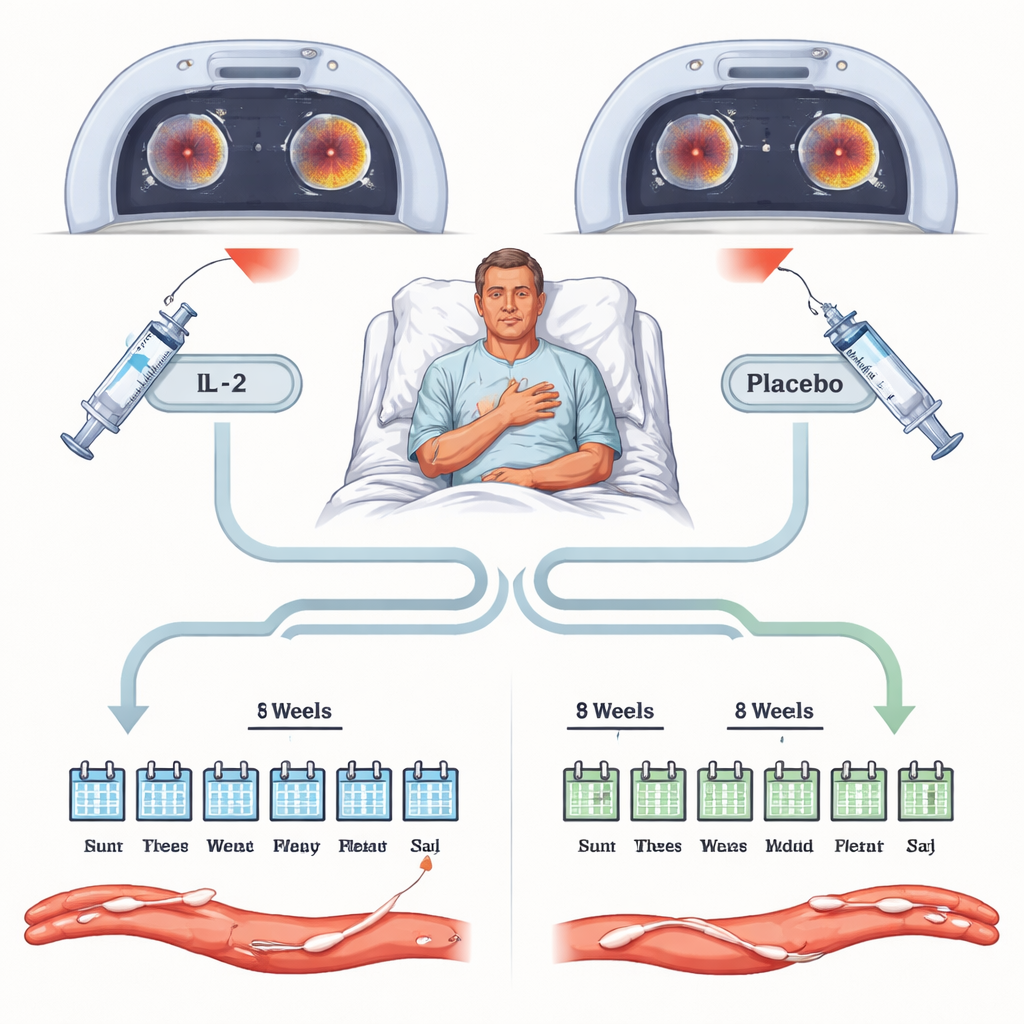
Como o ensaio foi conduzido
O estudo recrutou adultos que haviam sido hospitalizados recentemente por uma síndrome coronariana aguda e ainda apresentavam sinais de inflamação generalizada, medidos por um exame de sangue chamado proteína C‑reativa de alta sensibilidade. Sessenta e três pacientes foram randomizados, em duplo-cego, para receber IL‑2 em baixa dose ou uma injeção placebo por oito semanas, além dos tratamentos padrão como estatinas e antiplaquetários. Todos passaram por exames PET–CT especializados na artéria principal do tórax e nas artérias do pescoço antes do tratamento e novamente ao final das oito semanas. Esses exames medem quanto açúcar radioativo é captado pela parede arterial, fornecendo uma leitura sensível da inflamação. O desfecho principal foi quanto essa inflamação arterial diferiu entre os grupos IL‑2 e placebo ao final do tratamento.
O que mudou dentro das artérias
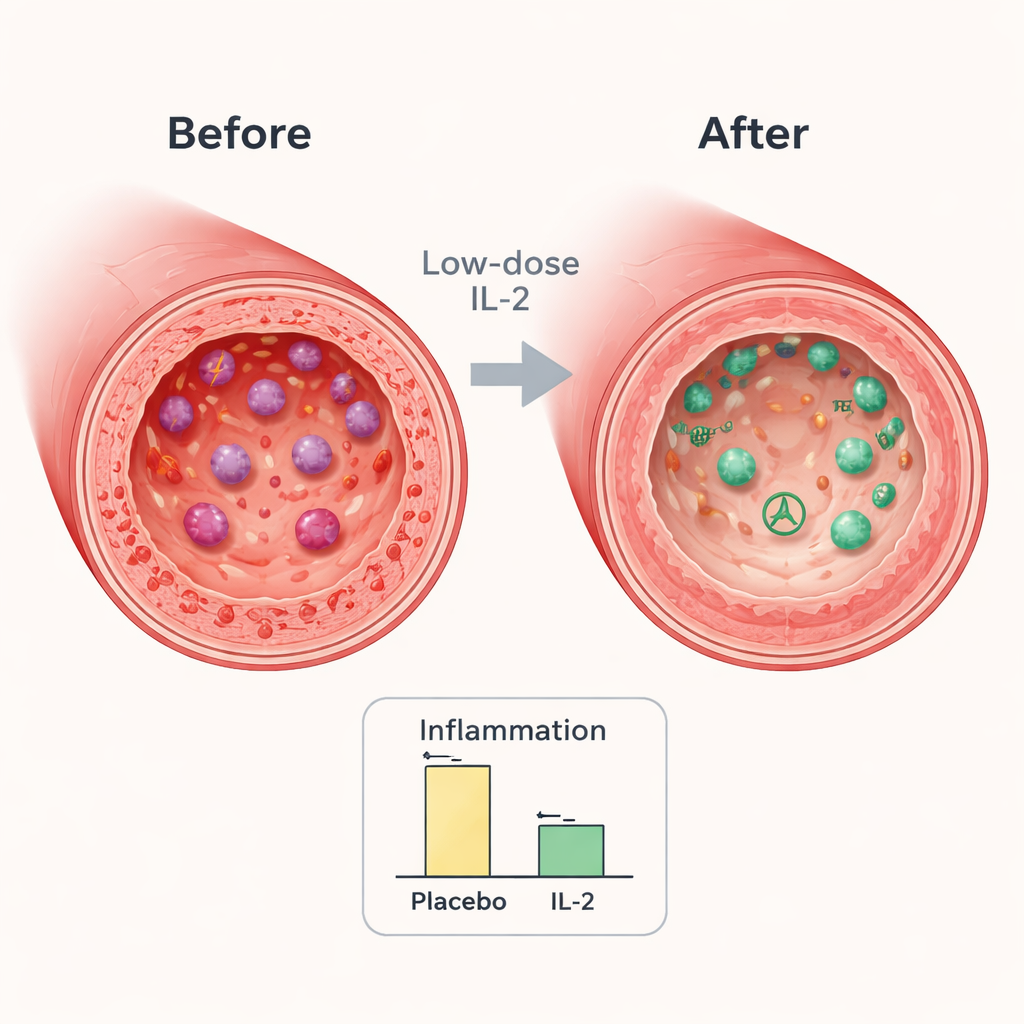
Ao final do ensaio, ambos os grupos apresentaram alguma redução na inflamação arterial, o que é esperado à medida que os pacientes se recuperam de um evento cardíaco e recebem terapia padrão intensiva. No entanto, a queda foi significativamente maior naqueles que receberam IL‑2 em baixa dose. Na artéria-chave escolhida para cada paciente, a inflamação foi cerca de 7–8% menor no grupo IL‑2 do que no grupo placebo. Quando os pesquisadores focaram nas áreas mais inflamadas dos vasos, a diferença aumentou para cerca de 9%. Essas reduções são semelhantes em magnitude às observadas em estudos nos quais drogas mais potentes para reduzir o colesterol se traduziram em menos problemas cardíacos futuros, sugerindo que a mudança é clinicamente relevante.
Como o sistema imune respondeu
Exames de sangue realizados durante o ensaio revelaram que a IL‑2 estava fazendo exatamente o que os cientistas esperavam. Os níveis de células T reguladoras aumentaram rapidamente e permaneceram 30–50% maiores do que no grupo placebo durante todo o tratamento. Ao mesmo tempo, alguns tipos celulares associados a respostas imunes mais agressivas, incluindo certos linfócitos T helper e T citotóxicos, tenderam a diminuir ou a aumentar menos. No geral, o perfil imune deslocou‑se para um estado mais calmo e regulador. Curiosamente, um marcador geral de inflamação no sangue, a proteína C‑reativa, não caiu com a IL‑2, sugerindo que a droga age por uma via mais direcionada que pode não aparecer em exames sanguíneos amplos, mas é visível dentro da parede arterial.
Segurança e pistas iniciais sobre desfechos
A segurança foi uma preocupação central, porque suprimir partes do sistema imune pode, por vezes, aumentar infecções ou outras complicações. Neste ensaio, a IL‑2 em baixa dose foi bem tolerada. O efeito colateral mais comum foi vermelhidão e coceira leves no local da injeção, que desapareceram em cerca de dois dias. As taxas de infecção e outros efeitos indesejados foram semelhantes entre os grupos IL‑2 e placebo, e nenhum problema grave relacionado ao tratamento foi identificado. Em um acompanhamento dos pacientes por dois anos, três pessoas do grupo placebo sofreram eventos cardiovasculares maiores, como infarto, AVC ou morte cardiovascular, enquanto nenhuma do grupo IL‑2 teve esses eventos, embora esses números sejam muito pequenos para tirar conclusões firmes.
O que isso pode significar para os pacientes
Para o público em geral, a principal mensagem é que este estudo oferece uma prova de conceito inicial, porém encorajadora: ao estimular suavemente as próprias células “freio” do sistema imune com doses mínimas de IL‑2, os médicos podem ser capazes de reduzir a inflamação prejudicial nas artérias após um infarto, sem acrescentar efeitos colaterais importantes. O ensaio é pequeno demais para provar que essa abordagem previne futuros infartos ou AVCs, mas a magnitude do efeito anti‑inflamatório e o perfil de segurança favorável tornam justificável a realização de ensaios maiores voltados a desfechos. Se confirmado, IL‑2 em baixa dose ou estratégias semelhantes de ajuste imunológico poderiam se tornar uma nova ferramenta ao lado das estatinas e dos antiplaquetários para proteger o coração após um evento cardíaco grave.
Citação: Sriranjan-Rothwell, R.S., Zhao, T.X., Hoole, S.P. et al. Anti-inflammatory therapy with low-dose IL-2 in acute coronary syndromes: a randomized phase 2 trial. Nat Med 32, 624–632 (2026). https://doi.org/10.1038/s41591-025-04090-y
Palavras-chave: síndrome coronariana aguda, inflamação arterial, células T reguladoras, terapia com interleucina-2, imunologia cardiovascular