Clear Sky Science · pt
Plasticidade de células T induzida pela microbiota permite o controle tumoral mediado pelo sistema imune
Como Germes Amigos do Intestino Podem Ajudar a Combater o Câncer
A imunoterapia do câncer transformou o tratamento de muitos pacientes, mas apenas uma parte vê seus tumores encolherem de forma duradoura. Este estudo faz uma pergunta aparentemente simples, com grandes implicações: bactérias intestinais específicas podem “treinar” células imunes de modo a tornar medicamentos bloqueadores de checkpoint, como a terapia anti–PD‑1, mais eficazes? Ao seguir a jornada das células imunes do intestino delgado até tumores em camundongos, os autores revelam um elo direto e testável entre um único microbo intestinal e o controle bem‑sucedido do tumor.
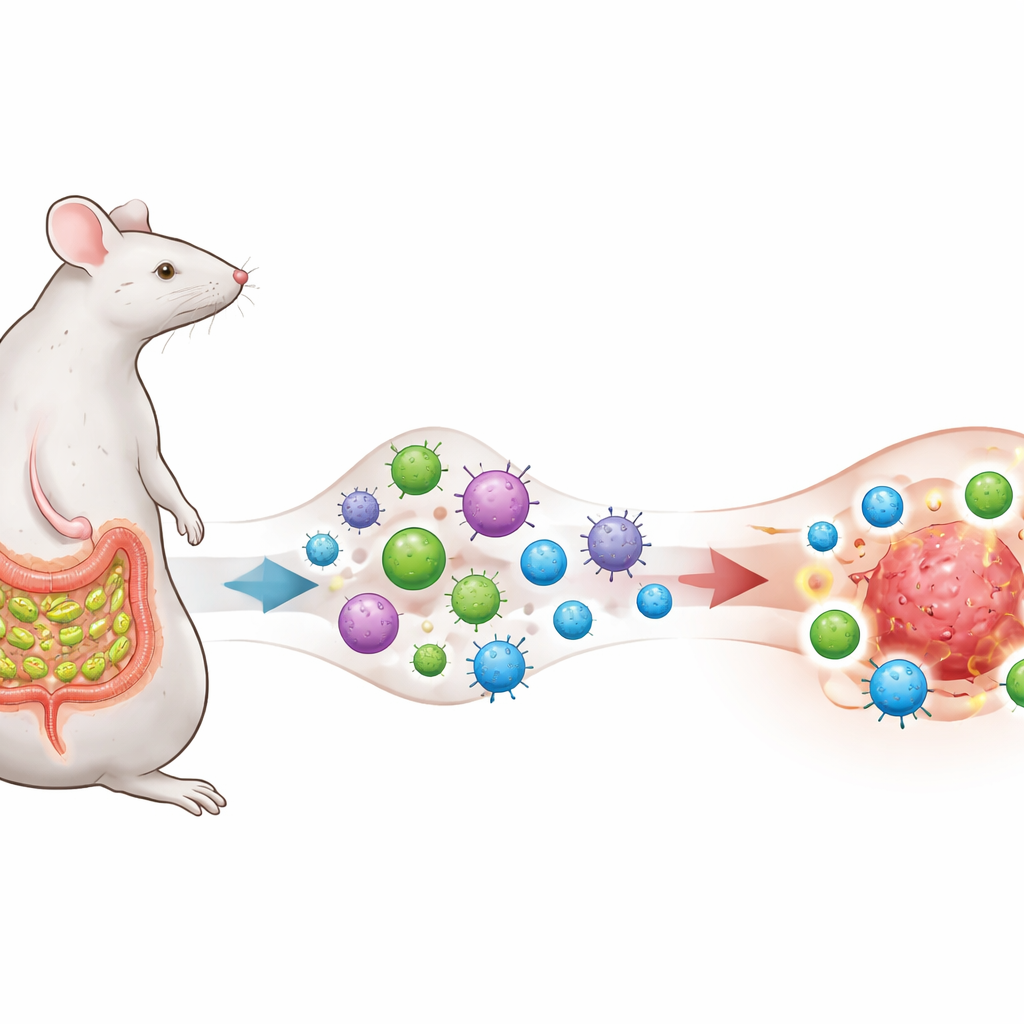
Um Micróbio que Treina o Sistema Imune
Os pesquisadores concentram‑se numa bactéria intestinal chamada bactérias filamentares segmentadas (SFB), conhecida por viver perto do revestimento do intestino delgado em camundongos e por provocar uma forte, porém geralmente homeostática, resposta de células T helper 17 (TH17). Eles modificam células de melanoma, pulmão e cólon para que exibam um fragmento proteico também presente nas SFB, criando uma “sobreposição de antígeno” intencional entre o microbo e os tumores. Camundongos permanecem livres de SFB ou são colonizados por ela, e todos recebem terapia anti–PD‑1, um anticorpo bloqueador de checkpoint amplamente usado que visa liberar os freios das células T.
Células Tuteladas pelo Intestino Transformam Tumores de Frios em Quentes
O tratamento com anti–PD‑1 isoladamente, ou a presença de SFB sozinha, faz pouco para retardar o crescimento tumoral. Mas quando os tumores exibem o antígeno derivado das SFB e os camundongos são colonizados por SFB, o anti–PD‑1 torna‑se subitamente altamente eficaz: os tumores encolhem, a sobrevida melhora e os animais sobreviventes rejeitam um re‑desafio tumoral posterior sem terapia adicional, indicando memória imune duradoura. Nesses camundongos bem‑sucedidos, os tumores ficam repletos de células T CD8 “assassinas” agressivas que produzem interferon‑γ e outras moléculas tóxicas, enquanto as células T reguladoras supressoras passam a compor uma fração menor da população imune. Em suma, o ambiente local ao redor do câncer é remodelado de relativamente “frio” e não responsivo para “quente” e inflamado.
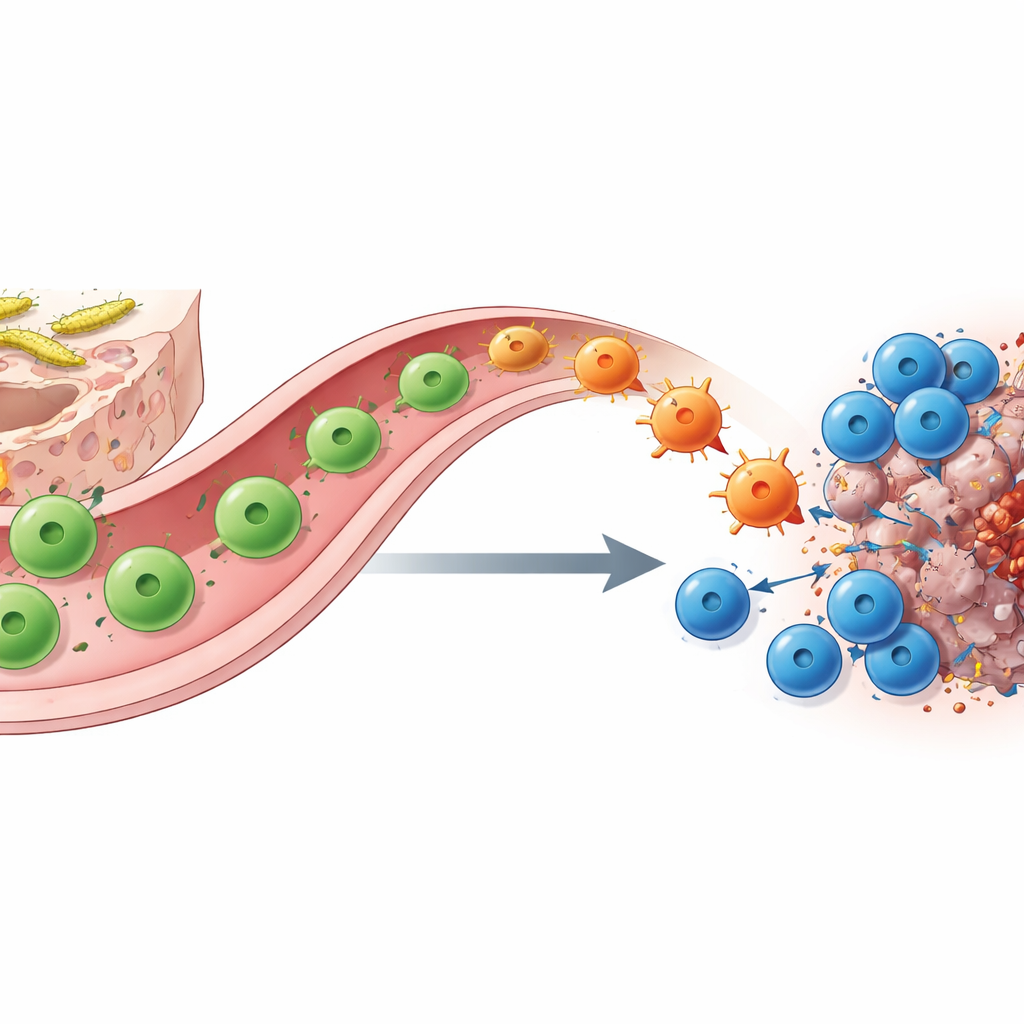
Células T Helper que Mudam de Forma Fazem a Ponte entre Intestino e Tumor
Como a colonização por SFB provoca essa mudança? Usando marcação molecular, sequenciamento de célula única e rastreamento genético inteligente, os autores mostram que os protagonistas são células T CD4 helper específicas para SFB. No intestino delgado, essas células começam como TH17, que sustentam a função de barreira e normalmente produzem a molécula IL‑17A. Quando encontram antígeno correspondente em um tumor sob bloqueio de checkpoint, migram do intestino para o local do câncer e “re‑especializam‑se” em células do tipo TH1 que passam a secretar grandes quantidades de interferon‑γ e TNF. Essas células convertidas — as “ex‑TH17” — aumentam a apresentação de antígeno e liberam quimioatraentes, recrutando e potenciando células T CD8 assassinas. A remoção de células helper ou assassinas, ou a deleção genética das células da linhagem IL‑17A que servem como precursores, praticamente anula o benefício do anti–PD‑1, sublinhando essa parceria.
Nem Todos os Microbos Dão Instruções Úteis
Para testar se qualquer bactéria intestinal com antígenos sobrepostos surtiria efeito, a equipe repetiu o experimento com outro microrganismo comensal, Helicobacter hepaticus. Esse organismo também induz fortes respostas de células T, mas expande predominantemente células do tipo regulador que atenuam a inflamação. Quando tumores são modificados para exibir um antígeno de H. hepaticus e os camundongos são colonizados por essa bactéria, a terapia anti–PD‑1 não melhora. Embora muitas células T helper específicas para H. hepaticus migrem até o tumor, elas mantêm uma característica reguladora e produzem pouco interferon‑γ, falhando em energizar as células T assassinas. Esse contraste mostra que a qualidade e a plasticidade dos programas de células T induzidos pelo microbo — não apenas o pareamento de antígenos — determinam se a microbiota ajudará ou atrapalhará a imunoterapia do câncer.
O Que Isso Pode Significar para o Cuidado Futuro do Câncer
No conjunto, o trabalho fornece prova direta em animais de que uma bactéria intestinal definida pode pré‑treinar células T helper no intestino, enviá‑las a tumores que compartilham antígeno e, sob bloqueio de checkpoint, levá‑las a mudar de função para se tornarem potentes células de combate ao tumor. Ao esclarecer esse circuito intestino‑tumor, o estudo sugere que micróbios cuidadosamente escolhidos ou engenharia‑dos poderiam um dia ser usados juntamente com a imunoterapia para converter os tumores de mais pacientes em alvos inflamados e tratáveis — desde que esses micróbios induzam o tipo certo de resposta de células T flexível e pró‑inflamatória, e não uma resposta calmante e reguladora.
Citação: Najar, T.A., Hao, Y., Hao, Y. et al. Microbiota-induced T cell plasticity enables immune-mediated tumour control. Nature 651, 201–210 (2026). https://doi.org/10.1038/s41586-025-09913-z
Palavras-chave: microbiota intestinal, imunoterapia do câncer, plasticidade de células T, bloqueio de checkpoints, microambiente tumoral