Clear Sky Science · pt
Enxerto de células epiteliais alveolares tipo II selvagens em camundongos deficientes em proteína surfactante C
Por que consertar os minúsculos sacos de ar é importante
Respirar pode parecer fácil, mas depende de uma película delicada chamada surfactante que reveste os milhões de minúsculos sacos de ar nos nossos pulmões. Quando o surfactante está ausente ou com defeito, como em algumas doenças pulmonares raras da infância, as crianças podem sofrer problemas respiratórios persistentes e formação de cicatrizes nos pulmões. Hoje, a única cura real é o transplante de pulmão, uma opção limitada pela escassez de doadores e por riscos sérios. Este estudo explora uma ideia diferente: reparar pulmões danificados transplantando células saudáveis produtoras de surfactante, potencialmente abrindo caminho para tratamentos mais suaves e direcionados.
Quando os cuidadores do pulmão falham
No interior de cada saco de ar (alvéolo) vivem células especializadas “cuidadoras” chamadas células alveolares tipo II. Elas produzem e reciclam o surfactante, que impede o colapso dos alvéolos e facilita a respiração. Em algumas crianças, mutações em genes necessários para a produção de surfactante, incluindo o gene da proteína surfactante C (SFTPC), prejudicam essas células. O resultado é a doença pulmonar intersticial na infância (chILD), caracterizada por tecido pulmonar inflamado e espessado, cicatrização e, às vezes, insuficiência respiratória. Os médicos só podem oferecer medicamentos de suporte e oxigênio; para os casos mais graves, o transplante pulmonar é o último recurso. Os autores propuseram testar se substituir parte das células cuidadoras defeituosas por células saudáveis poderia retardar ou reverter o dano pulmonar.
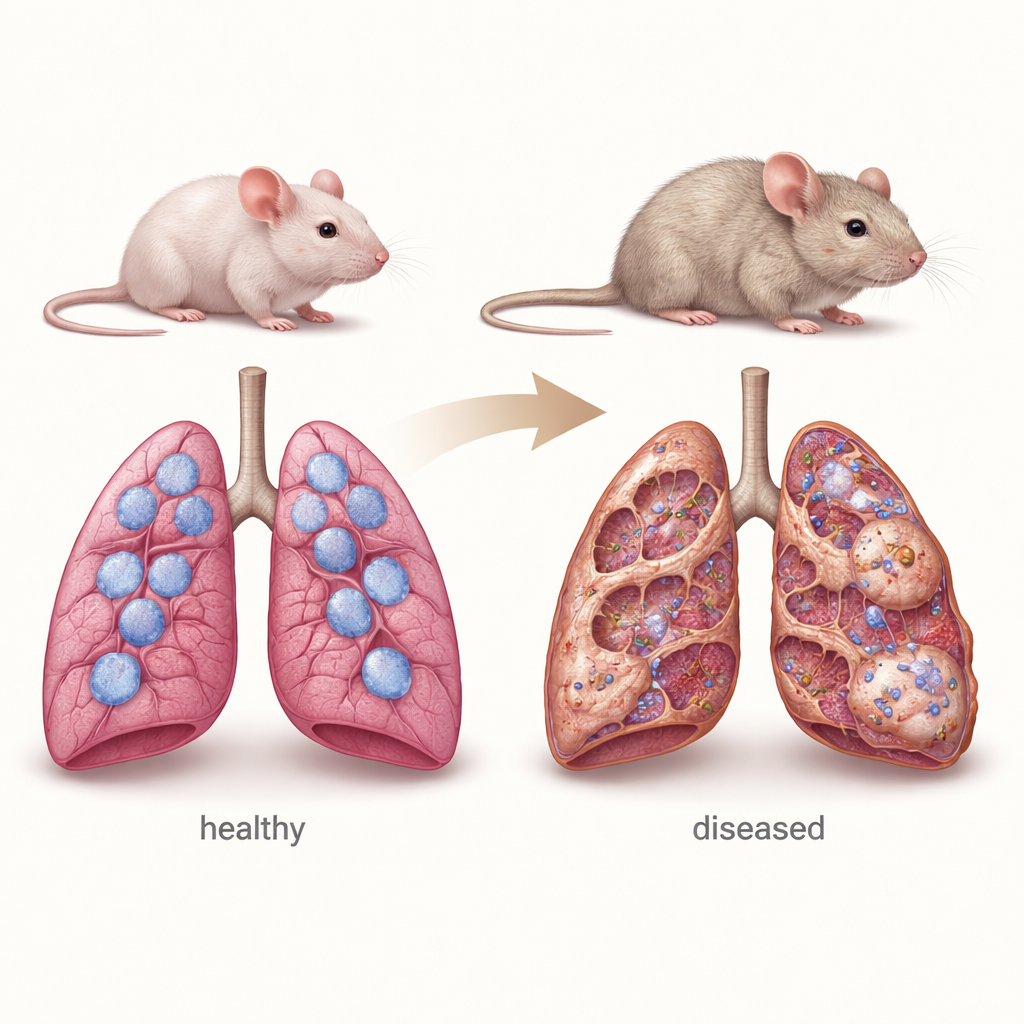
Um substituto de camundongo para a doença pulmonar infantil
Para imitar características-chave da chILD, os pesquisadores usaram camundongos completamente desprovidos do gene Sftpc. Esses animais nascem com pulmões aparentemente normais, mas à medida que envelhecem desenvolvem sinais típicos de doença pulmonar crônica: paredes entre alvéolos espessadas, tecido cicatricial extra rico em colágeno, proliferação de células tipo II e acúmulo de células imunes. Medidas detalhadas mostraram que a arquitetura pulmonar desses animais piora de forma constante entre 4 e 12 meses de idade, assemelhando-se à progressão lenta vista em muitos pacientes humanos. A equipe também constatou que esses camundongos são incomumente sensíveis ao fármaco quimioterápico bleomicina, comumente usado em laboratórios para desencadear lesão e fibrose pulmonar, evidenciando ainda mais quão vulneráveis são seus pulmões deficientes em surfactante.
Preparando pulmões danificados para aceitar novas células
Transplantar novas células com sucesso em um órgão já ocupado não é trivial. Os autores testaram se uma dose bem escolhida e baixa de bleomicina poderia atuar como uma espécie de tratamento de “condicionamento”—danificando algumas das células residentes defeituosas e abrindo espaço para as recém-chegadas sem destruir o pulmão. Em camundongos deficientes em Sftpc, mesmo pequenas quantidades de bleomicina agravaram a cicatrização e reduziram os níveis de vários marcadores chave das células tipo II, confirmando a lesão. Ainda assim, na dose mais baixa, o dano foi limitado e a resposta de reparo do próprio pulmão permaneceu ativa. Esse equilíbrio sugeriu uma janela em que as células transplantadas poderiam ter a melhor chance de se fixar, sobreviver e contribuir para a cicatrização.
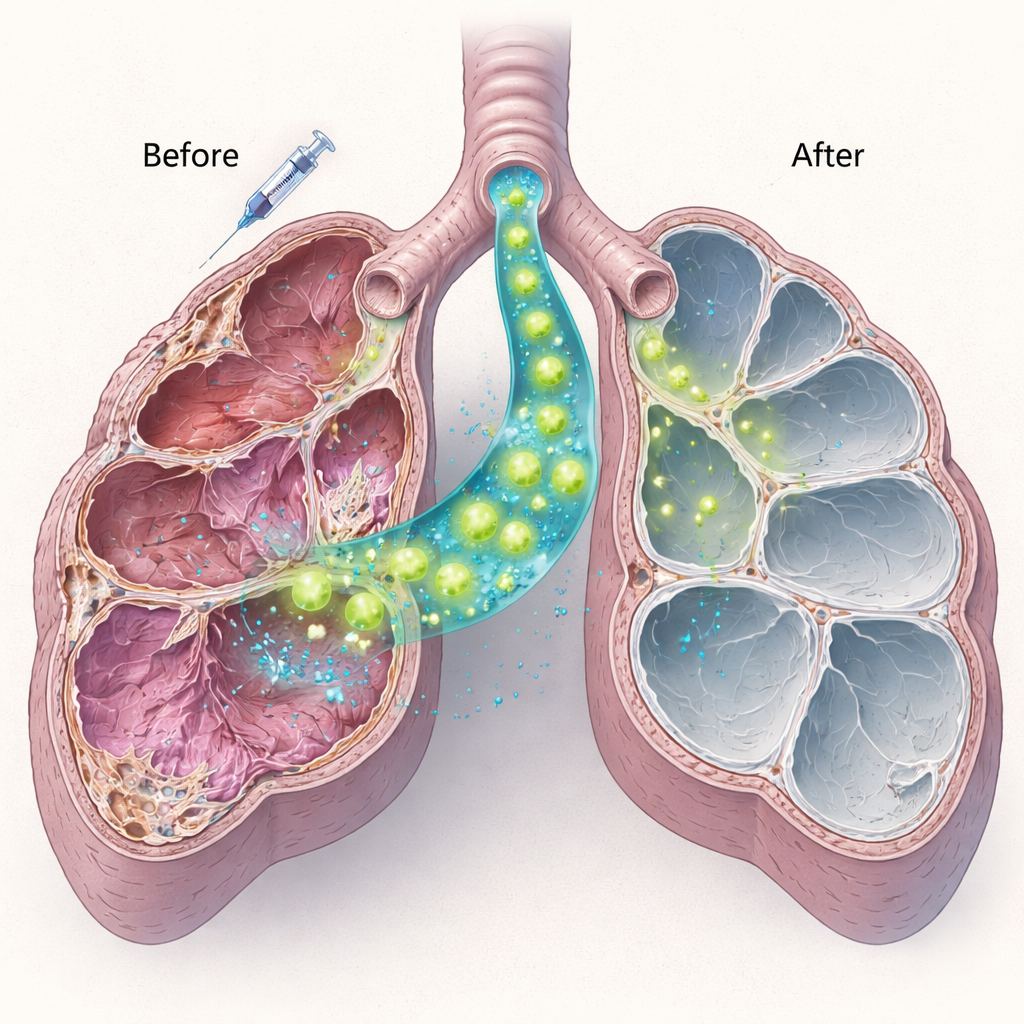
Células saudáveis produtoras de surfactante colonizam e entram em ação
A equipe então isolou células tipo II saudáveis de camundongos normais e administrou um milhão dessas células diretamente nas vias aéreas de camundongos deficientes em Sftpc dez dias após a bleomicina em baixa dose. Usando uma combinação de marcação proteica e testes genéticos, mostraram que as células doadoras engraftaram de forma eficiente, especialmente em animais mais jovens. Essas células transplantadas produziram proteína surfactante C madura—completamente ausente no hospedeiro—indicando que não estavam apenas presentes, mas ativas funcionalmente. As novas células persistiram por pelo menos dois meses. Importante, camundongos que receberam o transplante celular apresentaram menos lesão pulmonar e menos regiões gravemente danificadas em comparação com camundongos tratados apenas com bleomicina, sugerindo que mesmo a substituição parcial das células doentes pode atenuar o dano em curso.
Do estudo de prova de conceito às terapias futuras
Para não especialistas, a mensagem-chave é que este estudo demonstra um caminho realista para reparar, em vez de substituir, pulmões em certas doenças genéticas da infância. Ao mostrar que um número modesto de células saudáveis produtoras de surfactante pode se estabelecer em um pulmão cronicamente doente, produzir a proteína faltante e aliviar a lesão, o trabalho oferece uma base para futuras terapias baseadas em células pulmonares corrigidas por gene ou derivadas de células-tronco. Ainda há muitos obstáculos, incluindo encontrar maneiras mais seguras de preparar pulmões humanos para esse tratamento e garantir benefícios duradouros. Mesmo assim, esta pesquisa desloca a conversa de manejar sintomas para, potencialmente, reconstruir a própria maquinaria pulmonar para uma respiração saudável.
Citação: Predella, C., Lapsley, L., Ni, K. et al. Engraftment of wild-type alveolar type II epithelial cells in surfactant protein C deficient mice. npj Regen Med 11, 11 (2026). https://doi.org/10.1038/s41536-026-00455-0
Palavras-chave: doença pulmonar intersticial na infância, proteína surfactante C, células alveolares do tipo II, terapia celular, fibrose pulmonar