Clear Sky Science · pt
O efeito graduado do propofol na navegação guiada por eletrofisiologia durante cirurgia de estimulação cerebral profunda
Por que isso importa para pessoas com Parkinson
A estimulação cerebral profunda (DBS) transformou o tratamento de muitas pessoas com doença de Parkinson ao aliviar tremores e rigidez quando os medicamentos não são mais suficientes. Mas os benefícios da DBS dependem criticamente da colocação de eletrodos finos em um alvo minúsculo e profundo no cérebro. Cada vez mais hospitais realizam essa cirurgia sob anestesia geral com o fármaco propofol, poupando aos pacientes o estresse de permanecerem acordados. A questão que este estudo aborda é simples, porém crucial: o propofol dificulta a navegação precisa dos cirurgiões até o local correto no cérebro e, em caso afirmativo, como eles podem contornar isso com segurança?
Encontrando um alvo que se move no fundo do cérebro
Para orientar a cirurgia de DBS, os médicos usam não apenas imagens detalhadas do cérebro, mas também registros elétricos em tempo real de células nervosas individuais. À medida que um fio de registro tão fino quanto um cabelo avança em direção ao núcleo subtalâmico, um alvo-chave no Parkinson, o padrão e a intensidade da atividade dessas células mudam de formas características. Essas mudanças funcionam como marcos em um mapa rodoviário, indicando à equipe cirúrgica quando entraram ou saíram da estrutura desejada. O estudo analisou 702 desses registros de 25 pessoas com Parkinson, algumas operadas acordadas com anestesia local e outras sob anestesia geral com propofol em diferentes doses. Os pesquisadores então mapearam cada registro em um espaço cerebral padrão para comparar como esses marcos elétricos se deslocavam com diferentes níveis de anestesia.
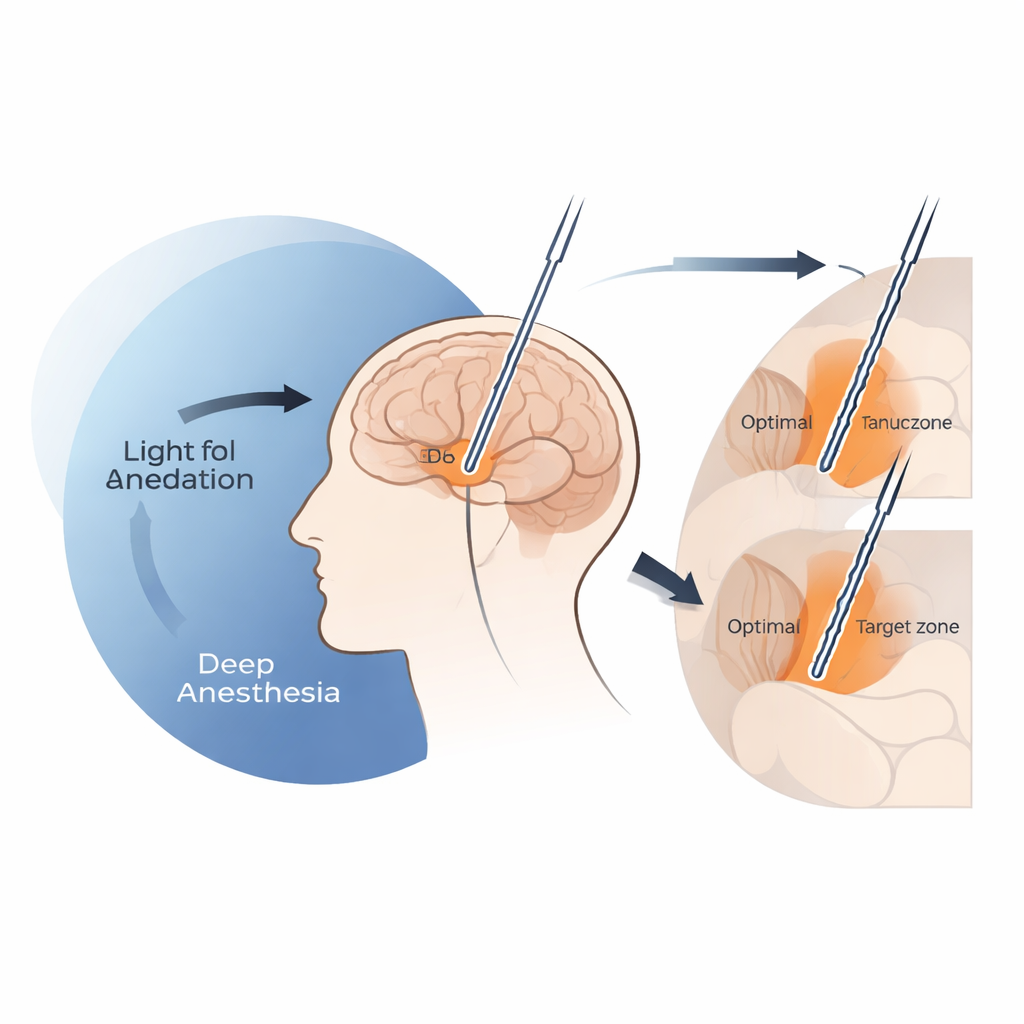
Quando sedação excessiva oculta as placas indicativas do cérebro
A equipe constatou que sedação profunda com propofol pode efetivamente atenuar os sinais nos quais os cirurgiões confiam para saber quando alcançaram a borda superior do núcleo subtalâmico. Quando as taxas de infusão de propofol ultrapassaram cerca de 4 miligramas por quilograma por hora, a atividade elétrica de fundo próximo à entrada dessa estrutura caiu acentuadamente, e sinais claramente identificáveis de células únicas tenderam a aparecer apenas mais profundamente ao longo da trajetória. Nessas condições de dose elevada, os eletrodos finais de DBS acabaram sistematicamente mais baixos do que o ponto anteriormente associado à melhor melhora motora, um local frequentemente referido como o “ponto ideal” clínico. Em contraste, quando as doses de propofol permaneceram em ou abaixo desse limiar de 4 mg/kg/h, o padrão espacial dos registros se assemelhou de perto ao observado em pacientes acordados, e a precisão da colocação dos eletrodos igualou a das cirurgias com anestesia local.
Um novo sinal que ainda funciona sob anestesia
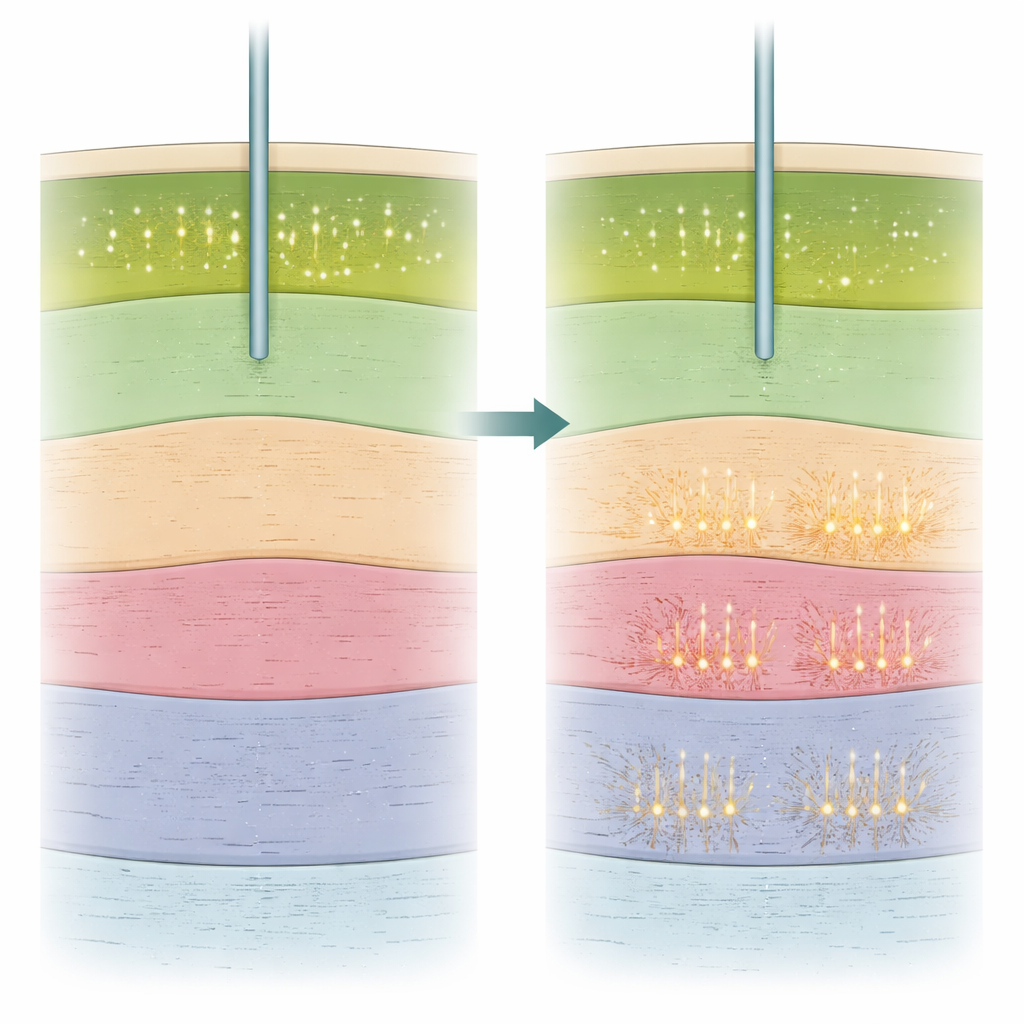
Além de verificar se as células estavam disparando, os pesquisadores examinaram como estavam disparando. Eles calcularam várias características simples da atividade de cada neurônio, incluindo a velocidade de disparo e quanto disparava em rajadas breves em vez de de forma mais uniforme ao longo do tempo. Uma medida, chamada índice de rajada, revelou-se especialmente informativa. Esse índice era maior no núcleo subtalâmico do que na região vizinha da substância negra, permitindo à equipe distinguir as duas mesmo sob anestesia geral. Importante, quanto mais próximo um local de registro estava do ponto ideal clínico, maior tendia a ser seu índice de rajada, tanto em cirurgias acordadas quanto adormecidas. Outras medidas, como a taxa média de disparo ou a regularidade dos picos, foram menos confiáveis para diferenciar as duas estruturas. A equipe também usou eletroencefalografia (EEG) do couro cabeludo para avaliar a profundidade da sedação de cada paciente e mostrou que sedação mais profunda esteve associada a bordas mais borradas no topo do alvo e a uma atividade mais em rajadas no geral.
Dicas práticas para uma cirurgia cerebral “adormecida” mais segura
Como essa análise veio da prática clínica rotineira em vez de um ensaio randomizado, ela não pode ditar uma receita única “correta” de anestesia. Ainda assim, os padrões que revela oferecem orientação prática. Manter a infusão de propofol em ou abaixo de aproximadamente 4 mg/kg/h durante a fase de registro parece preservar as pistas elétricas essenciais necessárias para a navegação, permitindo que a equipe cirúrgica aproveite o conforto e a eficiência da anestesia geral sem perder precisão. Quando doses mais altas são inevitáveis — por exemplo, em pacientes muito ansiosos — o índice de rajada pode servir como marcador de reserva, ajudando a identificar o limite inferior do alvo e alertando que os registros podem estar distorcidos pela sedação intensa. Combinar essa informação com imagens cuidadosas e estimulação de teste pode prevenir que os eletrodos sejam colocados muito profundamente.
O que isso significa para quem enfrenta a DBS
Para pacientes que consideram a DBS, o estudo oferece tranquilidade e nuance. Ele mostra que a cirurgia sob anestesia geral com propofol é viável e ainda pode fornecer orientação de alta qualidade a partir dos registros cerebrais, desde que os níveis do fármaco sejam cuidadosamente controlados. Em doses moderadas, os marcos elétricos do cérebro permanecem legíveis e os eletrodos podem ser direcionados ao mesmo ponto ideal que beneficia pacientes em procedimentos acordados. Em doses muito altas, no entanto, esses marcos esmaecem e o risco de colocar os eletrodos um pouco mais profundamente aumenta. Reconhecendo isso, anestesiologistas e neurocirurgiões podem ajustar a dosagem de propofol e prestar atenção especial aos padrões de disparo em rajadas para manter a cirurgia de DBS ao mesmo tempo confortável e precisamente direcionada.
Citação: Issabekov, G., Al-Fatly, B., Mousavi, M. et al. The graded effect of propofol in electrophysiology-guided navigation during deep brain stimulation surgery. npj Parkinsons Dis. 12, 64 (2026). https://doi.org/10.1038/s41531-025-01243-1
Palavras-chave: estimulação cerebral profunda, doença de Parkinson, anestesia com propofol, registros neurais, navegação em cirurgia cerebral