Clear Sky Science · pt
Modulação imune dirigida pela microbiota oral ao longo do eixo oral–intestino: de sinais locais à inflamação sistêmica
Por que sua boca importa para o corpo todo
As bactérias que vivem na sua boca fazem muito mais do que causar cáries ou mau hálito. Este artigo de revisão explica como micróbios orais podem viajar até o intestino, perturbar suas defesas delicadas e contribuir para desencadear inflamação que atinge órgãos como o fígado e o cérebro. Entender esse eixo “oral–intestino” oculto oferece novas pistas sobre problemas comuns que vão da esteatose hepática ao Alzheimer, e aponta para medidas surpreendentemente simples — como melhor cuidado dental e alimentação — que podem proteger nossa saúde geral.
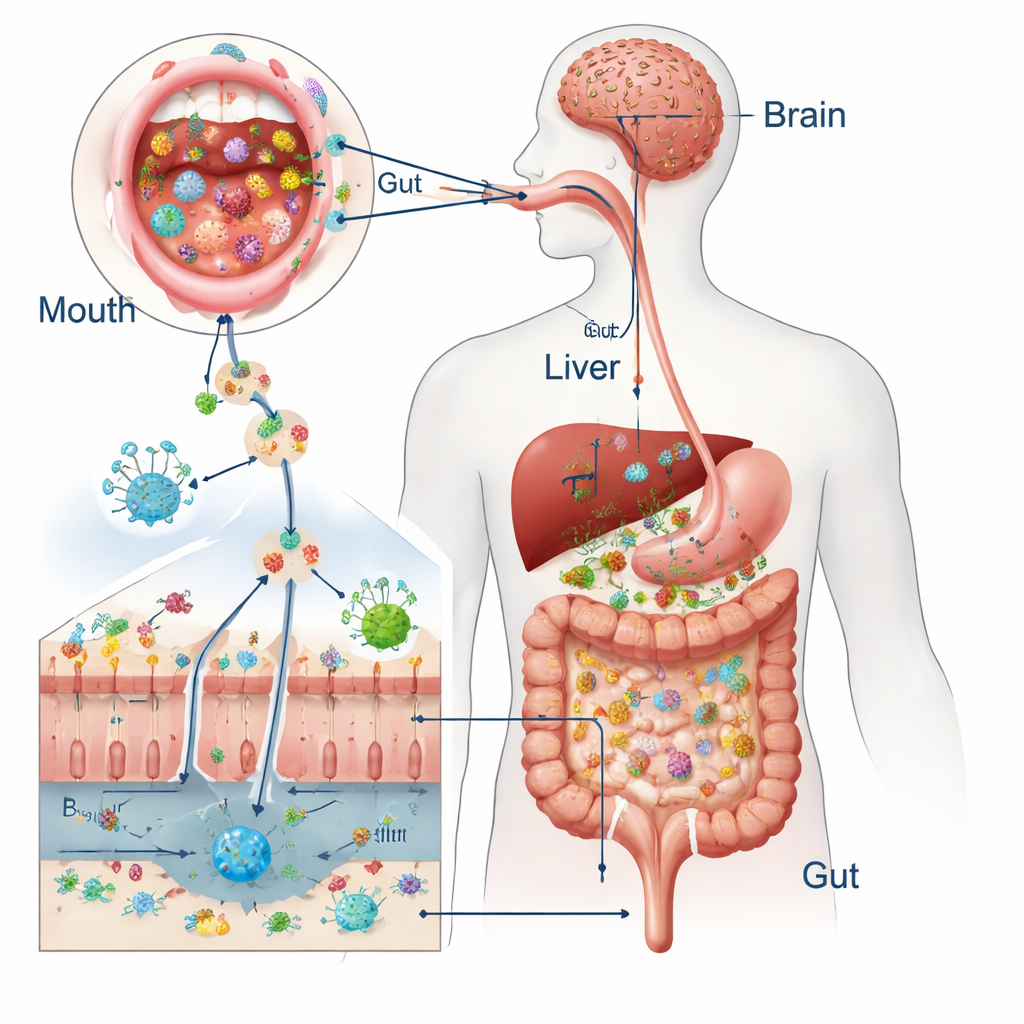
De engolir a efeitos em todo o sistema
Todos os dias engolimos cerca de um litro e meio de saliva repleta de bilhões de micróbios orais. Em pessoas saudáveis, defesas fortes — os antimicrobianos naturais da saliva, o ácido do estômago, a bile, o muco viscoso e as células intestinais bem seladas — impedem que a maioria desses visitantes se instale. Estudos que comparam os germes da boca com os das fezes mostram que apenas uma fração minúscula dos micróbios do intestino vem diretamente da boca quando tudo funciona bem. Mas os dois ecossistemas se sobrepõem o suficiente para que espécies orais como Streptococcus e Veillonella às vezes sejam detectadas no intestino, levantando a questão de quando elas passam de meros transeuntes inofensivos a moradores persistentes.
Quando as barreiras se rompem
O quadro muda sob estresse. Envelhecimento, boca seca, higiene oral precária e doença gengival crônica podem sobrecarregar a boca com bactérias nocivas. Medicamentos como antibióticos e bloqueadores de ácido estomacal enfraquecem as defesas intestinais ao afinar o muco, afrouxar as junções entre células e permitir que mais micróbios sobrevivam à viagem pelo estômago. Infecções orais e procedimentos dentários podem até empurrar bactérias para a corrente sanguínea. A revisão também destaca vesículas extracelulares bacterianas — “pacotes” nanosize liberados por micróbios — que podem deslizar por tecidos e transportar sinais inflamatórios para longe de sua origem. Algumas bactérias orais, como Porphyromonas gingivalis e Fusobacterium nucleatum, até se escondem dentro de células imunes e fazem uma carona pelo corpo em um “cavalo de Troia” microbiano.
Como as bactérias da boca aprendem a viver no intestino
Nem todo micróbio oral que alcança o intestino consegue permanecer ali. Os que conseguem tendem a ter truques especiais de sobrevivência. Certas linhagens remodelam suas membranas celulares para resistir a ácido forte ou bile; outras se alimentam de açúcares do muco que reveste a parede intestinal ou se unem a bactérias residentes para formar biofilmes aderentes. Ao mesmo tempo, aprendem a voar sob o radar do sistema imune. Algumas bloqueiam a capacidade de destruição de células natural killer e de células T; outras interferem em sensores de alarme precoce que normalmente detectam componentes microbianos e disparam respostas protetoras. Ao empurrar o equilíbrio das células imunes para tipos mais inflamatórios e menos “freios” regulatórios, elas criam um nicho onde a colonização de longo prazo e baixo nível se torna possível.
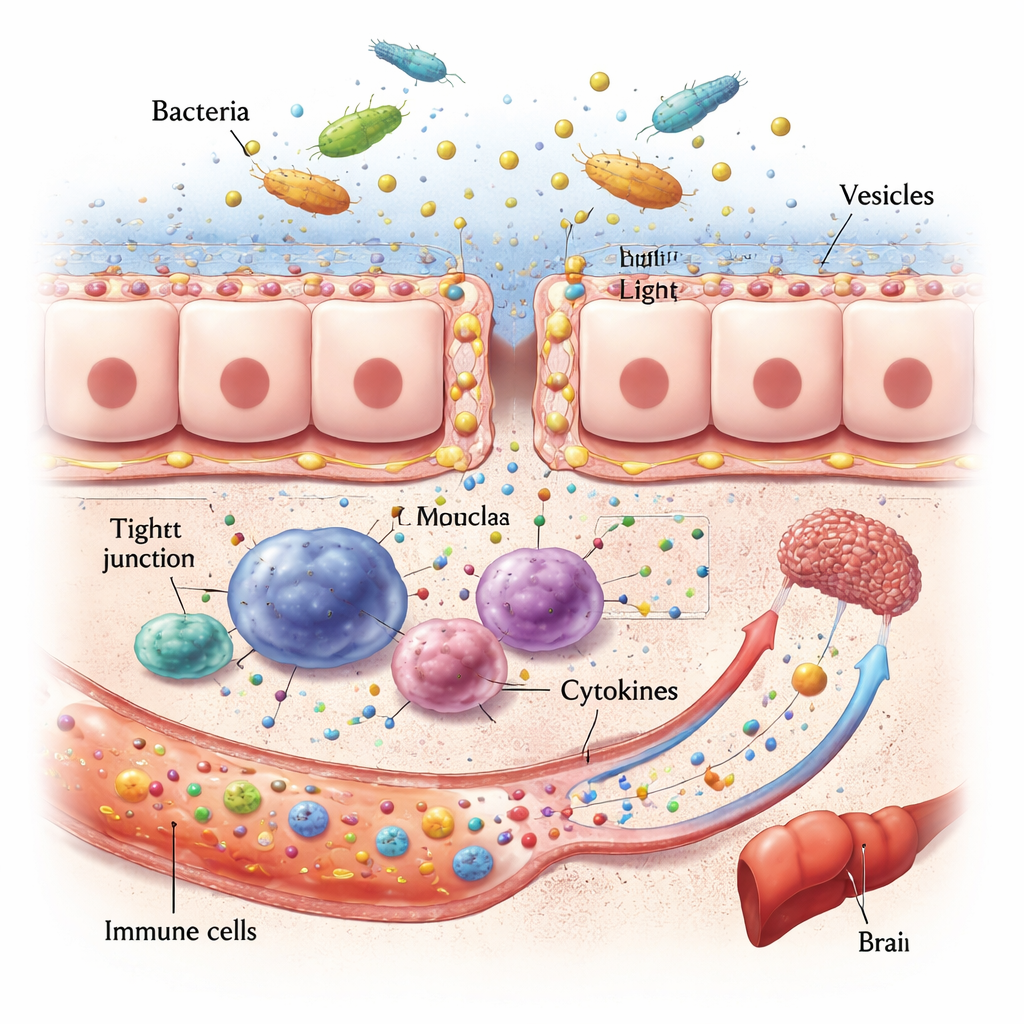
Do intestino permeável a órgãos doentes
Uma vez estabelecidos, micróbios orais invasivos e suas vesículas podem danificar a linha de frente do intestino. Eles degradam as proteínas que selam células vizinhas, afinam a camada de muco e podem até matar células intestinais diretamente. Isso torna a parede intestinal mais permeável, permitindo que fragmentos bacterianos e toxinas escapem para a corrente sanguínea. Lá, eles ativam células imunes e desencadeiam surtos de moléculas sinalizadoras chamadas citocinas. Como o sangue dos intestinos flui diretamente para o fígado, esse órgão fica especialmente exposto: dados de animais e humanos ligam patógenos orais à doença hepática gordurosa, fibrose e agravamento da inflamação. Vias semelhantes conectam a disbiose oral e a perturbação intestinal ao cérebro, onde inflamação crônica e metabólitos microbianos alterados parecem piorar o acúmulo de proteínas relacionadas ao Alzheimer e prejudicar o humor e a cognição.
Novas formas de intervir
Reconhecer o eixo oral–intestino abre estratégias de prevenção e terapia em múltiplos níveis. Na boca, tratamento periodontal rotineiro, terapias baseadas em luz e peptídeos antimicrobianos naturais podem reduzir bactérias nocivas e diminuir o número que chega ao intestino. No intestino, probióticos, dietas ricas em fibras e suplementos que restauram ácidos graxos de cadeia curta ajudam a reconstruir a barreira intestinal e acalmar a imunidade hiperativa. Olhando adiante, dispositivos sofisticados “órgão-em-um-chip” que conectam mini tecidos de boca, intestino, fígado e cérebro, juntamente com mapas de big data sobre quais micróbios provocam quais reações imunes, podem possibilitar abordagens personalizadas para prevenir doenças inflamatórias crônicas.
O que isso significa para você
Para o leitor leigo, a mensagem central é que a boca não é um compartimento isolado: seus micróbios podem moldar a saúde intestinal e, por meio do intestino, influenciar o corpo inteiro. Quando bactérias orais contornam ou erodem barreiras naturais, elas podem contribuir para inflamação duradoura em órgãos distantes como fígado e cérebro. O artigo conclui que proteger a saúde oral, preservar a barreira intestinal e orientar suavemente nossas comunidades microbianas com tratamentos dirigidos pode se tornar uma ferramenta importante no combate às doenças crônicas modernas.
Citação: Li, C., Fan, Y. & Chen, X. Oral microbiota–driven immune modulation along the oral–gut axis: from local signals to systemic inflammation. npj Biofilms Microbiomes 12, 46 (2026). https://doi.org/10.1038/s41522-026-00912-0
Palavras-chave: microbioma oral, barreira intestinal, inflamação sistêmica, doença hepática, saúde cerebral