Clear Sky Science · pt
Heterogeneidade espacial de MDSCs mediada pelo sinal ANXA1-FPRs promove supressão imune na progressão do CSCC oral
Por que as defesas do corpo têm dificuldade contra alguns cânceres bucais
O carcinoma de células escamosas oral, uma forma comum de câncer bucal, frequentemente resiste aos tratamentos mais promissores da atualidade: imunoterapias que liberam as defesas do próprio organismo. Este estudo investiga uma pergunta básica, porém crucial: por que células imunes potentes, que deveriam reconhecer e destruir o câncer, tantas vezes falham nesses tumores? Ao mapear onde diferentes células se localizam no tumor e como elas se comunicam, os pesquisadores revelam um jogo de gato e rato em evolução entre células cancerosas, células supressoras imunes e linfócitos T citotóxicos que ajuda a explicar a falha terapêutica — e sugere uma forma de corrigir isso. 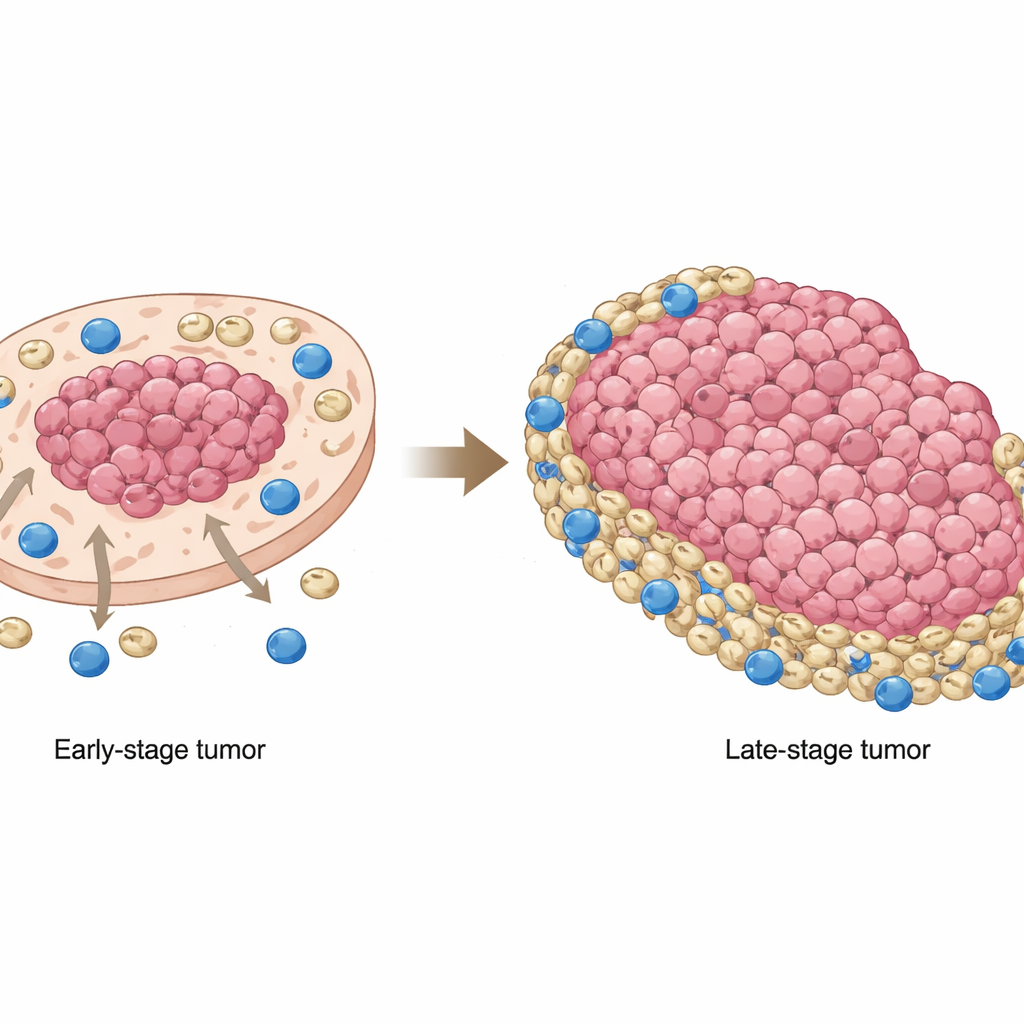
A paisagem oculta dentro de um tumor
Os autores combinaram duas abordagens de ponta: RNA-seq de célula única, que lê a atividade de células individuais, e transcriptômica espacial, que mostra onde essas células estão localizadas em cortes de tecido tumoral. Analisando tumores de pacientes em estágios iniciais e avançados do câncer oral, identificaram os principais atores celulares: células epiteliais cancerosas, linfócitos CD8 “assassinos”, outros linfócitos T e B, fibroblastos que fornecem suporte estrutural e células imunes especializadas chamadas células supressoras derivadas de mieloides (MDSCs). Enquanto tumores iniciais continham mais linfócitos CD8 ativos, tumores em estágio avançado exibiram sinalização T mais fraca e sinais mais fortes de supressão imune vindos de células mieloides, apontando para um ambiente progressivamente mais hostil à imunidade antitumoral.
Células supressoras em movimento
Uma das descobertas mais marcantes foi como a posição das MDSCs mudava à medida que os tumores progrediam. Em cânceres em estágio inicial, essas células supressoras tendiam a se agrupar em regiões ricas em células tumorais, próximas ao núcleo do tumor. Em estágios mais avançados, elas migraram para fora, acumulando-se em áreas pobres em tumor e nas margens, onde linfócitos CD8 eram mais comuns. Isso significava que, em tumores avançados, os linfócitos T citotóxicos eram amplamente empurrados para as bordas e então encontravam um cinturão de MDSCs, que reduzia sua capacidade de atacar as células tumorais. Amostras de pacientes e modelos murinos confirmaram que essa redistribuição não era apenas uma curiosidade: quando as MDSCs se sobrepunham menos às células cancerosas e se abrigavam em regiões não tumorais, os pacientes apresentavam pior sobrevida global. 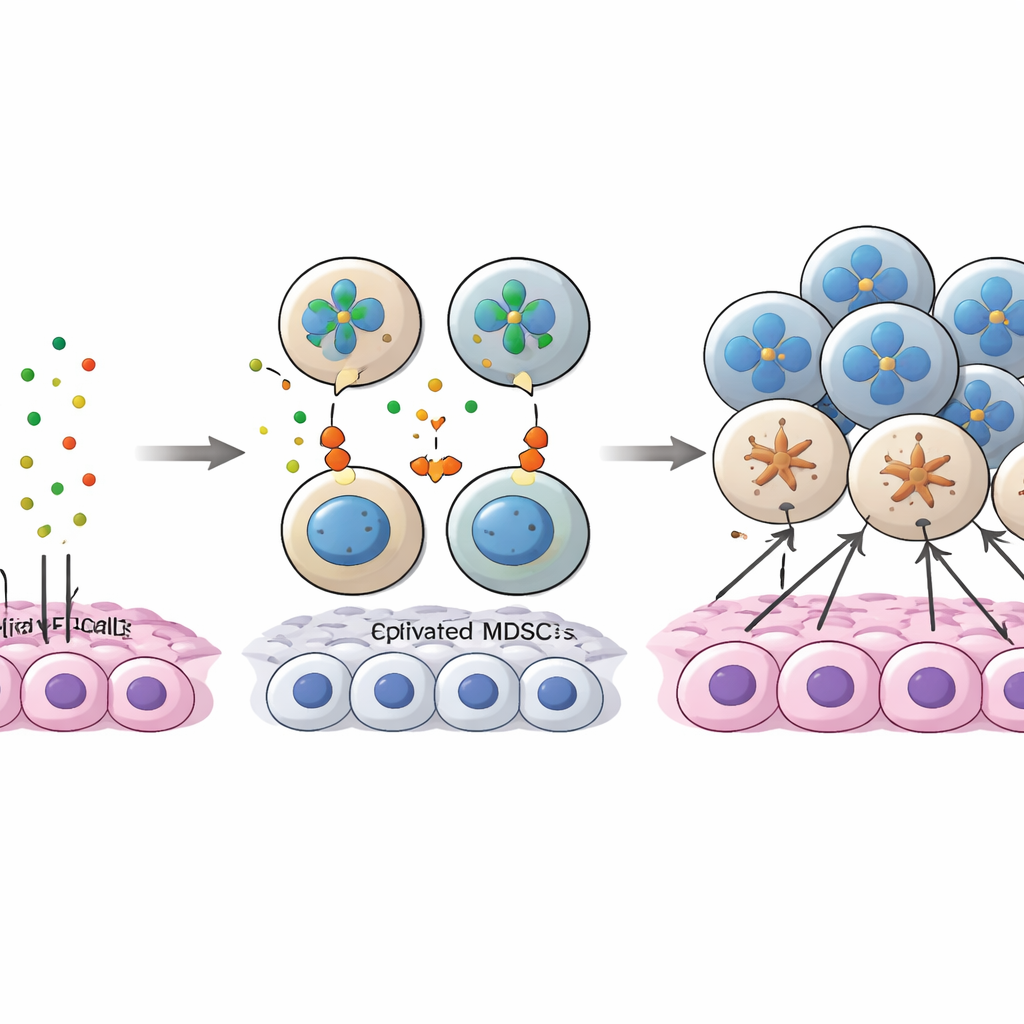
Um interruptor de sinalização entre câncer e células supressoras
O estudo aprofundou uma “conversa” molecular entre células tumorais e MDSCs envolvendo uma proteína chamada annexina A1 (ANXA1) nas células tumorais e uma família de receptores chamados FPRs nas células mieloides. No início da doença, ANXA1 nas células cancerosas interagia fortemente com FPR1 e FPR3, especialmente em MDSCs e macrófagos associados ao tumor, ajudando a recrutar e manter essas células supressoras no núcleo tumoral. À medida que o câncer progredia, os níveis de ANXA1 nas células tumorais caíam, enfraquecendo essas conexões originais. Ao mesmo tempo, mais MDSCs passaram a expressar outro receptor, FPR2, e a sinalização ANXA1–FPR2 emergiu como uma via compensatória para manter o engajamento das MDSCs. Um subconjunto específico de células tumorais com altos níveis de ANXA1, que também mostrava características semelhantes a células-tronco, parecia atuar como “isca”, atraindo MDSCs no início; quando ANXA1 diminuía, as MDSCs deixavam de ficar ancoradas no núcleo e migravam em direção às regiões ricas em linfócitos CD8.
Desligando o escudo para ajudar a imunoterapia a funcionar
Para testar se romper essa comunicação poderia melhorar o tratamento, os pesquisadores usaram um modelo murino de câncer oral e bloquearam FPR2 com um inibidor de pequena molécula chamado WRW4. Isoladamente, a inibição de FPR2 reduziu a presença de MDSCs e aumentou os linfócitos CD8 no microambiente tumoral, mas não foi suficiente para retardar significativamente o crescimento tumoral. Da mesma forma, o tratamento com um anticorpo anti–PD-1 sozinho produziu benefícios modestos, porque as MDSCs ainda formavam uma barreira supressora. Quando ambos os fármacos foram combinados, no entanto, o crescimento tumoral foi fortemente contido e os camundongos viveram mais. Nesses animais, a infiltração de MDSCs caiu drasticamente enquanto linfócitos CD8 infiltraram mais profundamente regiões ricas em células tumorais, sugerindo que bloquear FPR2 remove um escudo chave que normalmente protege as células cancerosas do ataque imune.
O que isso significa para o cuidado futuro do câncer
Em conjunto, o trabalho mostra que não apenas os tipos de células, mas também seu arranjo espacial e suas parcerias de sinalização determinam se a imunoterapia pode ter sucesso no câncer oral. À medida que os tumores avançam, as MDSCs migram do centro para as bordas, onde interceptam os linfócitos assassinos, e a sinalização ANXA1–FPR2 ajuda a manter esse arranjo supressor. Ao interromper essa via — especialmente em combinação com drogas de checkpoint já existentes — os médicos podem ser capazes de reconfigurar o microambiente tumoral para que as próprias células imunes do corpo voltem a reconhecer e destruir o câncer. Isso sugere uma estratégia concreta: combinar bloqueadores de FPR2 com imunoterapia pode melhorar os resultados para pacientes cujos cânceres orais atualmente resistem aos melhores tratamentos disponíveis.
Citação: Li, F., Han, Y., Ou, F. et al. Spatial heterogeneity of MDSCs mediated by ANXA1-FPRs signaling drives immune suppression in OSCC progression. Nat Commun 17, 2535 (2026). https://doi.org/10.1038/s41467-026-70861-x
Palavras-chave: carcinoma de células escamosas oral, microambiente tumoral, células supressoras derivadas de mieloides, transcriptômica espacial, imunoterapia contra o câncer