Clear Sky Science · pt
Combinação de inibidores de PARP e KRASG12D aumenta a eficácia terapêutica ao explorar vulnerabilidades no PDAC
Por que este estudo importa
O câncer de pâncreas é um dos mais letais entre os cânceres comuns, em grande parte porque costuma ser diagnosticado tardiamente e resiste aos tratamentos padrão. Muitos desses tumores são impulsionados por uma falha genética específica chamada KRASG12D, para a qual um novo fármaco experimental mostrou promessa, mas rapidamente encontra resistência. Este estudo faz uma pergunta prática com implicações reais: podemos combinar esse bloqueador de KRAS com um segundo medicamento para transformar uma resposta curta em um ataque mais profundo e duradouro contra o câncer?
Um câncer persistente com um ponto fraco comum
A maioria dos adenocarcinomas ductais pancreáticos carrega mutações no gene KRAS, que age como um acelerador preso para o crescimento celular. Entre elas, a forma KRASG12D é tanto a mais frequente quanto a mais associada a pior sobrevida. Os pesquisadores primeiro confirmaram, usando grandes bancos de dados de câncer, que pacientes cujos tumores carregam essa mutação tendem a ter desfechos piores do que aqueles com outras alterações em KRAS ou sem a mutação. Eles também notaram que tumores KRASG12D apresentam alta atividade em genes envolvidos no reparo de DNA, sugerindo que esses cânceres podem depender de uma maquinaria robusta de reparo de DNA para sobreviver ao dano constante associado ao rápido crescimento.
Transformando uma força em fraqueza
A equipe estudou um fármaco altamente seletivo que bloqueia KRASG12D chamado MRTX1133 em células de câncer pancreático cultivadas em laboratório. Quando trataram células mutantes KRASG12D com esse fármaco e depois as expuseram a radiação que causa dano ao DNA, as células tiveram dificuldade em reparar o DNA quebrado. Testes moleculares mostraram o porquê: o MRTX1133 reduziu os níveis de proteínas-chave do reparo, incluindo BRCA1 e RAD51, que normalmente ajudam a consertar quebras perigosas de dupla fita no DNA. Ensaios específicos de repórter confirmaram que as células tornaram-se “deficientes em recombinação homóloga” — em termos simples, perderam um dos sistemas de reparo de DNA mais precisos.
Combinando dois fármacos direcionados para um ataque mais forte
A perda dessa via de reparo é precisamente o tipo de fragilidade que torna células vulneráveis a uma classe diferente de fármacos chamada inibidores de PARP, já usada em alguns cânceres de mama e ovário. Os pesquisadores, portanto, combinaram MRTX1133 com o inibidor de PARP olaparibe em células de câncer pancreático KRASG12D e em modelos murinos. Em várias linhas celulares, a dupla de fármacos atuou em cooperação muito melhor do que cada um isoladamente, matando mais células tumorais e reduzindo drasticamente sua capacidade de formar novas colônias. Em camundongos portadores de tumores pancreáticos humanos ou murinos com KRASG12D, o tratamento combinado encolheu os tumores de forma mais profunda e duradoura do que os fármacos isolados, e provocou mais dano ao DNA e morte de células tumorais ao microscópio, poupando as células normais.
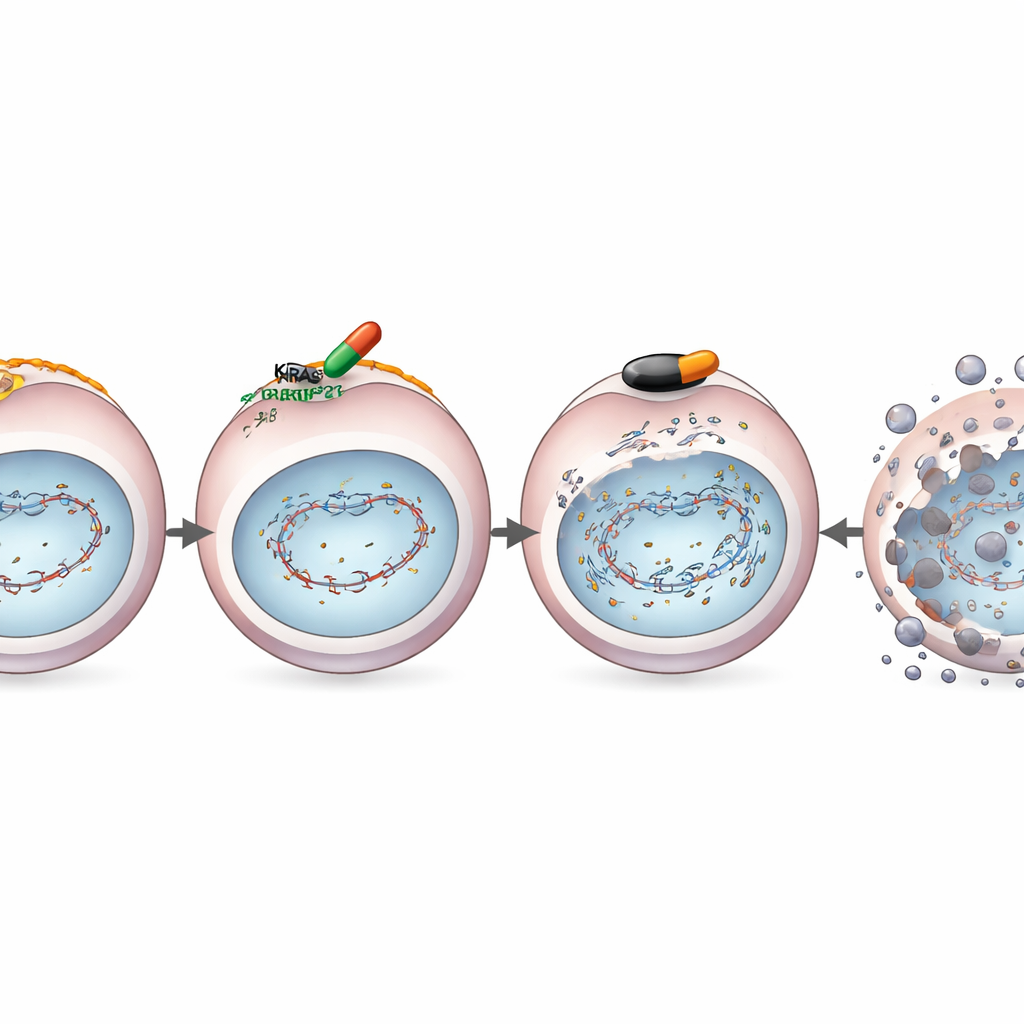
Funcionando mesmo quando aparece resistência
Fármacos direcionados como o MRTX1133 frequentemente falham porque os tumores reconfiguram seus circuitos de crescimento e restauram a sinalização por vias alternativas. A equipe deliberadamente criou linhagens celulares cancerosas que se tornaram resistentes aos efeitos bloqueadores de crescimento do MRTX1133. Notavelmente, mesmo nessas células resistentes, o fármaco ainda reduziu BRCA1, RAD51 e proteínas de reparo relacionadas, mantendo a fraqueza no reparo do DNA. Como resultado, a combinação de MRTX1133 com olaparibe continuou a mostrar forte e cooperativa capacidade de matar células tumorais em cultura e em camundongos com tumores resistentes. Isso sugere que a combinação ataca uma vulnerabilidade fundamental que persiste mesmo depois que as vias clássicas de resistência se reativam.
Despertando o sistema imunológico
Além de ferir diretamente as células tumorais, o tratamento combinado também remodelou o microambiente do tumor. Usando sequenciamento de RNA de célula única e citometria de fluxo em camundongos imunocompetentes, os pesquisadores descobriram que a terapia combinada recrutou mais células T CD8 e células T auxiliares CD4 capazes de combater o câncer para os tumores e as empurrou para um estado mais agressivo, de “efetoras”, ao mesmo tempo em que reduziu sinais de exaustão das células T. Quando as células T CD8 foram experimentalmente removidas, o benefício da dupla de fármacos diminuiu, mostrando que o ataque imune é parte importante do efeito global. Em outras palavras, a estratégia não só rompe o tumor por dentro ao incapacitar o reparo de DNA, como também convida o sistema imunológico a juntar-se à luta.
O que isso pode significar para os pacientes
Embora o fármaco específico contra KRASG12D testado aqui já não esteja sendo desenvolvido clinicamente, o estudo transmite uma mensagem clara: bloquear seletivamente KRASG12D pode criar uma fraqueza específica no reparo de DNA que torna tumores pancreáticos extremamente sensíveis a inibidores de PARP, e isso se mantém mesmo após surgir resistência ao próprio fármaco contra KRAS. Medicamentos futuros direcionados a KRASG12D poderiam ser combinados com inibidores de PARP, e possivelmente com imunoterapias, para transformar uma mutação antes “intratável” em uma oportunidade de tratamento sob medida para a grande fração de pacientes com câncer de pâncreas cujos tumores carregam essa alteração genética.
Citação: Xu, X., Chen, X., Xu, R. et al. Combination of PARP and KRASG12D inhibitors enhances therapeutic efficacy by exploiting vulnerabilities in PDAC. Nat Commun 17, 3118 (2026). https://doi.org/10.1038/s41467-026-69695-4
Palavras-chave: câncer de pâncreas, KRASG12D, inibidor de PARP, reparo de DNA, terapia combinada