Clear Sky Science · pt
Fenótipo de células T circulantes reativas a tumor prevê resposta a inibidores de checkpoint imunológico em câncer de pulmão não pequenas células
Por que pistas tumorais no sangue importam
A maioria das pessoas sabe que o sistema imunológico às vezes consegue reconhecer e atacar o câncer. O que é bem menos óbvio é que pistas importantes sobre se um paciente vai se beneficiar da imunoterapia moderna podem estar escondidas em uma simples coleta de sangue. Este estudo concentra-se em um grupo raro de células imunes na corrente sanguínea de pessoas com câncer de pulmão não pequenas células e mostra que seu “aspecto” e comportamento podem prever quão bem os medicamentos que bloqueiam checkpoints imunológicos vão funcionar.
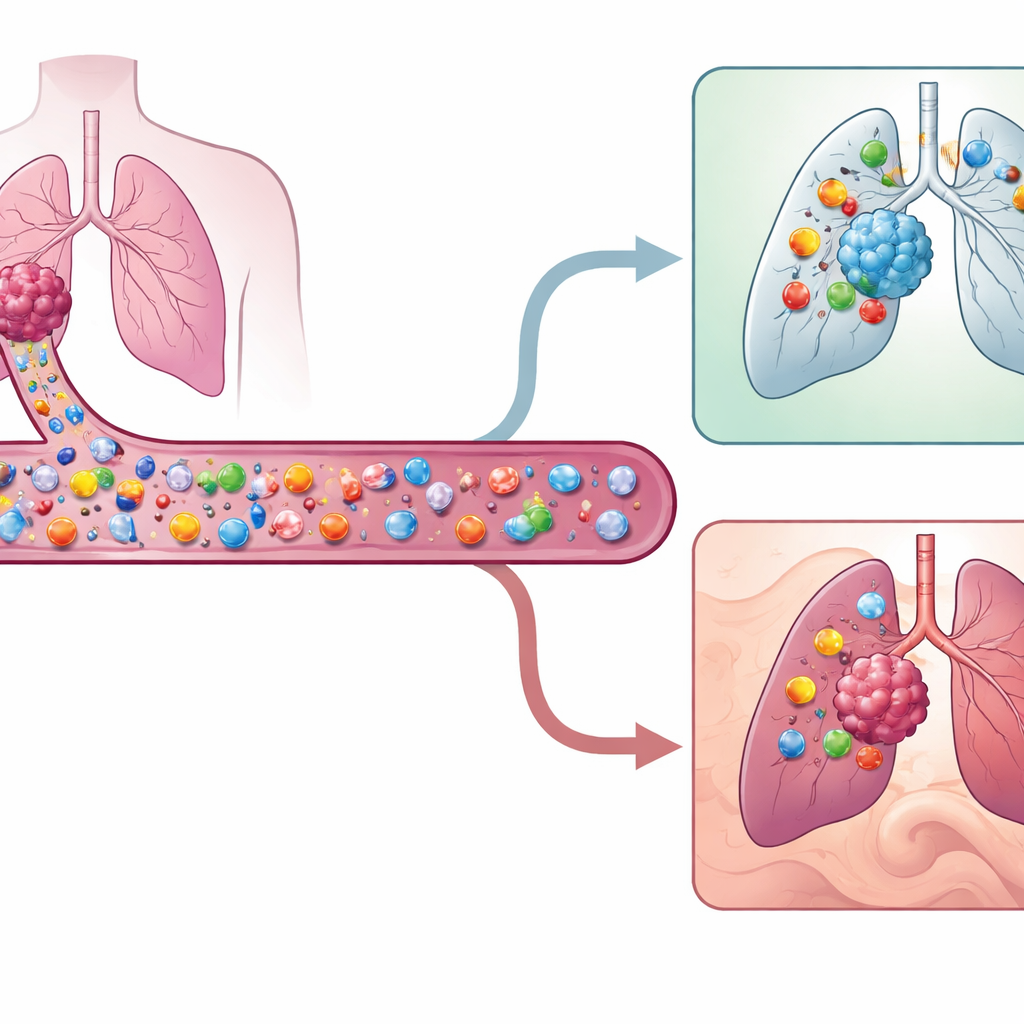
Células caçadoras especiais no sangue
Os tumores carregam sinais moleculares que os marcam como anormais. Certos leucócitos, chamados células T, conseguem reconhecer esses sinais e matar células tumorais. Mas nem todas as células T dentro de um tumor reconhecem realmente o câncer; muitas são apenas observadoras reagindo a infecções passadas. Os pesquisadores buscaram identificar e caracterizar as verdadeiras células T caçadoras de tumor que circulam no sangue, em vez de já estarem presentes no tumor. Essas células T circulantes reativas ao tumor são extremamente raras—frequentemente menos de uma em mil células T—portanto a equipe usou perfilagem genética e proteica de célula única em alta resolução para detectá‑las em nove pacientes com câncer de pulmão não pequenas células em estágio inicial.
Uma impressão digital para células T que combatem o câncer
Para vincular as células T do sangue às do tumor, os cientistas usaram a sequência única do receptor de cada célula T como uma espécie de código de barras. Se uma célula T do sangue compartilhasse o mesmo receptor que uma célula infiltrante do tumor com um padrão genético conhecido de reatividade tumoral, ela era marcada como reativa ao tumor no sangue. Essas células circulantes exibiram uma impressão de superfície distinta: tendiam a portar proteínas chamadas CD49a, CD49b e HLA‑DR, e a não apresentar uma proteína associada a células naïve, CD45RA. Juntas, essa combinação—alto CD49a ou CD49b, alto HLA‑DR e baixo CD45RA—marcava um subconjunto até então não reconhecido de células T de memória ativadas e com tendência a migrar para tecidos, preparadas para entrar em tumores. A equipe também derivou uma assinatura de 140 genes que separa esses raros caçadores de outras células T sanguíneas com mais precisão do que métodos anteriores desenvolvidos para outros cânceres.
De batedores de estágio inicial a combatentes exaustos
Ao reconstruir prováveis trajetórias de desenvolvimento do sangue para o tumor, os pesquisadores descobriram que as células T circulantes reativas ao tumor se parecem com progenitores—células em estágio mais inicial—com níveis mais altos de genes ligados à sobrevivência a longo prazo e níveis mais baixos de genes relacionados à exaustão do que suas contrapartes já presentes nos tumores. Uma vez no tumor, essas células gradualmente adquirem mais sinais de cansaço e de residência tecidual. Curiosamente, mesmo no sangue elas já mostram características de células adaptadas a viver em tecidos, sugerindo que estão prontas para migrar para locais inflamados ou cancerosos em vez de circular amplamente pelo corpo.
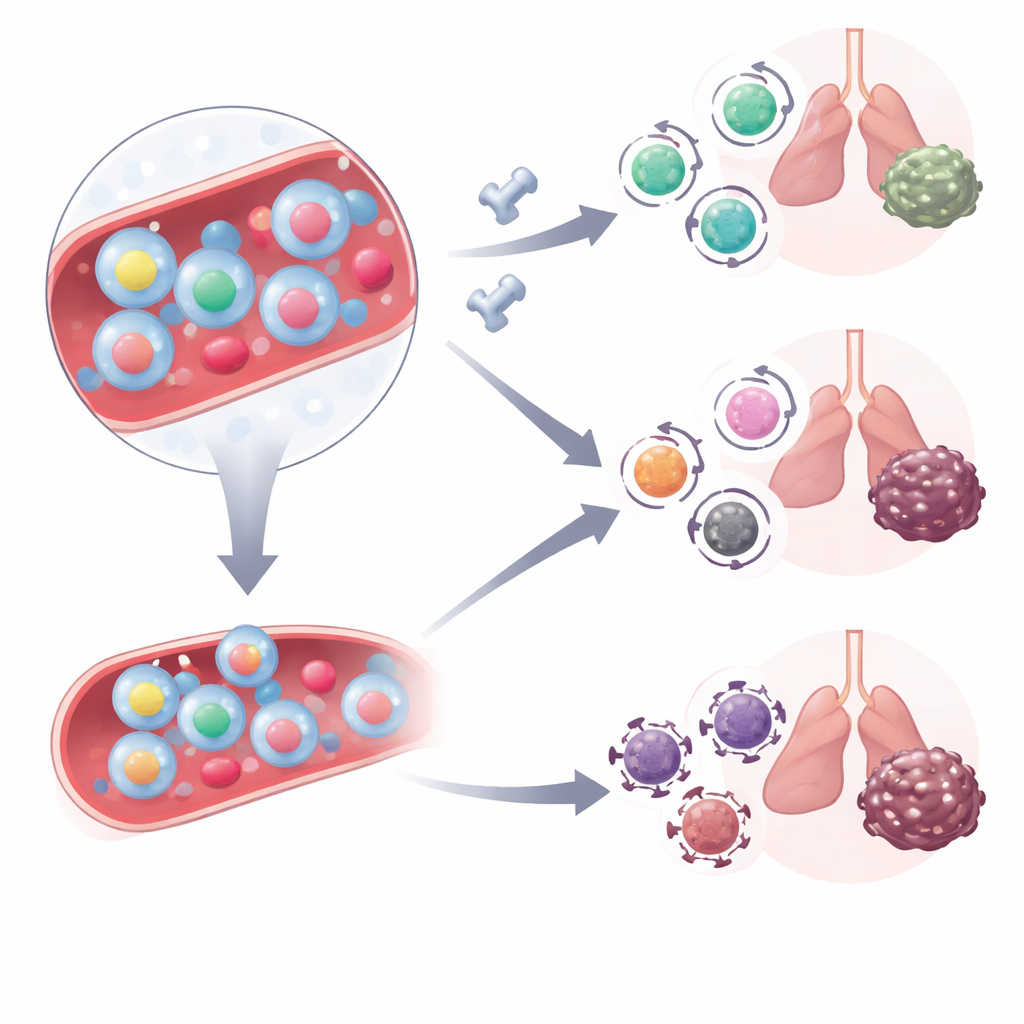
Como essas células mudam com o tratamento
A equipe então investigou como esses caçadores tumorais circulantes se comportam quando os pacientes recebem inibidores de checkpoint que bloqueiam a via PD‑1. Eles analisaram células T do sangue de outro grupo de pacientes com câncer de pulmão antes e logo após o início da combinação de bloqueio de PD‑1 e quimioterapia. Antes do tratamento, tanto os respondedores quanto os não‑respondedores tinham números semelhantes de células reativas ao tumor circulantes, mas sua qualidade diferia. Nos não‑respondedores, essas células apresentavam mais frequentemente altos níveis de CD38, uma molécula ligada a estresse metabólico e resistência à terapia anti‑PD‑1. Após a primeira dose do tratamento, as células reativas ao tumor em respondedores migraram para um estado de memória efetora com caráter semelhante a de células‑tronco—células que combinam capacidade de matar com potencial de persistência—enquanto nos não‑respondedores elas permaneceram em um estado mais altamente ativado.
Testes em animais e validação no mundo real
Para confirmar que esses marcadores realmente identificam células específicas ao câncer, os cientistas usaram um modelo murino de melanoma manipulado para expressar um alvo artificial que pode ser rastreado com uma sonda molecular “tetramer”. Nesses camundongos, as células T que reconheciam o alvo artificial no sangue estavam fortemente enriquecidas entre as células que exibiam o mesmo trio de marcadores de superfície observado em pacientes humanos. Após bloqueio de PD‑L1, essas células tumorais reativas nos camundongos perderam alguns de seus marcadores de ativação enquanto permaneciam funcionalmente ativas, espelhando a mudança vista em respondedores humanos. Finalmente, em um grupo maior de 70 pacientes com câncer de pulmão recebendo terapia com checkpoint, duas medidas sanguíneas se destacaram: pacientes que iniciaram o tratamento com menos células reativas ao tumor com alto CD38 e que mostraram uma queda na população definida por marcadores de ativação após a primeira dose desfrutaram de períodos muito mais longos até a progressão do câncer.
O que isso significa para os pacientes
Em termos práticos, este trabalho mostra que um conjunto minúsculo de células T “de elite” caçadoras de câncer na corrente sanguínea carrega pistas importantes sobre como uma pessoa responderá à imunoterapia. Não é tanto a quantidade dessas células que importa, mas se elas estão metabolicamente saudáveis e capazes de mudar para um estado de longa duração e semelhante a células‑tronco quando os medicamentos que liberam os freios dos checkpoints são administrados. Testes sanguíneos simples que analisam os padrões de superfície e o estado de ativação dessas células raras poderiam, com refinamento adicional, ajudar os médicos a prever quem tem maior probabilidade de se beneficiar de inibidores de checkpoint imunológico e orientar o desenvolvimento de novos tratamentos baseados em células T extraídas diretamente do sangue.
Citação: Ito, K., Iida, K., Hirano, T. et al. Phenotype of circulating tumor-reactive T cells predicts immune checkpoint inhibitor response in non-small cell lung cancer. Nat Commun 17, 2856 (2026). https://doi.org/10.1038/s41467-026-69680-x
Palavras-chave: células T reativas ao tumor, terapia com checkpoint imunológico, câncer de pulmão não pequenas células, biomarcadores sanguíneos, exaustão de células T