Clear Sky Science · pt
Alvo na NHEJ ativa a sinalização STING por meio da degradação de MYC para reforçar a imunidade antitumoral no CPNM
Por que esta pesquisa importa
O câncer de pulmão de pequenas células é um dos mais letais, com a maioria dos pacientes vivendo menos de um ano após o diagnóstico. De forma notável, esses tumores apresentam muitas mutações no DNA que, em tese, os tornariam alvos fáceis para o sistema imunológico, mas na prática respondem mal às terapias imunológicas modernas. Este estudo revela um freio molecular oculto que impede o sistema imune de reconhecer esses tumores e mostra como desativar uma proteína-chave do reparo de DNA pode transformar esses cânceres de “friamente” imunes em “quentes”, permitindo que tratamentos existentes funcionem muito melhor.
Um interruptor oculto de reparo em tumores pulmonares
Os pesquisadores começaram vasculhando dados genéticos de mais de 179.000 tumores humanos de 24 tipos de câncer. Eles se concentraram em uma via de reparo de DNA chamada junção de extremidades não homólogas (NHEJ), que corrige quebras perigosas nas fitas de DNA. Um controlador central dessa via, uma proteína chamada DNAPKcs (codificada pelo gene PRKDC), revelou-se incomumente elevada no câncer de pulmão de pequenas células. Em milhares de amostras de tumor pulmonar, os casos de pequenas células mostraram a atividade mais forte desse interruptor de reparo. Pacientes cujos tumores apresentavam os níveis mais altos de PRKDC viveram por menos tempo e foram menos propensos a se beneficiar da quimioterapia padrão e de drogas de bloqueio de ponto de checagem imunológica, sugerindo que DNAPKcs ajuda os tumores a sobreviver tanto ao dano ao DNA quanto ao ataque imune.
Do dano ao DNA a um alarme interno
Para ver o que acontece quando esse interruptor de reparo é desligado, a equipe usou tanto fármacos quanto ferramentas de silenciamento gênico para bloquear DNAPKcs em painéis de células de câncer de pulmão de pequenas células e em modelos tumorais de camundongos. Em muitos desses modelos, especialmente aqueles que se assemelham a subtipos humanos com alta atividade do oncogene MYC, os inibidores de DNAPKcs reduziram fortemente o crescimento das células tumorais e até encolheram tumores derivados de pacientes em camundongos. No nível celular, bloquear DNAPKcs levou ao acúmulo de DNA quebrado, visível como pontos de um marcador de dano dentro do núcleo e como minúsculos corpos extras preenchidos de DNA chamados micronúcleos. Esses fragmentos de DNA vazaram para o citoplasma da célula, onde podem ser percebidos como sinais de perigo.
Ligando o sistema de alarme “viral” da célula
DNA solto no lugar errado normalmente é sinal de infecção viral. As células o detectam usando um sensor chamado cGAS, que dispara uma via de alarme a jusante denominada STING. Os autores mostraram que, após a inibição de DNAPKcs, o cGAS se agrupou nos micronúcleos, STING foi ativado e uma cascata de moléculas que estimulam o sistema imune foi ligada. As células produziram mais interferons do tipo I e II e quimiocinas que atraem células imunes. A exibição de superfície de proteínas “bandeira” chave (moléculas do MHC classe I), que ajudam células imunes a reconhecer antígenos tumorais, também aumentou. Quando a via STING foi bloqueada quimicamente ou silenciada geneticamente, essas mudanças desapareceram em grande parte, e os efeitos antitumorais da inibição de DNAPKcs foram muito mais fracos, enfatizando que esse sistema de alarme interno é essencial para a resposta.
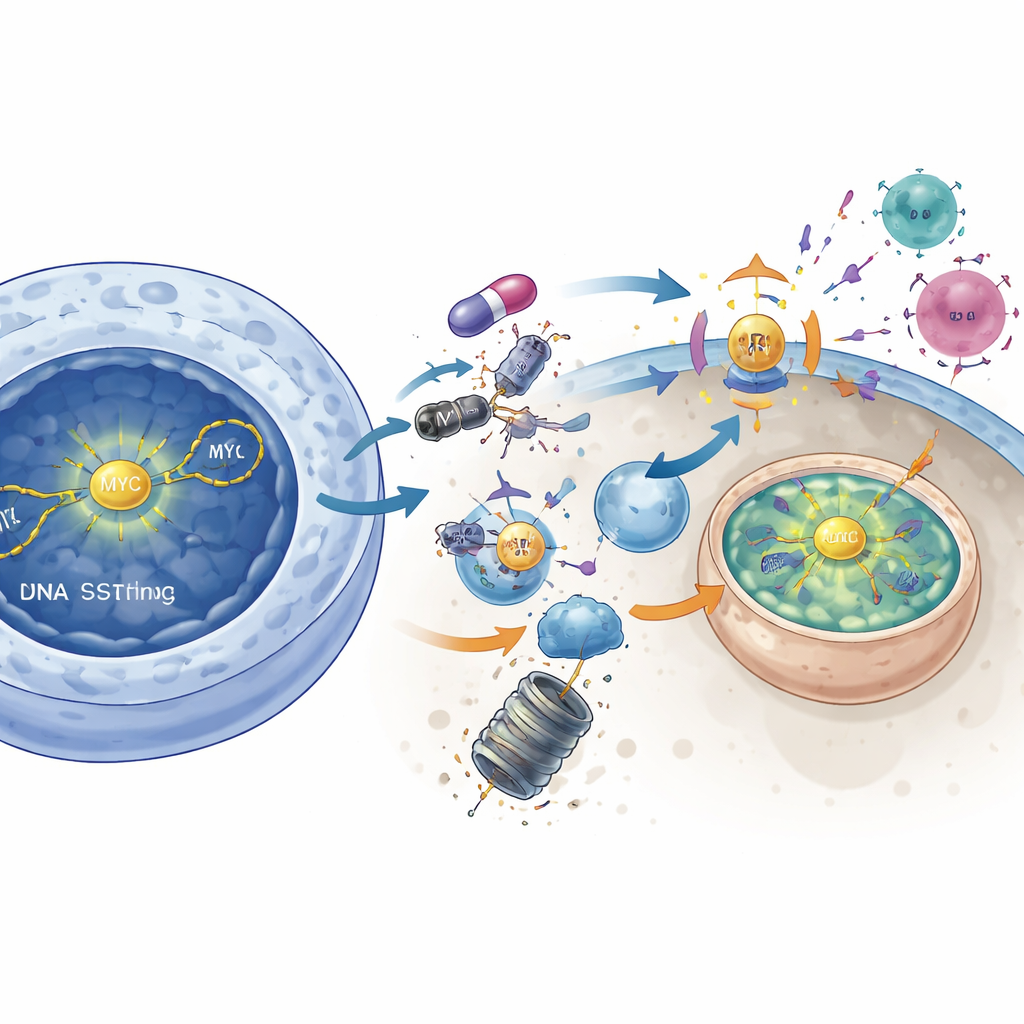
Desarmando MYC para desnudar o tumor
O estudo também conecta DNAPKcs ao poderoso impulsionador de crescimento MYC, uma proteína há muito considerada “indrugável”. Em tumores com alta atividade de MYC, a inibição de DNAPKcs reduziu a sinalização ativa de AKT e liberou um freio molecular sobre outra enzima, GSK3β. Uma vez ativada, a GSK3β marcou MYC para destruição, fazendo com que os níveis de proteína MYC caíssem. Reduzir diretamente MYC usando ferramentas genéticas imitou muitos dos efeitos de ativação imune da bloqueio de DNAPKcs: a sinalização STING aumentou, genes de interferon foram ligados e o MHC classe I aumentou. Por outro lado, forçar as células a superproduzir MYC em grande parte anulou o impacto de estímulo imune do inibidor de DNAPKcs. Isso sugere que DNAPKcs normalmente ajuda a estabilizar MYC, e que empurrar MYC para a degradação é um passo chave para despertar a imunidade antitumoral.
De tumores “frios” a “quentes” em modelos vivos
Em modelos de camundongos imunocompetentes que se assemelham de perto ao câncer de pulmão de pequenas células humano, o tratamento com um inibidor de DNAPKcs sozinho retardou significativamente ou reduziu tumores. Importante, a combinação do inibidor com uma droga anti–PD-L1 já existente transformou tumores anteriormente resistentes, levando a regressões tumorais dramáticas e, em alguns casos, ao desaparecimento completo. Perfilagens imunes detalhadas mostraram que a inibição de DNAPKcs aumentou células CD8 T citotóxicas, reforçou macrófagos pró-inflamatórios do tipo M1, reduziu células T supressoras e elevou os níveis de MHC classe I nos tumores. Remover células CD8 T ou desabilitar STING reverteu esses benefícios, confirmando que a terapia funciona ao transformar o tumor em um farol para ataque imune, e não apenas matando as células cancerosas diretamente.
O que isso significa para os pacientes
Em conjunto, esses resultados revelam DNAPKcs como um coordenador central tanto do reparo de DNA quanto da evasão imune no câncer de pulmão de pequenas células. Ao bloquear DNAPKcs, os tumores acumulam dano ao DNA, MYC fica desestabilizado, o alarme cGAS–STING é disparado e as vias de interferon e de apresentação de antígenos são ativadas. Essa cadeia de eventos converte tumores silenciosos para o sistema imune em tumores que respondem fortemente ao bloqueio de pontos de checagem e à quimioterapia em modelos pré-clínicos. Embora sejam necessários ensaios clínicos, o trabalho sugere que inibidores de DNAPKcs já disponíveis poderiam ser combinados com imunoterapia para dar aos pacientes com esse câncer agressivo uma chance melhor de controle duradouro.
Citação: Chakraborty, S., Elliott, A., Sen, U. et al. Targeting NHEJ activates STING signaling through MYC degradation to boost antitumor immunity in SCLC. Nat Commun 17, 2597 (2026). https://doi.org/10.1038/s41467-026-69262-x
Palavras-chave: câncer de pulmão de pequenas células, inibição do reparo de DNA, via STING, degradação de MYC, imunoterapia tumoral