Clear Sky Science · pt
Decifrando o circuito de realimentação positiva STAT3-PXN em GBM, IDH-selvagem: regulação transcricional e inibição da ubiquitinação de YB-1
Por que este estudo sobre câncer cerebral é importante
O glioblastoma é um dos cânceres cerebrais mais agressivos e, mesmo com cirurgia, radioterapia e quimioterapia, a maioria dos pacientes sobrevive pouco mais de um ano. Este estudo investiga a rede interna das células de glioblastoma para entender por que elas crescem tão rápido e resistem ao fármaco padrão temozolomida. Ao revelar um circuito molecular autorreforçador que mantém esses tumores vivos e perigosos, os pesquisadores indicam novas vulnerabilidades que futuros tratamentos podem explorar.
Um tumor letal com poucas opções eficazes
O trabalho foca em uma forma de glioblastoma conhecida como IDH‑selvagem (IDH‑wildtype), que atualmente é a principal categoria desse câncer em adultos. Pacientes com esse diagnóstico tipicamente sobrevivem apenas entre 12 e 21 meses, e quase todos os tumores tornam‑se resistentes ao temozolomida com o tempo. Para buscar novos alvos terapêuticos, a equipe usou grandes bancos de dados de câncer e dados de sobrevida para procurar genes particularmente ativos nesses tumores e associados a pior prognóstico. Um gene sobressaiu: paxilina, abreviada PXN, uma proteína que ajuda as células a se fixarem ao ambiente e a captar sinais de crescimento.
Focalizando um protagonista chave
Usando amostras de pacientes e linhagens celulares de tumor cerebral, os pesquisadores confirmaram que os níveis de PXN são muito mais altos no tecido de glioblastoma do que no tecido cerebral normal adjacente e em células cerebrais não cancerosas. Tumores com maior PXN estavam associados a prognósticos piores. Quando a equipe utilizou ferramentas genéticas para reduzir PXN em células de glioblastoma, as células cancerosas cresceram mais devagar, formaram menos colônias e tiveram menor capacidade de migrar e invadir em placas de cultura. Em camundongos, tumores sem PXN cresceram pouco e os animais viveram mais. O inverso também ocorreu: forçar as células a produzir PXN extra aumentou o crescimento, a disseminação e a capacidade de formar tumor em animais, reforçando PXN como um motor da malignidade, e não um coadjuvante passivo.
Um circuito de crescimento autorreforçador dentro das células tumorais
O estudo então perguntou o que controla PXN e como ele, por sua vez, se comunica com outras vias de sinalização. A equipe concentrou‑se em STAT3, um interruptor bem conhecido que transmite sinais de crescimento e sobrevivência em muitos cânceres. Dados de tumores de pacientes mostraram que a atividade de STAT3 acompanha de perto os níveis de PXN. Bloquear STAT3, seja por abordagem genética ou por um inibidor químico, reduziu PXN e diminuiu a atividade do interruptor on–off do gene PXN. Um ensaio de ligação confirmou que STAT3 ocupa fisicamente a região de controle do PXN no DNA, ativando‑o diretamente. Surpreendentemente, a influência também ocorreu no sentido inverso: quando PXN foi reduzido, a forma ativada de STAT3 caiu, embora o total de STAT3 não tenha mudado. Os pesquisadores descobriram que PXN pode se mover para o núcleo celular e se ligar à região de controle de outro gene, SRC, que codifica uma proteína que ativa STAT3. Ao aumentar a produção de SRC, PXN eleva a atividade de STAT3, que por sua vez eleva ainda mais PXN — um clássico circuito de realimentação positiva que mantém os sinais de crescimento ativos.
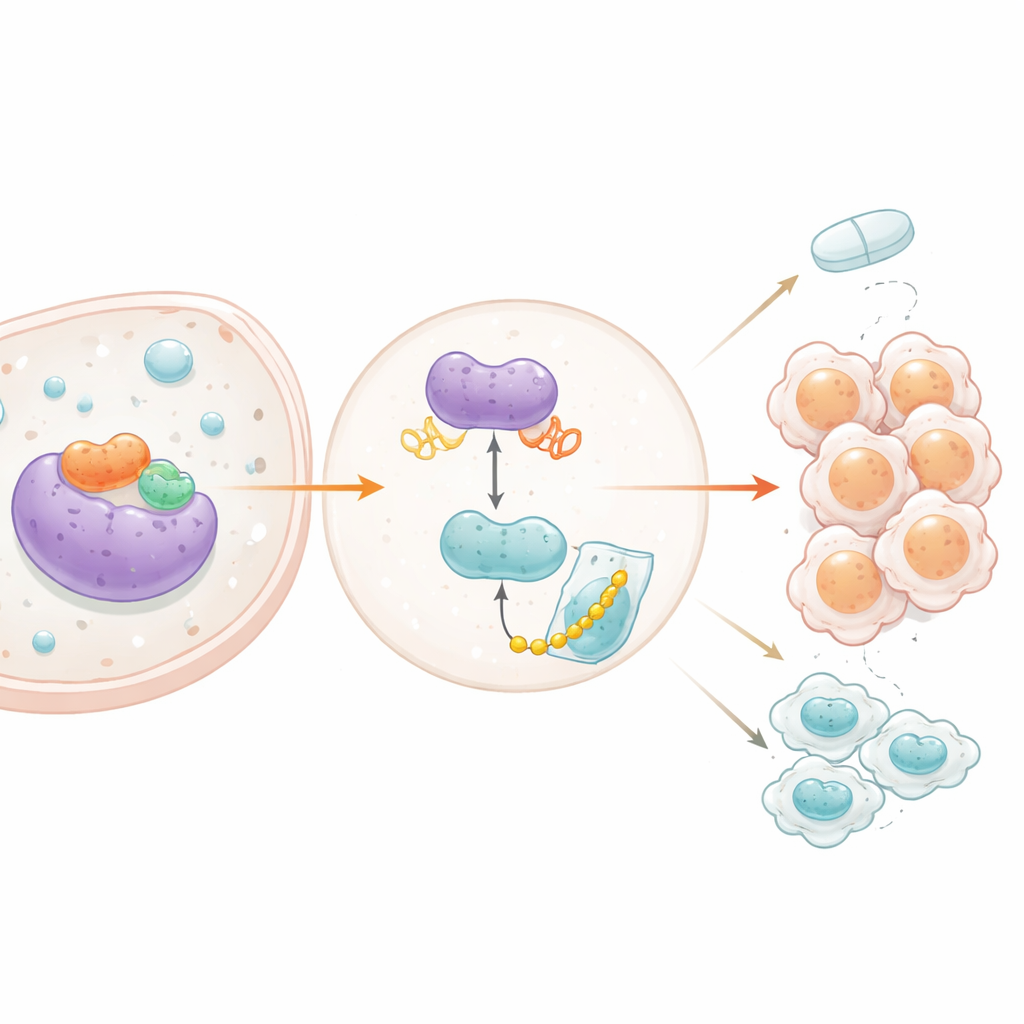
Protegendo uma proteína auxiliar poderosa
Além desse circuito, PXN também estabiliza outra molécula influente chamada YB‑1, conhecida por promover o crescimento de tumores cerebrais e a resistência a terapias. PXN se liga fisicamente a YB‑1 e, quando PXN foi silenciado, os níveis da proteína YB‑1 caíram mesmo que seus níveis de RNA permanecessem os mesmos, sugerindo uma alteração na vida útil da proteína em vez da produção gênica. Experimentos complementares mostraram que, sem PXN, YB‑1 é degradada mais rapidamente pela maquinaria de eliminação de proteínas da célula. Bloquear esse sistema de descarte resgatou os níveis de YB‑1, e células sem PXN mostraram mais das pequenas marcas que sinalizam YB‑1 para destruição. Em outras palavras, PXN age como um escudo, impedindo que YB‑1 seja etiquetada e degradada. Quando a equipe perfilou globalmente os genes controlados por YB‑1, encontrou que ele sustenta múltiplas vias promotoras de câncer e apoia genes ligados à resistência ao temozolomida, incluindo o conhecido marcador CD44.
Novas abordagens para tratamentos futuros
Em conjunto, os achados pintam PXN como um amplificador central no glioblastoma: ele fica na encruzilhada de um circuito STAT3–SRC que mantém os sinais de crescimento ligados e protege YB‑1 da degradação, de modo que muitas vias cancerígenas e programas de resistência a drogas permanecem ativos. Para os pacientes, isso significa que PXN e seus parceiros são alvos atraentes para novas terapias, especialmente em combinação com temozolomida. Embora transformar esses conhecimentos moleculares em drogas seguras que penetrem o cérebro seja desafiador, este trabalho mapeia uma rede concreta de pontos fracos que futuros tratamentos e sistemas inteligentes de entrega de fármacos poderão tentar atingir.
Citação: Li, X., Guo, H., Liu, Z. et al. Deciphering the STAT3-PXN positive feedback loop in GBM, IDH-wildtype: transcriptional regulation and inhibition of YB-1 ubiquitination. Cell Death Discov. 12, 168 (2026). https://doi.org/10.1038/s41420-026-03035-9
Palavras-chave: glioblastoma, paxilina, sinalização STAT3, YB-1, resistência ao temozolomida