Clear Sky Science · pt
Um mecanismo de feedback de células do câncer de próstata para macrófagos, reforçado por STAT1, regula a progressão tumoral e a resistência à radioterapia
Por que esta pesquisa importa
A radioterapia é um tratamento fundamental para o câncer de próstata, mas muitos tumores gradualmente deixam de responder, permitindo que a doença retorne ou se espalhe. Este estudo revela uma “conversa” química oculta entre células do câncer de próstata e células imunes próximas chamadas macrófagos, que ajuda os tumores a sobreviver à radiação. Ao decodificar esse circuito, os pesquisadores destacam novos alvos medicamentosos que poderiam tornar a radioterapia mais eficaz para homens com câncer de próstata avançado.
Células cancerígenas que queimam açúcar de forma diferente
As células do câncer de próstata, como muitos tumores, dependem de uma forma alterada de queima de açúcar conhecida como glicólise aeróbica. Em vez de degradar completamente o açúcar com oxigênio, elas adotam um caminho mais rápido, porém menos eficiente, que produz grandes quantidades de ácido lático. A equipe identificou uma proteína dentro das células tumorais, STAT1, como um interruptor chave que ativa esse estado faminto por glicose. STAT1 aumenta a atividade de três enzimas centrais que impulsionam a glicólise, elevando tanto a captação de açúcar quanto a produção de ácido lático. Em culturas celulares e modelos de camundongos, tumores com níveis mais altos de STAT1 cresceram mais rápido e foram mais resistentes à radiação, enquanto o bloqueio da glicólise atenuou essas características agressivas. 
Como o resíduo dos tumores remodela células imunes
O ácido lático costuma ser visto como “resíduo” metabólico, mas no entorno tumoral ele age mais como um sinal. Os pesquisadores mostraram que o ácido lático liberado pelas células do câncer de próstata é captado por macrófagos através de um transportador de membrana chamado MCT1. Uma vez no interior, esse ácido ativa um sistema de alarme interno conhecido como via NFκB, que empurra os macrófagos a um estado auxiliar chamado M2. Em vez de atacar o câncer, macrófagos M2 tendem a atenuar respostas imunes e a apoiar o crescimento tumoral, por exemplo, promovendo a formação de vasos sanguíneos. Quando os cientistas bloquearam a glicólise nas células cancerígenas, inibiram a produção de ácido lático ou impediram sua entrada nos macrófagos, essas células imunes mudaram do estado pró-tumoral M2 para um perfil mais defensivo.
Macrófagos enviam sinais de crescimento de volta aos tumores
A história não termina com os macrófagos apenas mudando de caráter. Uma vez que o ácido lático ativa NFκB dentro deles, os macrófagos passam a produzir e secretar uma molécula de sinalização poderosa chamada MCP-1. Essa molécula difunde-se de volta para as células do câncer de próstata e se liga a um receptor de superfície chamado CCR2. Essa ligação ativa outra via interna nas células cancerígenas, envolvendo proteínas JAK e STAT1. Em outras palavras, o mesmo STAT1 que primeiro impulsionou o excesso de queima de açúcar é ativado novamente por um sinal que, em última instância, remonta ao ácido lático que ele ajudou a gerar. Quando a equipe adicionou MCP-1 a células do câncer de próstata, a glicólise aumentou, as células cresceram e migraram com mais facilidade, e repararam danos no DNA induzidos pela radiação com maior eficiência. Bloquear CCR2 ou JAK impediu esses efeitos.
Um circuito de sobrevivência autorreforçador
Em conjunto, os resultados revelam um circuito autorreforçador entre células cancerígenas e macrófagos. STAT1 dentro das células do câncer de próstata aumenta a degradação de açúcar e a liberação de ácido lático. Esse ácido lático é importado pelos macrófagos, onde ativa NFκB e os empurra para um estado M2 que apoia o tumor, ao mesmo tempo em que desencadeia a produção de MCP-1. MCP-1 então retorna às células tumorais, ativa CCR2 e a via JAK/STAT1, e fortalece ainda mais a glicólise e a resistência à radioterapia. Experimentos em animais mostraram que drogas que bloqueiam CCR2 ou JAK, especialmente quando combinadas com radiação, reduziram o crescimento tumoral e diminuíram a presença de macrófagos M2, ressaltando o potencial clínico de mirar nesse circuito. 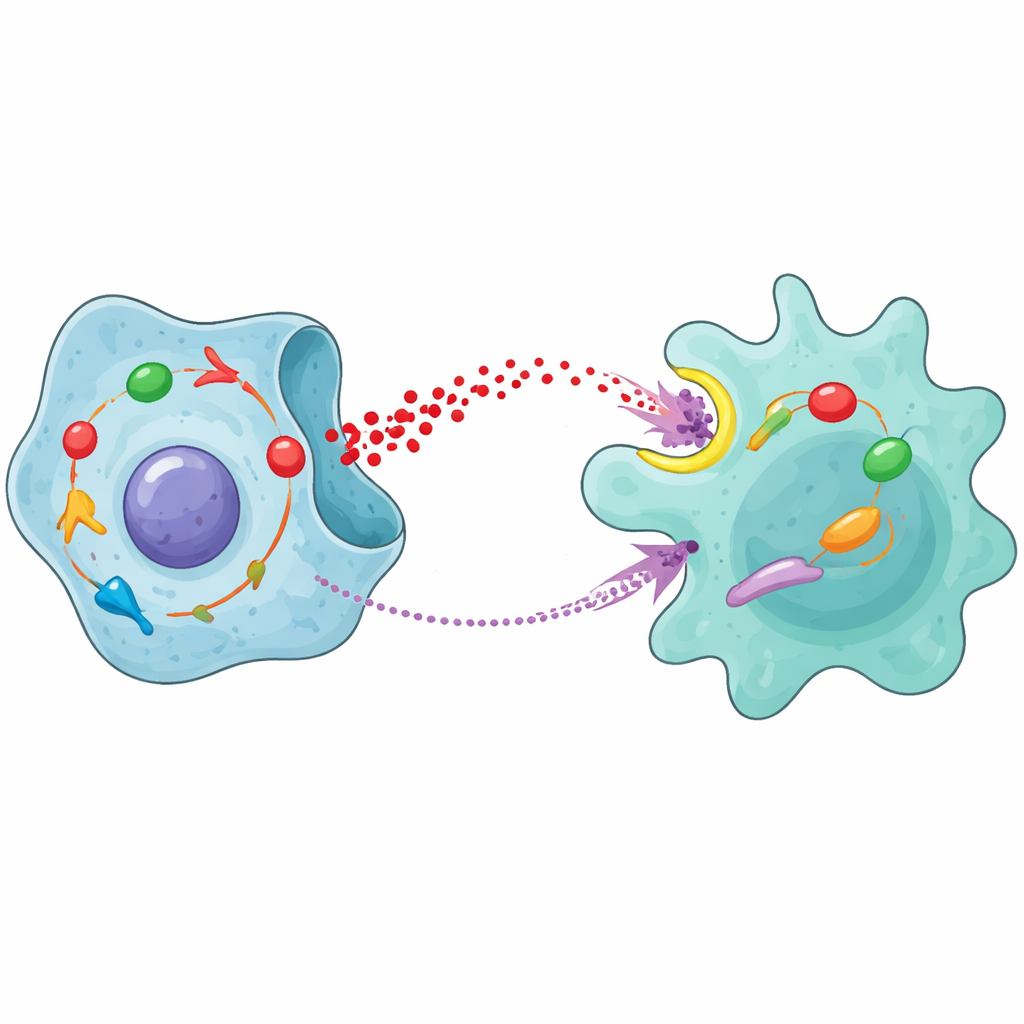
O que isso significa para os pacientes
Para um leigo, a ideia central é que os tumores de próstata e certas células imunes formam uma parceria química que ajuda o câncer a resistir ao tratamento com radiação. As células tumorais mudam a forma como utilizam açúcar, produzindo ácido lático que reprograma macrófagos próximos em aliados em vez de inimigos. Essas células reprogramadas então enviam sinais que tornam os tumores mais difíceis de eliminar. Ao interromper esse circuito — no nível do manejo do ácido lático, do sinal MCP-1 ou da via downstream JAK/STAT1 — futuras terapias poderiam enfraquecer as defesas do tumor e permitir que a radioterapia funcione melhor, oferecendo nova esperança para homens com câncer de próstata de difícil tratamento.
Citação: Chen, JY., Xue, YT., Lin, B. et al. A feedback mechanism from prostate cancer cells to macrophages, reinforced by STAT1, regulates tumor progression and resistance to radiotherapy. Cell Death Dis 17, 282 (2026). https://doi.org/10.1038/s41419-026-08577-5
Palavras-chave: câncer de próstata, resistência à radioterapia, microambiente tumoral, macrófagos, metabolismo do lactato